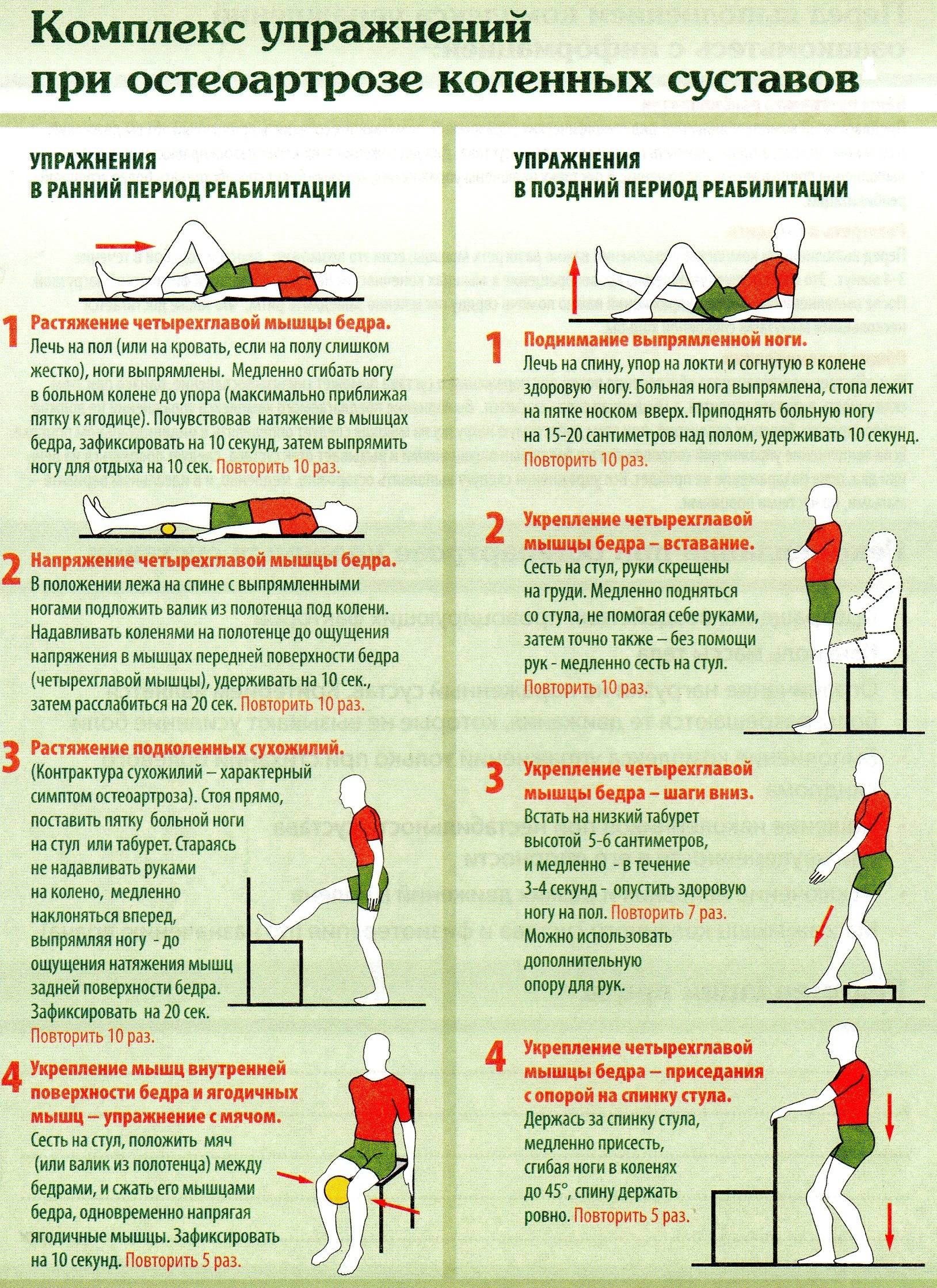
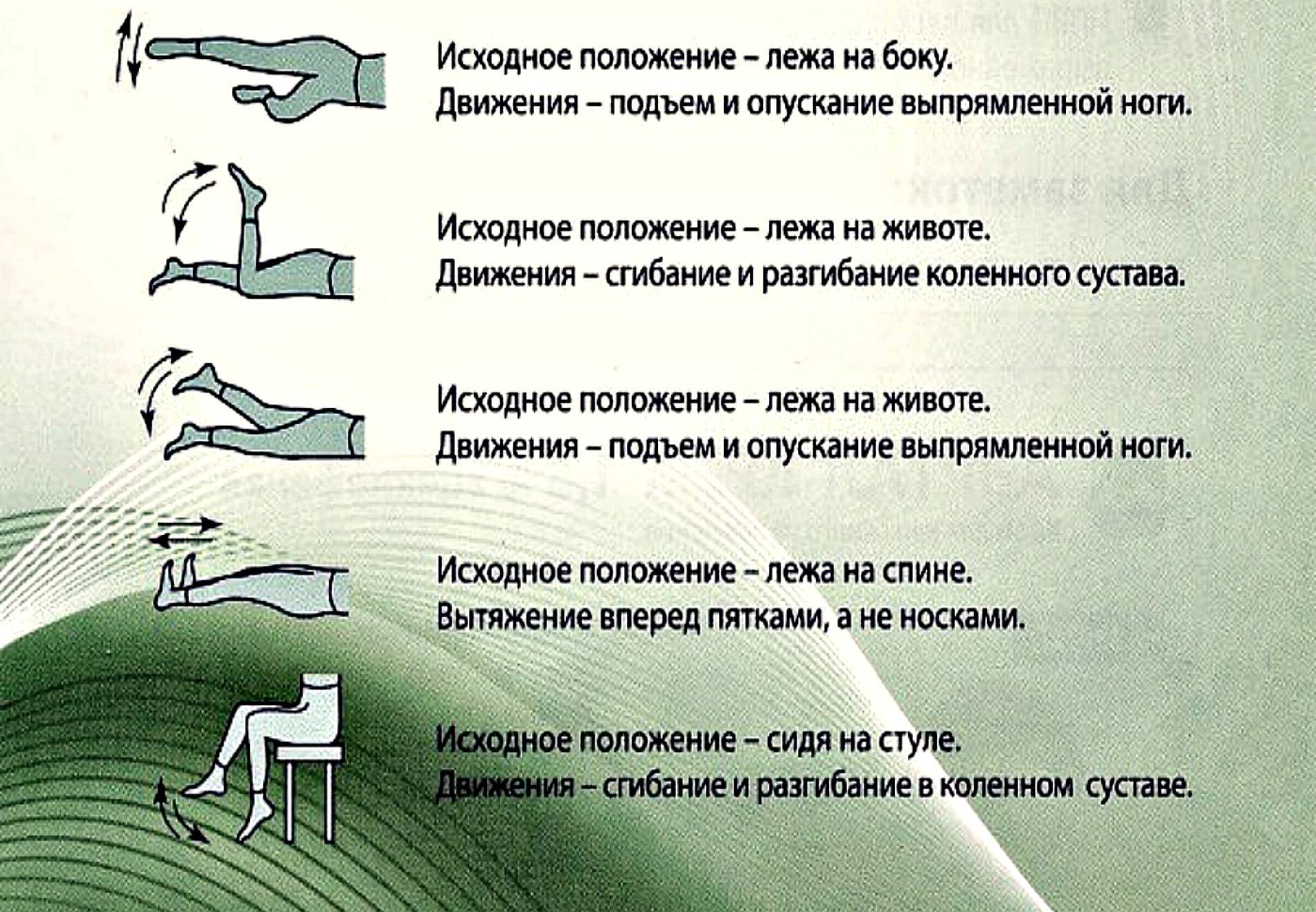
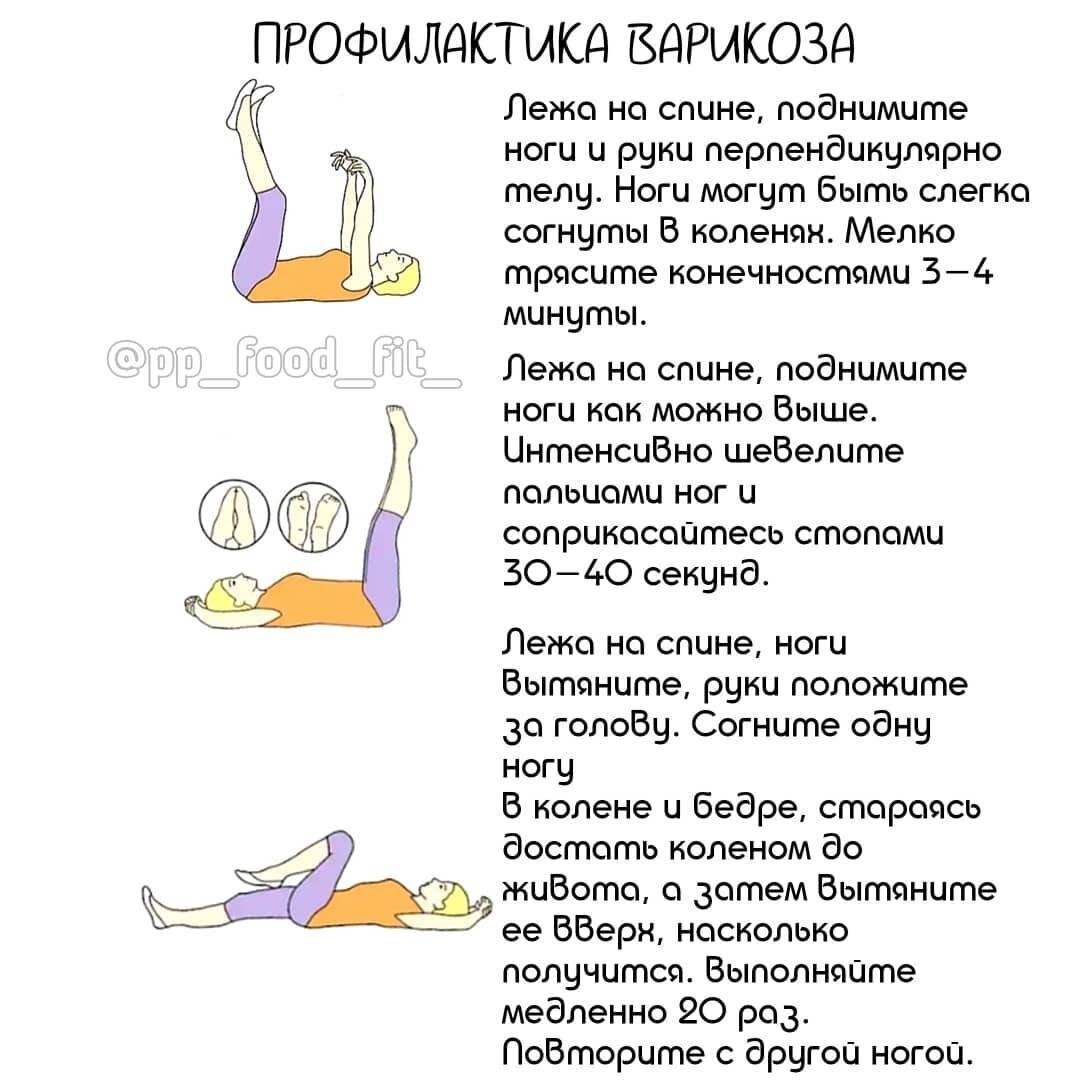
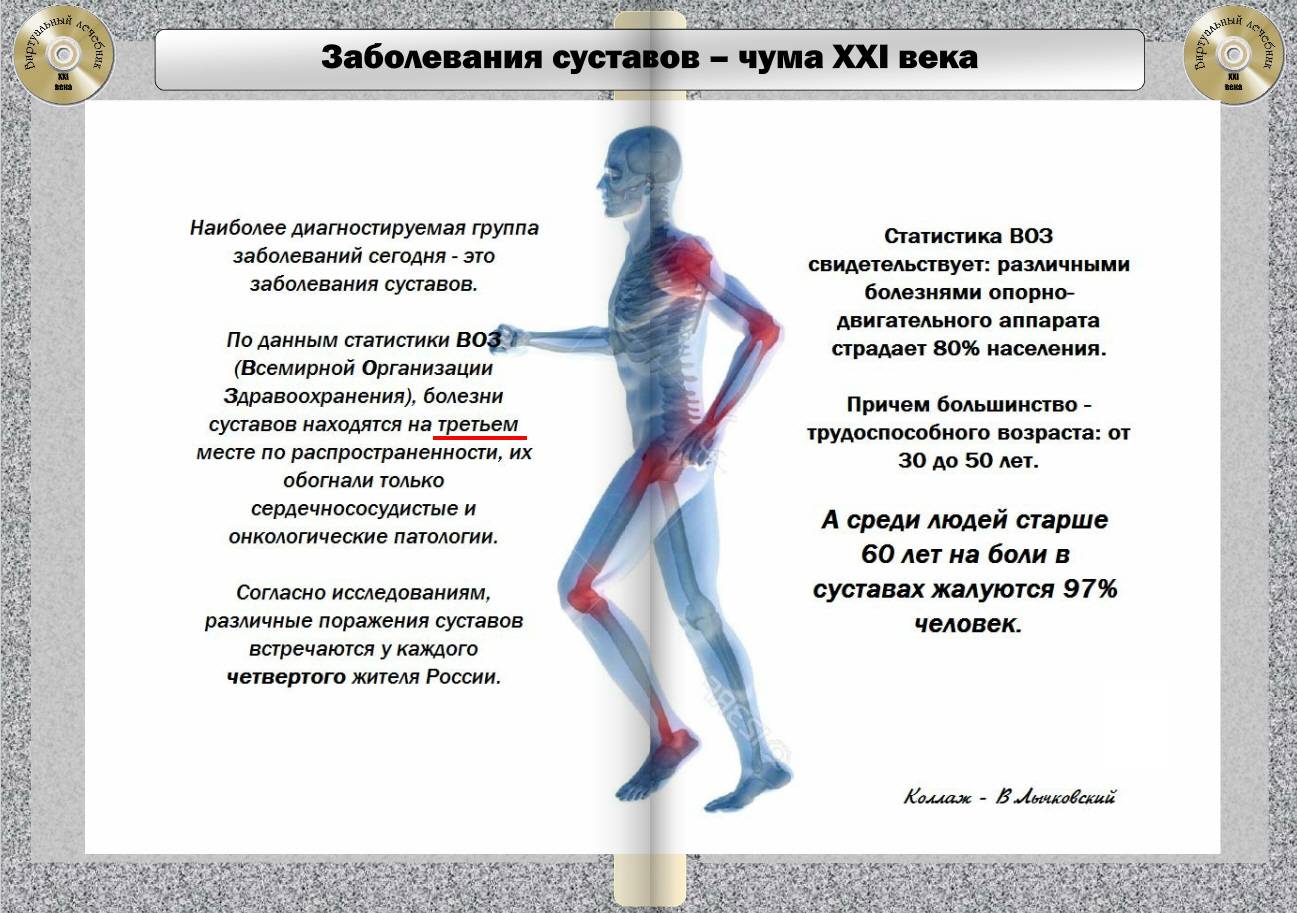
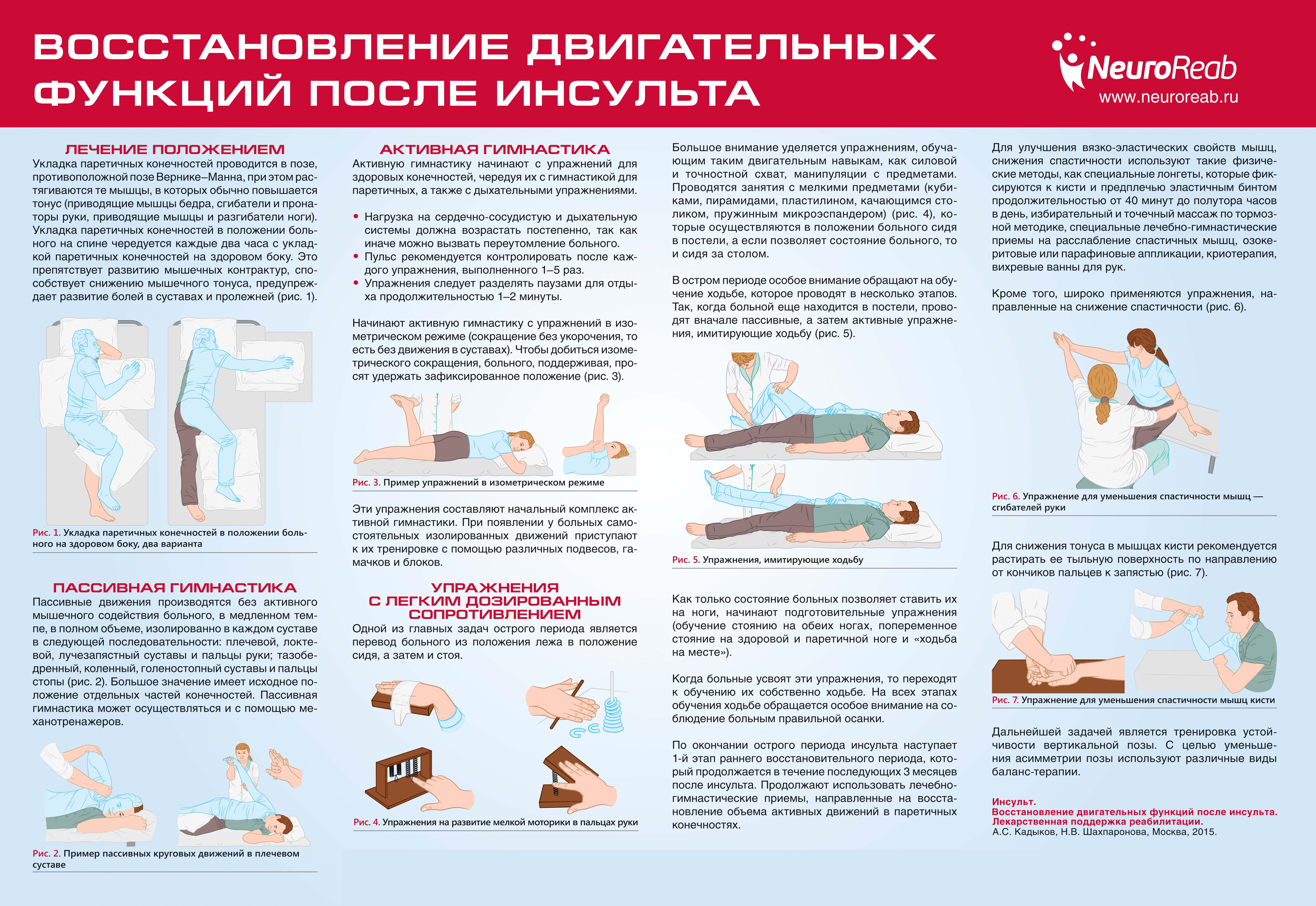
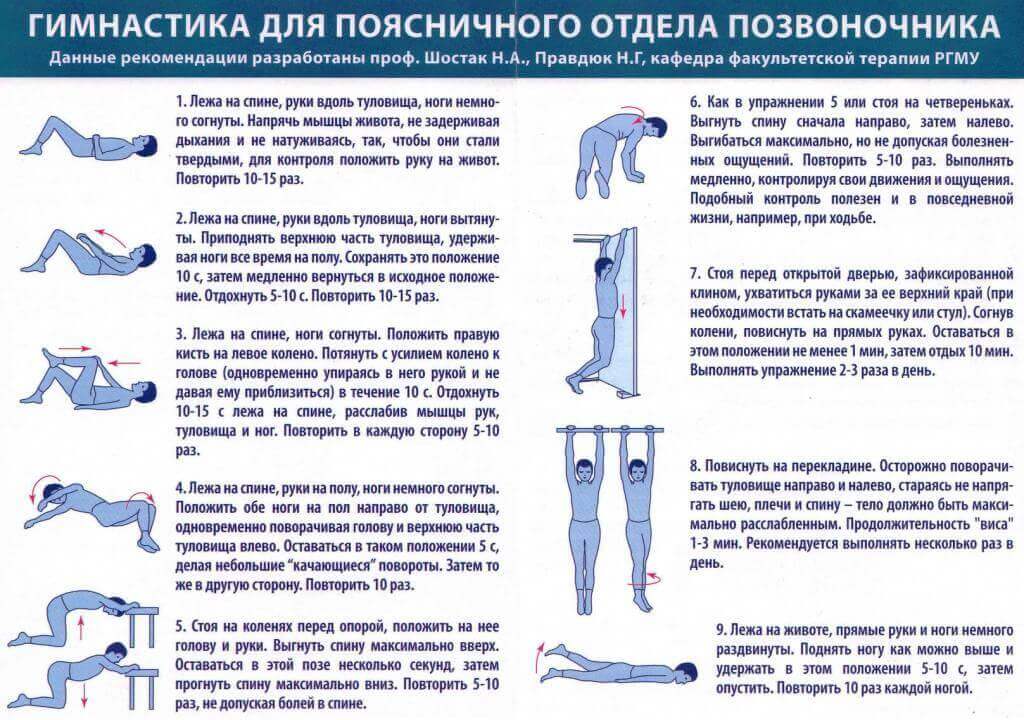
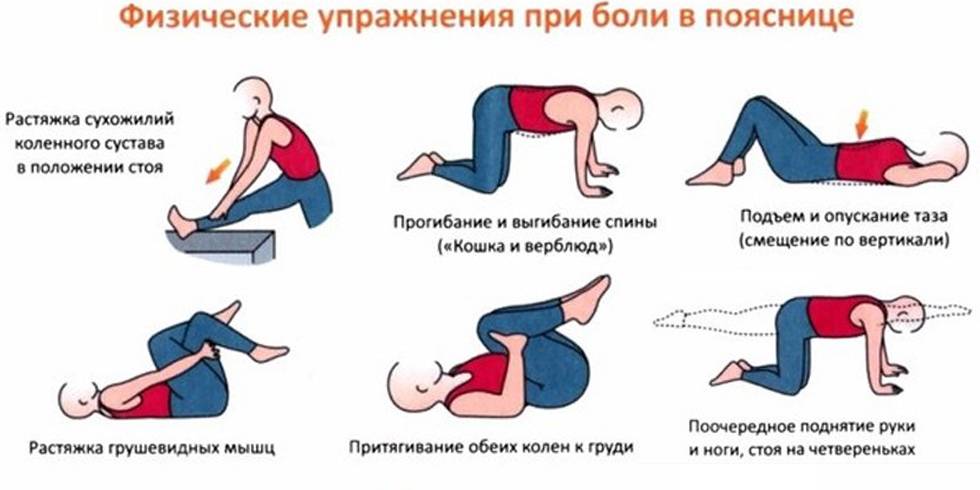
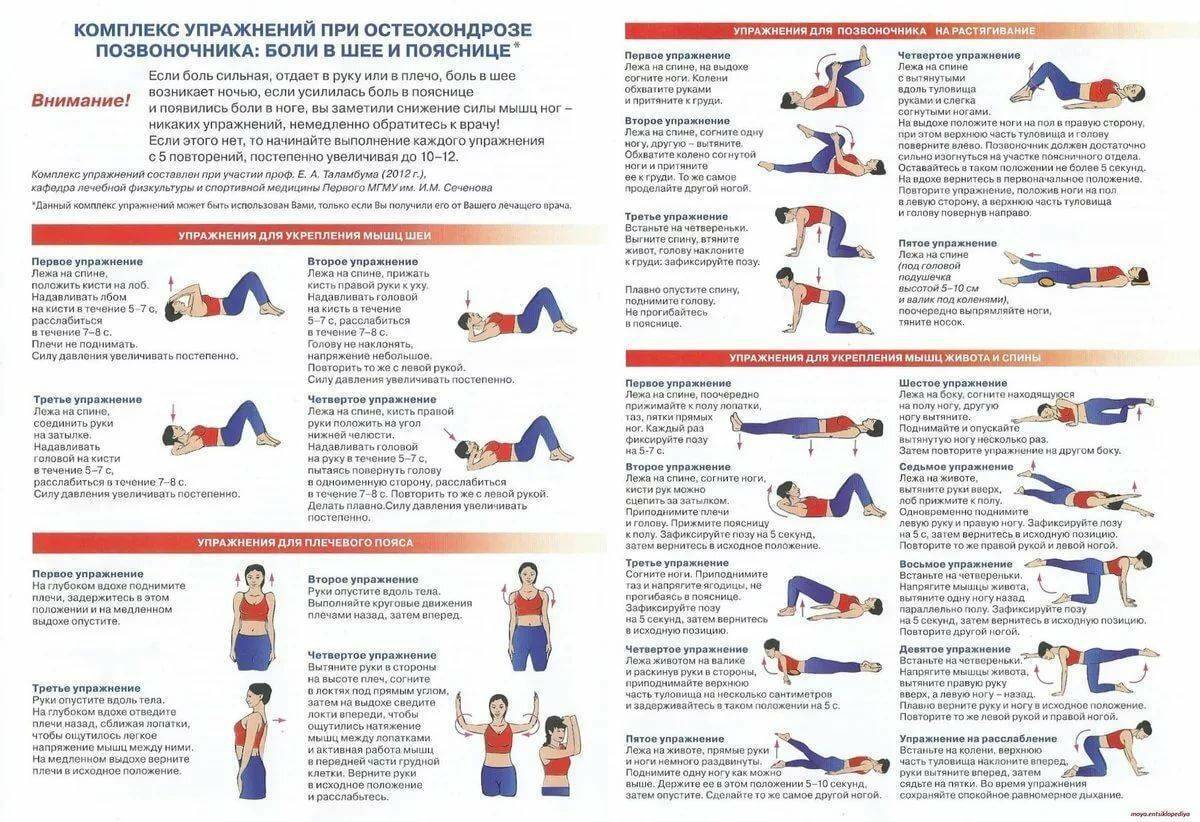
Вторичная профилактика болезней суставов
Вторичная профилактика артроза суставов и других ревматических заболеваний направлена на то, чтобы сдержать прогрессирование болезни, не допустить осложнения и необратимые изменения в суставе. Некоторые суставные заболевания (например, реактивный артрит) можно вылечить на ранних стадиях. Если же время упущено, они переходят в хроническую форму.
Рекомендации по профилактике заболеваний суставов составляются лечащим врачом с учетом стадии поражений, количества задействованных суставов, индивидуальных особенностей и возможностей пациента. Зачастую они включают:
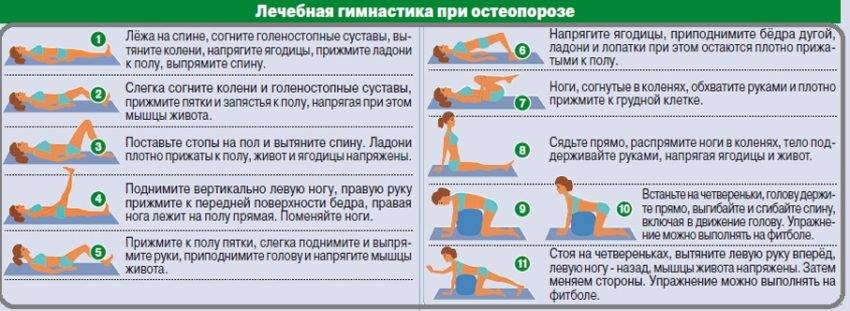
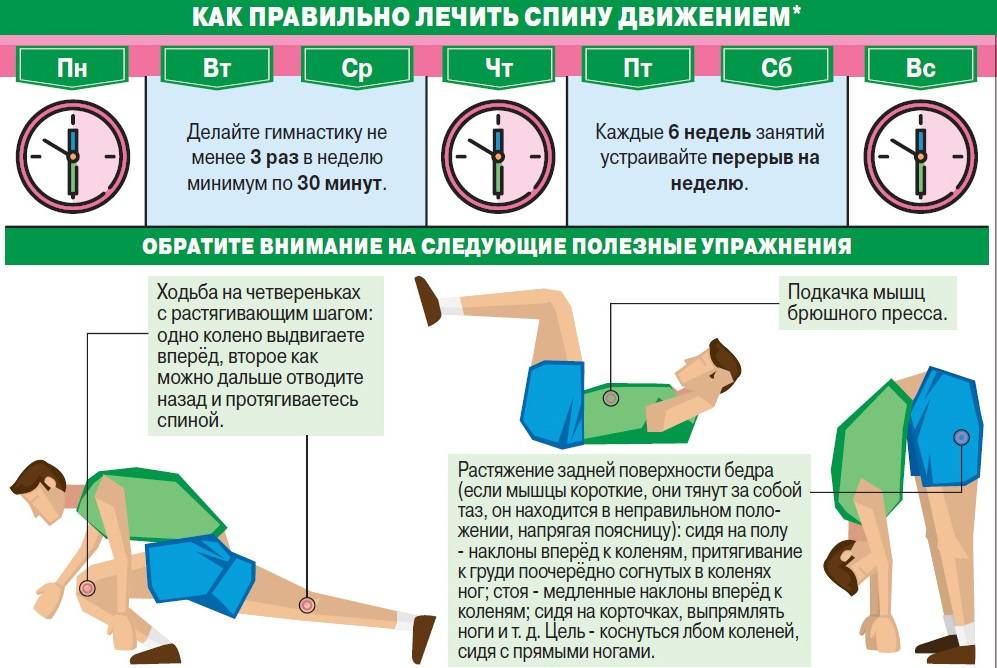
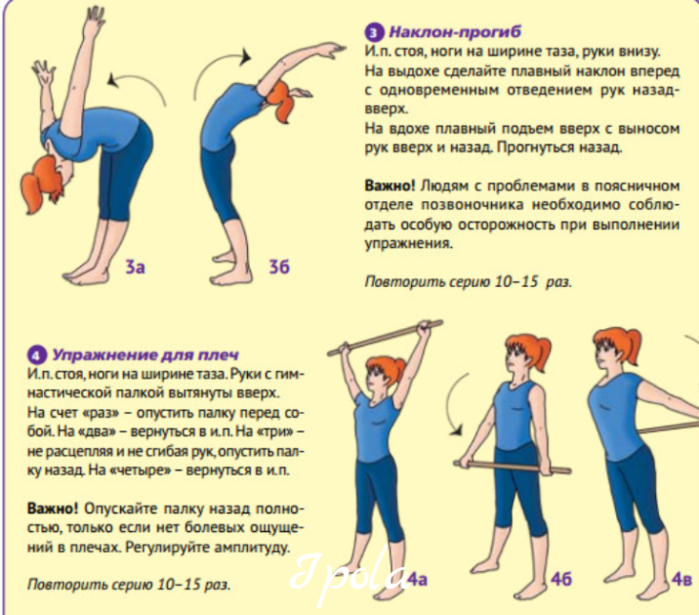
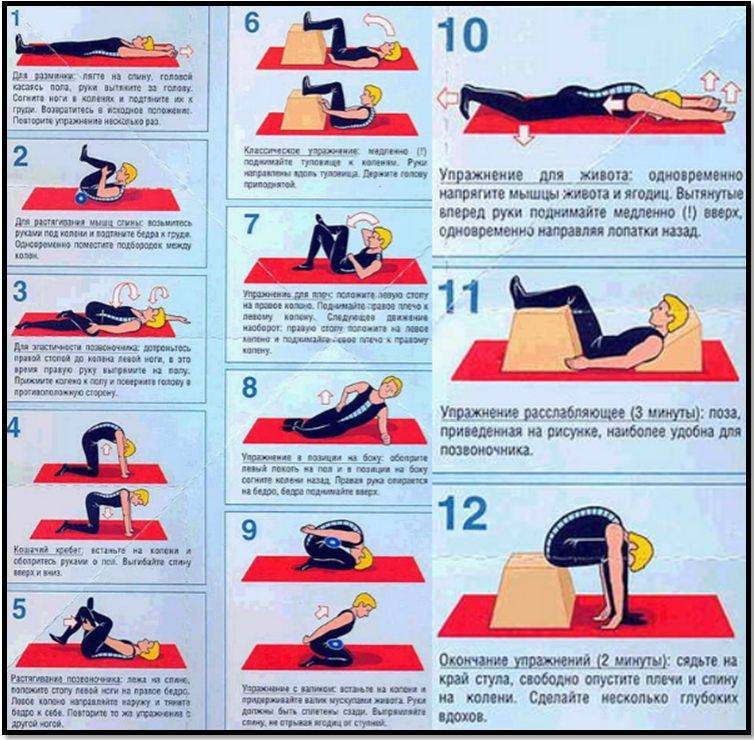
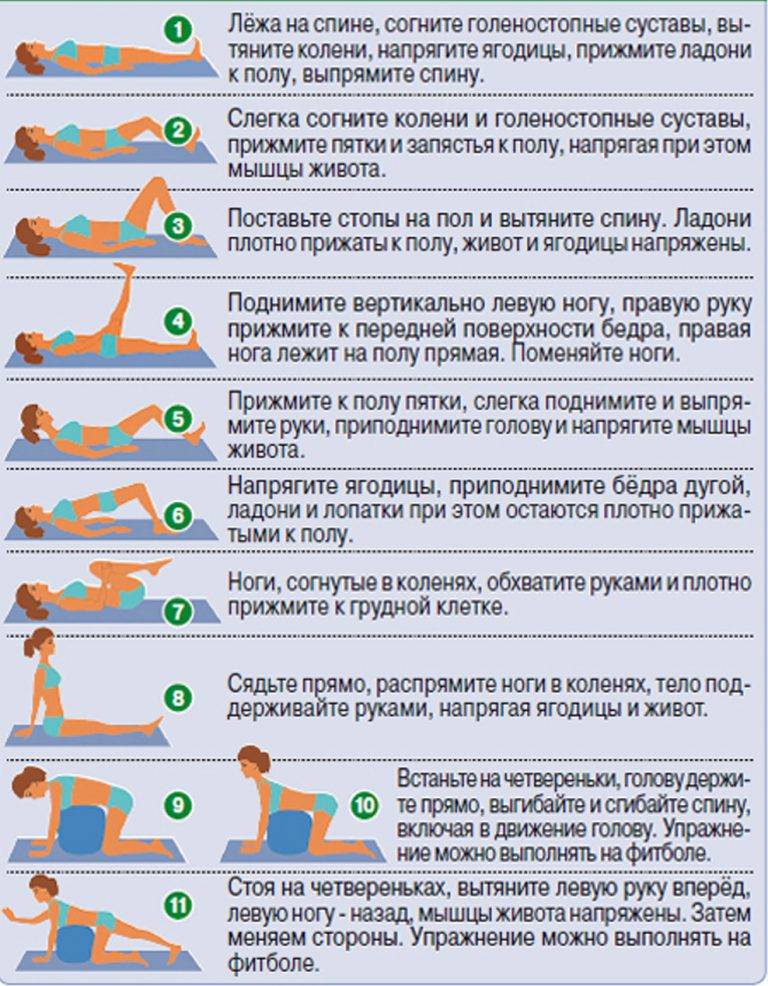
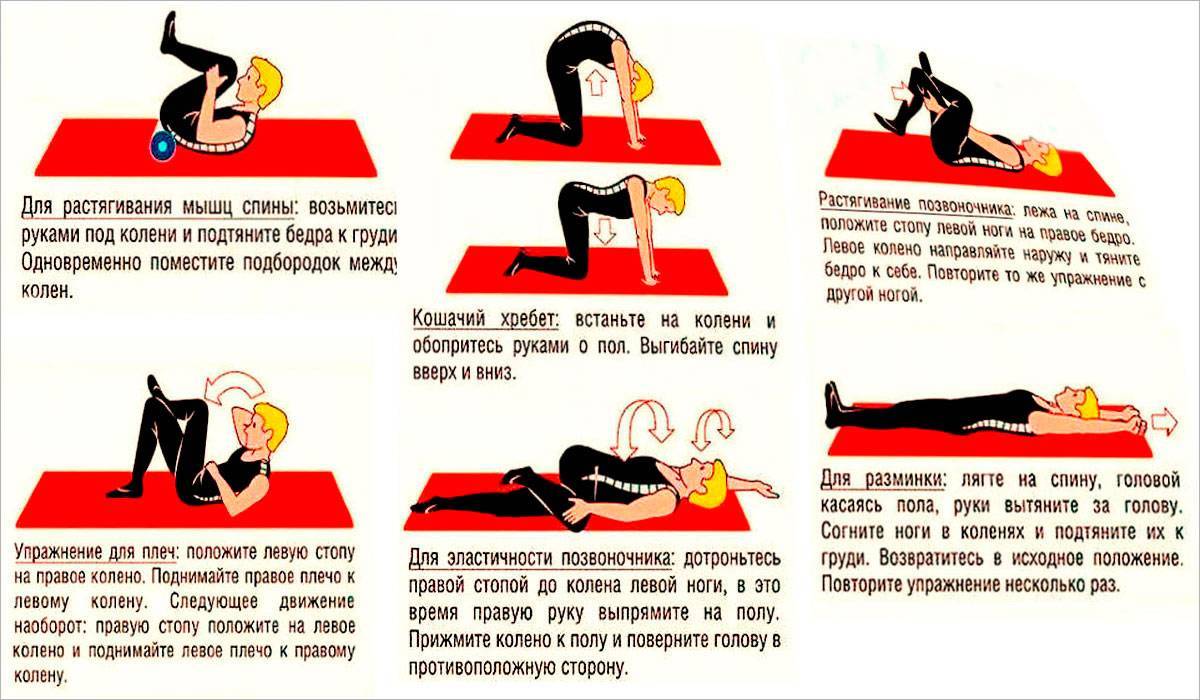
- специальную лечебную гимнастику для профилактики болей в суставах (ежедневно);
- массаж (в частности, с применением разогревающих мазей и бальзамов);
- ортопедическую профилактику артрита и артроза (использование трости, ортопедических стелек, корсетов, ортезов и бандажей);
- лекарственную терапию (курсами, при необходимости), а также прием хондропротекторов;
- санаторно-курортное лечение – при необходимости;
- регулярные профилактические осмотры;
- стандартные превентивные меры (здоровое питание, контроль веса, защита от переохлаждения и прочее).
Эти методы профилактики заболеваний суставов помогают поддерживать подвижность сочленений, препятствуют усилению болей и развитию воспалительного процесса.
Упражнения для плеча и плечевого пояса с высоким риском травмы
Некоторые популярные силовые упражнения могут представлять угрозу для плечевого сустава. Специфические упражнения, связанные с травмой плечевого сустава, указаны в таблице 1. Некоторые авторы считают положение «Дай пять!» потенциально опасным для плеча из-за высокого стресса, приходящегося на переднюю часть плеча (12, 14, 24, 26). Положением «Дай пять!» называется одновременное отведение на 90 градусови вращение наружу на 90 градусов (Рисунок 1). Многократное повторение положения «Дай пять!» с нормальной нагрузкой может привести к недостаточности или нестабильности статических плече-лопаточных связочно-капсульных ограничителей движения.
Рис. 1. Положение «Дай пять!». Это положение предрасполагает
плечевой сустав к повреждениям.
Согласно Jobe and Kvitne (19), при ослаблении и уменьшении стабильности в плечевом суставе мышцы вращательной манжеты плеча, по-видимому, производят большее усилие для стабилизации головки плечевой кости. Многократная динамическая компенсация со стороны вращательной манжеты может привести к утомлению, а затем тендиниту и боли во вращательной манжете.
Есть и другие часто выполняемые упражнения с отягощениями, представляющие риск для плечевого сустава. По мнению Reeves et al (37, 38), упражнения, которые требуют разгибания плеча (движение кзади от фронтальной плоскости туловища), также способствуют нестабильности плеча и повреждениям вращательной манжеты. Сходным образом Haupt (19) связывает остеолиз дистального конца ключицы с эксцентрической фазой упражнения жим лёжа, когда плечо оказывается ниже плоскости туловища, с повторными микротравмами акромиально-ключичного сустава.
Другие упражнения, предрасполагающие плечевой сустав к повреждению – упражнения, в которых плечо вращается внутрь во время отведения (отведения плеча для дельтовидных мышц). В исследовании, оценивающем характеристики соударения плеча у людей, тренирующихся с отягощениями для рекреации, Kolber et al (25) пришли к выводу, что исключение тяг вверх и отведения плеча для средних дельтовидных мышц выше 90 градусовотведения плеча способно снизить вероятность повторных соударений плеча. Hawkins and Kennedy (17) сообщили, что при вращении плеча внутрь во время поднимания лопатки сухожилье вращательной манжеты ущемляется между большим бугорком плечевой кости и акромионом.
Лечение боли в суставах
Лечение артралгии будет эффективным только в том случае, если доктора выяснят причину симптома, установят, о развитии какого заболевания он сигнализирует. Для снятия воспаления пациенту могут назначать:
- Хондопротекторы. Замедляют прогрессирование остеоартроза, блокируют дальнейшее разрушение суставного хряща, уменьшают воспаление. Примером таких лекарств из данной группы являются комбинированные препараты, содержащие в составе 2 компонента хряща, хондроитин и глюкозамин в лечебных дозировках, хондроитин сульфат 1200мг, глюкозамин 1500мг, форма выпуска капсулы. Данные компоненты активизируют регенеративные процессы в хряще, за счет чего боли постепенно сходят на нет, состояние больного улучшается.
- Нестероидные противовоспалительные средства. Устраняют болевые ощущения, препятствуют распространению воспалительных реакций. Нормализуют температуру тела.
- Миорелаксанты. Призваны минимизировать скованность скелетной мускулатуры.
- Антибактериальные препараты. Используются при артритах инфекционной природы.
- Витаминно-минеральные комплексы. Для нормальной работы суставов и их скорейшего восстановления необходимы витамины А, Е, С, группы В. Также важны селен, кальций и др.
- Гормоны, стероиды. Используются, если сустав воспален очень сильно, а проведенное медикаментозное лечение оказалось неэффективным.
Параллельно с приемом таблеток, внутримышечным и внутривенным введением лекарственных средств пациенту могут назначаться согревающие, обезболивающие и противовоспалительные мази.
Если боль нестерпимая, возможно выполнение блокады нервных окончаний. В ходе процедуры используются сильнодействующие лекарства, которые помогают надолго забыть о симптомах артралгии.
Среди дополнительных методов терапии суставных болей можно выделить:
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- механотерапию;
- вытяжение суставов с помощью специального оборудования;
- диету.
Из физиотерапевтических процедур больному показаны:
- Ударно-волновая терапия;
- озонотерапия;
- фонофорез;
- миостимуляция и некоторые другие.
Хирургическое лечение
В сложных случаях устранить дискомфортные ощущения в области одного или сразу нескольких суставов с помощью неинвазивных методов невозможно. Тогда пациенту рекомендуют сделать операцию. Это может быть:
- Артроскопический дебридмент. Хирург выполняет крохотные разрезы и через них удаляет из полости сустава омертвевшие ткани. Операция предусматривает применение современного эндоскопического оборудования.
- Пункция. Используя специальную иглу, врач вытягивает из сустава скопившуюся жидкость.
- Околосуставная остеотомия. С целью снижения нагрузки и улучшения подвижности пораженного сустава доктор надпиливает суставные кости, чтобы они срослись под определенным углом.
- Эндопротезирование. Очень серьезная операция, которая применяется только в том случае, если восстановить сустав уже невозможно. Тогда вместо него устанавливается протез.
То, какой способ лечения болей в суставах показан конкретному пациенту, врач решает в индивидуальном порядке с учетом возраста, анамнеза, симптоматики и некоторых других факторов.
Виды
Существуют разные классификации болей в суставах. По месторасположению артралгии различают:
- Моно Артралгию (болит 1 сустав).
- Олиго Артралгию (поражение 2—5 суставов).
- Полиартралгию (болезненность более 5 суставов).
В зависимости от расположения суставов артралгия подразделяется на общую и локализованную.
По характеру артралгия бывает:
- Острой и тупой.
- Преходящей и постоянной.
- Слабой, умеренной и интенсивной.
Особенности и условия возникновения артралгии зависят от диагноза. Наиболее часто отмечаются следующие признаки боли в суставах:
- Стартовые. Артралгия возникает при ходьбе вначале, затем по мере движения проходит. Она связана с трением суставных поверхностей костей, которые покрываются разрушенной хрящевой тканью. Через несколько шагов эта масса скапливается в заворотах суставной капсулы и артралгия исчезает.
- Ноющие. Появляются после физической работы суставов, проходят в покое.
- Ночные. Подтверждают сильное поражение сустава и обусловлены застойными явлениями, кровь давит на костную ткань под хрящом. После ночного сна появляется ощущение скованности в суставах, а по мере движения дискомфорт проходит.
- Постоянные. Возникают при воспалении в капсуле сустава.
- Внезапные (блокада сустава). Обусловлены ущемлением части кости или хряща, застрявших между двумя суставными поверхностями.
- Мигрирующие. Сначала болит один сустав, затем боль переходит на другой.
- Отраженные. Ощущаются не в том суставе, который поражен, а в близко расположенном. К примеру при болезни тазобедренного сустава болит колено.
Основные принципы лечебной гимнастики
Заболевания суставов бывают дегенеративными и воспалительными. Но их неизменным итогом становится разрушение гиалиновых хрящей, патологическое разрастание костных тканей. В аптечном ассортименте нет фармакологических препаратов, прием которых мог бы восстановить разрушенные суставные структуры. Поэтому основной задачей терапии становится предупреждение прогрессирования артритов и остеоартрозов за счет улучшения кровообращения. А именно это наблюдается при регулярном выполнении определенных упражнений. Что происходит во время тренировок:
- в хрящи, кости, мягкие ткани поступает необходимое для их полноценного функционирования количество питательных и биологически активных веществ;
- укрепляется мышечный корсет, обеспечивая поддержку позвонков и сочленений в анатомически правильном положении;
- нормализуется состояние мышечных волокон, устраняется гипертонус скелетной мускулатуры — частая причина болезненных ощущений;
- из суставных полостей эвакуируются продукты воспалительного процесса и распада тканей, шлаки, токсины;
- купируются вялотекущие воспалительные процессы в мягких тканях, связочно-сухожильном аппарате;
- стимулируется выработка синовиальной жидкости, которая не только служит амортизатором для суставных поверхностей, но и обеспечивает доставку к тканям питательных веществ.
Следует отметить оздоравливающий и общетонизирующий эффект суставной гимнастики. Устранение утренней припухлости, скованности движений улучшает самочувствие человека, мобилизует его на борьбу с заболеванием.
Первые признаки
Человек начинает испытывать болезненность в области повреждённого сустава после физической активности (занятие спортом, пробежка, делительная ходьба без остановок, подъем по лестнице и многое другое). В утрене время, после долгого пребывания в неподвижном состоянии появляются первые «стартовые болевые ощущения», сочетавшиеся с незначительной скованности. Для устранения ограниченной подвижности нужно размяться в течение определенного времени. Боль носит ноющий или тупой характер, выражена не слишком интенсивно. Из-за неяркой клинической картины больные редко обращаются за врачебной консультацией на первых стадиях. Многие начинают заниматься самолечением, испытывают разные лечебные методики, которые могут лишь усугубить текущую ситуацию. Однако именно на ранних этапах данное заболевание имеет самый благоприятный прогноз и высокие шансы на полноценное выздоровление без последствий. Поэтому настоятельно рекомендуется записаться на приём к врачу клиники МедАрт при выявлении любых ощущений в суставах.
Что это такое?
Сустав — это подвижное соединение нескольких костей, которое позволяет им сгибаться и вращаться. Кости держатся с помощью хрящей, а движение происходит с помощью синовиальной жидкости. Она нужна чтобы снизить трение, как масло в механизме. Чтобы эта жидкость не вытекала, сустав окружен синовиальной сумкой.
Синовиальная жидкость вырабатывается в зависимости от нагрузки на сустав. Больше движений — больше жидкости. Поэтому если вести малоактивный образ жизни, выше вероятность появления проблем с суставами, которые будут меньше смазаны.
Так как суставы постоянно испытывают нагрузку, они подвержены рискам и проблемы с ними могут начаться в любом возрасте. Самые частые причины болезней суставов это износ, аутоиммунные заболевания или травмы. С последними понятно, поэтому разбираем суть первых двух.
Износ суставов и другие дегенеративные изменения называют остеоартрозами, а аутоиммунные заболевания и воспаления — артритами.
Диагностика подагры
Для обследования используются следующие методы:
- пункция сустава и исследование синовиальной жидкости на наличие МУН (кристаллов мононатриевых уратов);
- анализ мочи для определения количества мочевой кислоты;
- анализ крови на уровень мочевой кислоты;
- рентгенография суставов (выявление деформации суставов и подкожных тофусов;
- КТ и МРТ (позволяют определить наличие тофусов).
При дифференциальной диагностике необходимо исключить другие заболевания, такие как псевдоподагра, ревматоидный артрит, артроз, инфекционные заболевания, бурсит большого пальца стопы.
1
МРТ суставов
2
Диагностика подагры
3
МРТ суставов
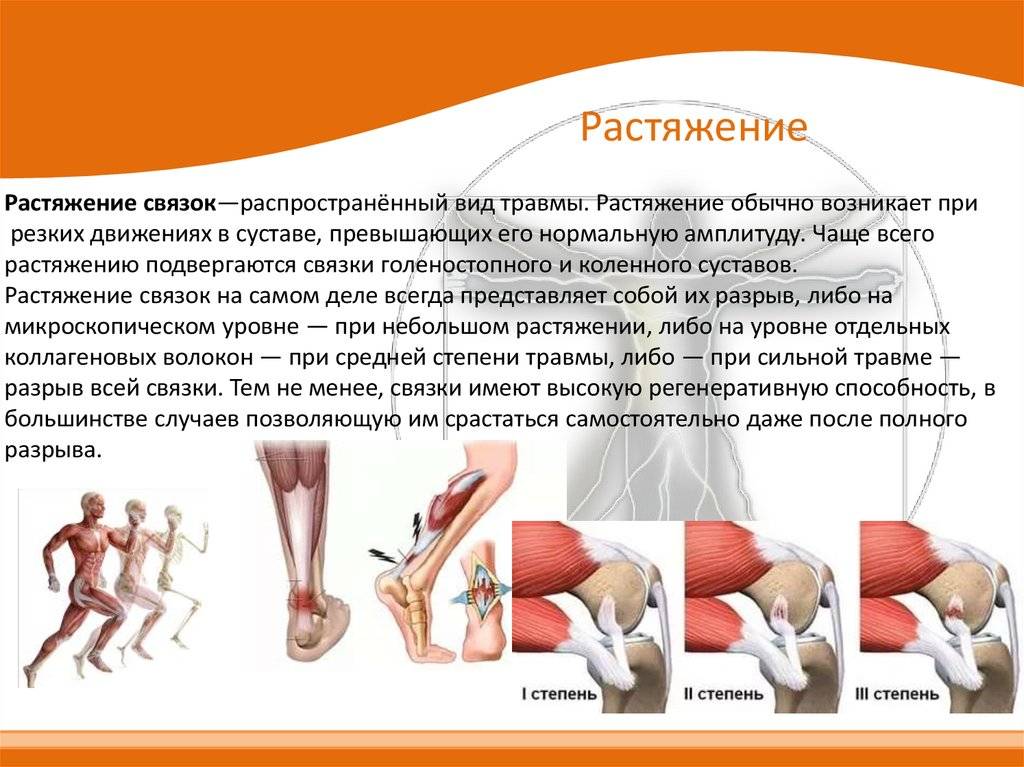
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
Основание возникновения болей
Суставы позволяют выполнять основные функции – обеспечивают необходимое положение тела, способствуют движению его частей и перемещение в пространстве.
Подвижное соединение костей напоминает обычный шарнир. Составляют его три элемента:
концы костей, которые соединяются, или суставные поверхности;
суставная капсула;
суставная полость, в которой имеется жидкость-смазка (она называется синовиальная).
Ситуация, когда болят суставы после физических нагрузок, является распространенной. Любое напряжение – тяжелый физический труд, регулярные занятия спортом или наличие лишнего веса негативно влияют на структуру суставных элементов, деформируют и постепенно разрушают их.
В суставной полости начинает уменьшаться количество синовиальной жидкости. При движениях измененные части подвергаются жесткому трению, что сопровождается болевыми ощущениями.
3.Лечение боли в ногах (лодыжках, ступнях, пальцах ног)
Лечение боли в ногах в домашних условиях часто помогает справиться не только с болью, но и с другими симптомами – отеками ног, судорогами, дискомфортом. Лечение, как правило, начинается с устранения тех факторов, которые стали причинами боли в ногах и других неприятных ощущений. Например, нужно хотя бы на время перестать заниматься спортом, если во время упражнений появляется боль в ногах (ступнях, лодыжках или пальцах ног). Физические нагрузки «через боль» противопоказаны
Важно носить качественную и удобною обувь. Супинаторы и другие ортопедические приспособления помогут сделать ходьбу комфортнее
Прикладывание холода, покой, массаж ног, мягкие и деликатные упражнения (например, для растяжения сухожилий) помогут справиться с болью в ногах, отеками ног или судорогами. Чтобы облегчить боль в ногах, можно принимать безрецептурные обезболивающие лекарства.
При отеках ног, отеках ступней и лодыжек можно поднять отекшие ноги чуть выше уровня сердца и посидеть так некоторое время. Если у вас сидячая работа, каждый час вставайте и ходите в течение нескольких минут. Сократите употребление соли.
Если предпринимаемые вами методы домашнего лечения боли в ногах (ступнях, лодыжках, пальцах ног), отеков ног и других проблем не дают желаемого эффекта, обратитесь к врачу. Консультация специалиста необходима и в том случае, когда боль и припухлость усиливается, появляются признаки инфекции, кожа бледнеет, появляется покалывание и онемение.
Какие проводятся обследования
Описанные выше недуги имеют много общих симптомов, поэтому на основании одного только осмотра даже опытному врачу бывает сложно поставить точный диагноз. В качестве методов диагностики используются:
- Анализы: общий и биохимический анализ крови, анализ мочи. Помогают исключить сопутствующие заболевания.
- МРТ — высокоточный метод диагностики суставов с информативностью до 99%.
- Рентгеновское исследование — позволяет определить истончение хрящевой ткани, образование костных наростов и сужение суставного просвета
- УЗИ — показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий.
Правильно назначенные обследования позволяют получить четкую картину заболевания, помогают определить причину отечности мягких тканей и болезненных ощущений, а также подобрать правильное лечение.
Профилактика
Чтобы избежать поражения суставов, нужно максимум внимания уделять правильному питанию. В ежедневном рационе должны присутствовать все необходимые витамины и минералы. От вредной еды следует отказаться. В сутки необходимо выпивать около 2 литров чистой питьевой воды — это положительно сказывается на работе опорно-двигательного аппарата.
Важно также:
- не переохлаждаться;
- вести активный образ жизни;
- отказаться от вредных привычек;
- спать не менее 8 часов в сутки;
- совершать регулярные прогулки на свежем воздухе;
- избегать долгого пребывания в одной позе.
Если дискомфорт в суставе все-таки возник, нужно пройти обследование. Заниматься самолечением при подозрении на воспалительный процесс нельзя.
Виды повреждений плеча
При силовой тренировке наблюдаются различные виды травм. Lavallee and Tucker (30) предлагают разделять травмы при силовой тренировке на острые не проявляющиеся внешне (надрывы мышц или сухожилий), острые проявляющиеся (переломы, вывихи и разрывы сухожилий), хронические (тендопатии, стрессовые переломы). Согласно литературным данным, 46 – 60% всех острых травм в силовой тренировке составляют надрывы мышц и сухожилий (5, 22). При тренировке с отягощениями также наблюдаются различные виды травм плеча. Распространённость и вид повреждения в силовой тренировке обычно зависит от выбора упражнений и нагрузки, используемой в разных программах силовой тренировки (30). В Таблице 1 обобщаются некоторые наиболее частые травмы плеча от силовой тренировки, о которых сообщается в литературе.
Таблица 1. Распространённые травмы плеча, связанные с
силовой тренировкой (2–4,6, 8, 10, 13, 14, 16, 25, 31, 33,
38, 41, 42, 44, 47)
| Вид травмы | Предполагаемая патология | Упражнения, обычно связанные с травмой |
| Остеолиз дистальной части ключицы (плечо тяжелоатлета) (27) | Разрушение кости в дистальной части ключицы, расширение суставной щели акромиально-ключичного сустава, субхондральный стрессовый перелом (5,43,44) | |
| Повреждения мягких тканей вращательной манжеты (в основном, надостной мышцы) и длинной головки двуглавой мышцы плеча у проксимального прикрепления, включая бурсит, разрывы и соударение плеча (10,15,35,40,51) | Повторяющаяся микротравма тканей от поднимания руки или при удержании рук над головой (8) |
|
| Повреждения периферических нервов: подлопаточного, длинного грудного и медиальная грудная невропатия (2,3,33, 47) | Перетре-нированность, нарушения техники, прямая травма, мышечная гипертрофия и травмы от растяжения из конечного положения в суставе (33) | |
| Передняя нестабильность плеча, недостаточность капсулы или вывих плечевого сустава (12, 16, 18) | Положение, при котором плечевая кость оказывается кзади от туловища или происходит одновременное отведение и вращение плеча наружу (40) |
|
Колено – самый сложный и крупный сустав в организме человека
Ежедневно на коленный сустав ложится серьезная нагрузка. Он отвечает за процесс сгибания и разгибания нижней конечности, выдерживает вес человека и обеспечивает его устойчивое положение. Именно колено позволяет нам ходить, прыгать, бегать, приседать и совершать повороты.
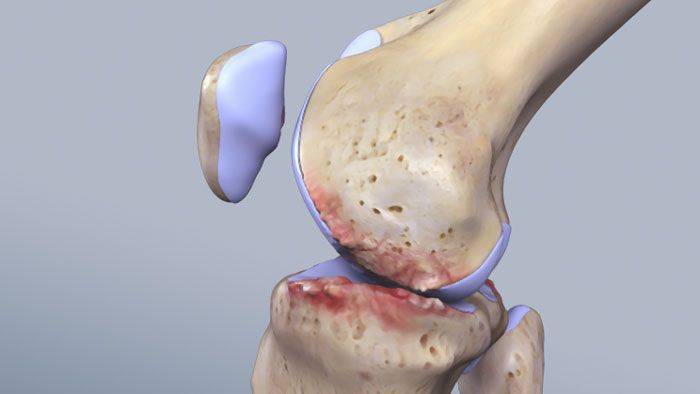
Возможность выполнения этих действий обеспечивается за счет следующих составляющих:
- Сухожилий;
- Костей;
- Хрящей;
- Связок и мышц.
Это объясняет, почему болевые ощущения в коленном суставе могут проявляться у людей любой возрастной категории. Говорить об эффективном лечении и полном выздоровлении можно только после выяснения причины недуга.
Типы боли в суставах
Механизм развития суставной боли до сих пор является предметом изучения. Но уже известно, что по всему суставу — в капсуле, связках, хрящах, надкостнице и кости, лежащей под хрящем, — расположены болевые рецепторы10. Они реагируют на два основных фактора10: механическое раздражение и воспаление10.
Когда мы двигаемся, суставные рецепторы как бы растягиваются, а если сделать потенциально опасное движение, они посылают частые сигналы в центральную нервную систему, и мы чувствуем боль. При воспалении чувствительность к любым раздражениям увеличивается, потому что из иммунных клеток выделяются особые вещества — проводники боли. К тому же, при воспалении в процесс включаются так называемые «молчащие» рецепторы. Таким образом зона болевого очага увеличивается, и любое движения в воспаленном суставе вызывает дискомфорт10.

Как и при каких условиях будет ощущаться болезненность, зависит от основного заболевания. Чаще всего наблюдаются следующие виды боли в суставах:
- Стартовые — появляются в начале ходьбы и проходят вскоре, если продолжать двигаться. Причина болезненности — трение суставных поверхностей, на которых оседает слой разрушенной хрящевой ткани. После нескольких движений эта масса выталкивается в завороты суставной сумки, и боль прекращается3.
- Ноющие — беспокоят после физической нагрузки и стихают в покое6.
- «Ночные» — свидетельствует о выраженном поражении сустава и связаны с застоем крови, которая повышает давление на подхрящевую кость. Утром человек может проснуться с чувством скованности в суставах, но после начала движения дискомфорт обычно уменьшается6.
- Постоянные — являются признаком воспалительного процесса в суставной сумке3.
- Внезапные («блокада сустава») — связаны с ущемлением фрагмента кости или хряща, который застрял между двумя суставными поверхностями3.
- Мигрирующие — начинаются в одном суставе, а потом переходят на другой9.
- Отраженные — ощущаются не в пораженном суставе, а близлежащем, например, колено может болеть при патологии тазобедренного сустава5.
Профилактика
Бороться с артрозом, как и с его последствиями, достаточно сложно. Однако намного легче его предотвратить. Для этого достаточно придерживаться простых рекомендаций, которые помогут охранить здоровые суставы на протяжении многих лет. Среди них:
Активный образ жизни. Даже если профессиональная деятельность связана с длительным пребыванием в сидячем или неподвижном положении, необходимо выкраивать время (хотя бы несколько минут в день) для простой разминки.
Регулярная зарядка или посещение бассейна. Это отличные общеукрепляющие занятия спортом, которые помогут держать мышцы и опорно-двигательный аппарат в здоровом тонусе.
Правильное и рациональное питание
Крайне важно следить за своим суточным рационом. В него должно входить достаточное количество белков, жиров, углеводов, микроэлементов и витаминов
Стоит увеличить потребление продуктов с высоким содержанием омега-3 (рыба, красная игра, авокадо, грецкие орехи, льняные семена и прочее) и коллагена (холодец, наваристые супы и т.д.).
Следить за массой тела. Необходимо держать вес в пределах нормы, не допуская развитая ожирения (для этого также нужно заниматься спортом и правильно питаться).
Носить комфортную обувь.
Отказаться от занятия спортом, сопровождающимся высоким риском травмирования.
Вопросы диагностики и лечения
Из всех перечисленных заболеваний и состояний непосредственно к компетенции врача-невролога относятся, по-видимому, лишь радикулит и функциональные боли в суставах. Остальные в большей степени соответствуют профилям ревматолога, хирурга, терапевта, ортопеда, эндокринолога, дерматовенеролога, гинеколога и иных специалистов. Тем не менее многие больные совершают свой первый визит именно к неврологу – потому что болит!
Здесь они полностью правы. Любой невролог с самого начала своей врачебной деятельности глубоко осознает такую ситуацию и постоянно, до окончания трудовой деятельности, совершенствует свои знания в области смежных медицинских специальностей. Поэтому он быстрее и точнее, чем любой иной специалист, проведет дифференциальную диагностику, определит причину болей в суставах и назначит адекватное лечение.
Лечение – это не только снятие болевых ощущений
Важно устранить первичное заболевание, саму причину боли. В нашем отделении неврологии имеются для этого все условия
Представлен широкий спектр методов лечения, среди которых применяются лечебные блокады, инфузионная терапия, карбокситерапия.
В заключение необходимо отметить следующее. Многие заболевания, сопровождающиеся болями в суставах, склонны к прогрессированию. Если их не лечить, это чревато необратимыми изменениями в суставах и стойкому нарушению их функции.
Не затягивайте визит к врачу!
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
1.Боль в ногах
Почти у всех людей в определенный момент времени появляются проблемы с ногами – боль в ногах, боль в ступнях, пальцах ног, лодыжках и другие неприятные ощущения. Почему это происходит? На самом деле, причин может быть много. Большую часть времени наши телодвижения не вызывают никаких проблем. Но из-за ежедневных или слишком интенсивных нагрузок могут развиваться самые разные заболевания ног. Кроме того, причиной неприятных и ощущений и боли в ногах могут стать травмы и естественный процесс старения.
В пальцах ног, ступнях и лодыжках могут появляться чувство жжения, боли, усталости, онемения, покалывания, тепла или холода. Иногда возникают мышечные спазмы в ногах, особенно по ночам, когда вы спите, отеки ног. Ступни и лодыжки могут изменять цвет, бледнеть или синеть. Может появиться неприятный запах от ног.
Некоторые из этих симптомов являются нормой для пожилых людей или беременных женщин. В этом случае обычно бывает достаточно лечения в домашних условиях. В других ситуациях нужно обнаружить причину проблемы и лечить ее.
Бемер-терапия – современный способ борьбы с любыми видами боли. Более подробно про швейцарскую физиотерапию можно почитать этом разделе
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
Диагностика боли в суставах
Чтобы понять, почему болят суставы ног, рук, врач назначает пациенту пройти ряд диагностических процедур. Для начала сдаются лабораторные анализы:
- Общий анализ крови. Дает возможность обнаружить отклонения с учетом характера поражения сустава и степени его выраженности. Повышенная скорость оседания эритроцитов, подтверждающая наличие воспаления, при нормальном количестве лейкоцитов — признак ревматической патологии. Если лейкоциты, наоборот, повышены, боли преобладают в области позвоночника и отдельных суставов, вероятнее всего, что природа болезни инфекционная.
- Биохимический анализ крови. При воспалениях суставов смотрят на уровни С-реактивного белка, фибриногена, общего белка, серомукоида, дифениламиновую реакцию, а также некоторые другие показатели, подтверждающие ревматический диагноз.
Дополнительно могут быть назначены следующие обследования:
- Рентгенография. Ее проведение обязательно при болезненных суставах, так как без снимков врач не может провести дифференциальную диагностику и оценить степень поражения костной системы.
- Компьютерная томография. Используется для изучения месторасположения воспаленных зон.
- Иммуноэлектрофорез. Дополнительный вид диагностики, показывающий, насколько распространился ревматоидный артрит.
- Артроскопия. Во время процедуры специалист визуально изучает строение коленного сустава, его структуру, забирает образец тканей с нужного участка.
- Радионуклидное сканирование. Эффективно на ранних стадиях заболеваний суставов.
- Артрография. Внутрь сустава врач вводит особые контрастные вещества (контраст может и не использоваться). Изменение начальной картины дает ему возможность судить о наличии пораженных отделов в труднодоступных частях сустава.
Если врач посчитает нужным, проводится биопсия.



![Что делать, если болят колени? [причины, как и чем лечить]](https://mosturnik.ru/wp-content/uploads/3/4/6/34698e6f8ffe50c1d76df3536ea3db01.jpeg)