Лечение мышечной боли
Если мышцы начинают болеть только при увеличении количества образующегося лактата после тренировок, то в целях снижения его уровня необходимо соблюдать следующие правила:
Двигайтесь правильно Начиная тренировку, разминать мышцы, а заканчивая — расслаблением для нормализации процесса кровообращения после физических упражнений. Заминка позволит восстановить кровоснабжение в мышцах после тренировки, а разминка перед началом обогатить кислородом не только кровь, но и мышечные ткани, приводя к понижению лактата.
Делайте паузы Между физическими упражнениями делать остановки на отдых, во время которых организм сможет вывести из мышц молочную кислоту. Подойдут легкие упражнения, а также помогают прогулки на свежем воздухе. Увеличивать нагрузку стоит постепенно, чтобы снизить риск повторной травмы. Лучше консультироваться со специалистом.
Сухое тепло Если мышечная боль не проходит в течении двух дней после занятий спортом необходимо слегка погреть мышцы с помощью теплой грелки или смоченного в теплой воде полотенца, это активизирует кровоснабжение и снижает болевой эффект.
Растяжка Выполнение растяжки позволяет создать небольшое вытяжение мышц, работающих во время процедуры, что способствует их быстрому восстановлению.
Контрастные процедуры После физических упражнений полезно прогреть мышцы в течении пятнадцати минут в горячей воде при температуре сорок градусов Цельсия для расширения сосудов и увеличения притока крови в ткани мышц и их повышенному кровоснабжению
Важно: процедура запрещена для больных с сахарным диабетом и сердечно-сосудистыми заболеваниями. Питьевой режим Если в организме недостаточно жидкости, то мышцы начинают болеть сильнее после физических упражнений
Узнать сколько надо жидкости можно умножив свою массу тела на тридцать миллилитров воды и в результате получается необходимое количество жидкости, потребляемое за сутки.
Сбалансирование питание Для уменьшения неприятной боли в мышцах необходимо употреблять побольше продуктов, в состав которых входят жирные ненасыщенные кислоты, потому что они могут поступать в наш организм только с едой и так называемую протеиновую пищу с высоким содержанием белка. Чрезмерное употребление продуктов с сахаром и солью только способствуют отекам и застоям.
Дольше спите Учитывая, что из-за недостатка сна в организме усиливаются воспалительные процессы в организме, после активных занятий спортом необходим качественный и продолжительный отдых, чтобы за это время мышечная ткань смогла обновиться и вновь начать активно работать. Во время сна центральная нервная система обновляется, выделяется гормон мелатонин. Улучшить сон помогут качественные подушка и матрас. Спать надо каждую ночь в полной тишине по восемь часов. Дневной отдых и сон под утро не дают полноценного расслабления организму и поэтому в таких случаях на восстановление ему нужно больше времени.
Сходите на массаж Массаж расслабляет организм, снимая с мышц напряжение, увеличивая кровоснабжение и улучшая гибкость. Массировать мышцы после физических упражнений при мышечной боли нужно при помощи расслабляющей массажной техники с мягкими надавливаниями в целях их восстановления. Лучше всего подойдет шведский или точечный массаж направленный на болевые точки. Массаж, работая над причиной возникновения нарушения, отлично воздействует на спазмированную мышечную ткань, расслабляя нервы и сосуды, зажатые мышцами, восстанавливая кровоснабжение, тем самым ускоряя обменные процессы, в ходе которых выходят вредные вещества из организма.
В среднем за три сеанса массажа, выполненного в профессиональной технике, происходит естественное оздоровление организма в целом, ускоряется процесс работоспособности мышц и пострадавших органов, а также подвижности суставов. Избавиться от боли быстрее, снять спазмирование мышц, устранить причины возникновения болевых ощущений в мышечной ткани позволит массаж, на который вы можете записаться в центре остеопатии Остео+ в Москве.
Благодаря своевременному обращению к специалисту и получению эффективного лечения удается остановить прогрессирование и развитие заболевания. Берегите свое здоровье!
Диагностика
Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Почему болят мышцы после тренировки?
Боль в мышцах после тренировки называется в спортивных кругах крепатурой. Что же её вызывает у тех , кто впервые пришел в спортзал, или же у людей, сделавших большой перерыв между физическими нагрузками?
Обоснование Отто Мейерхофа
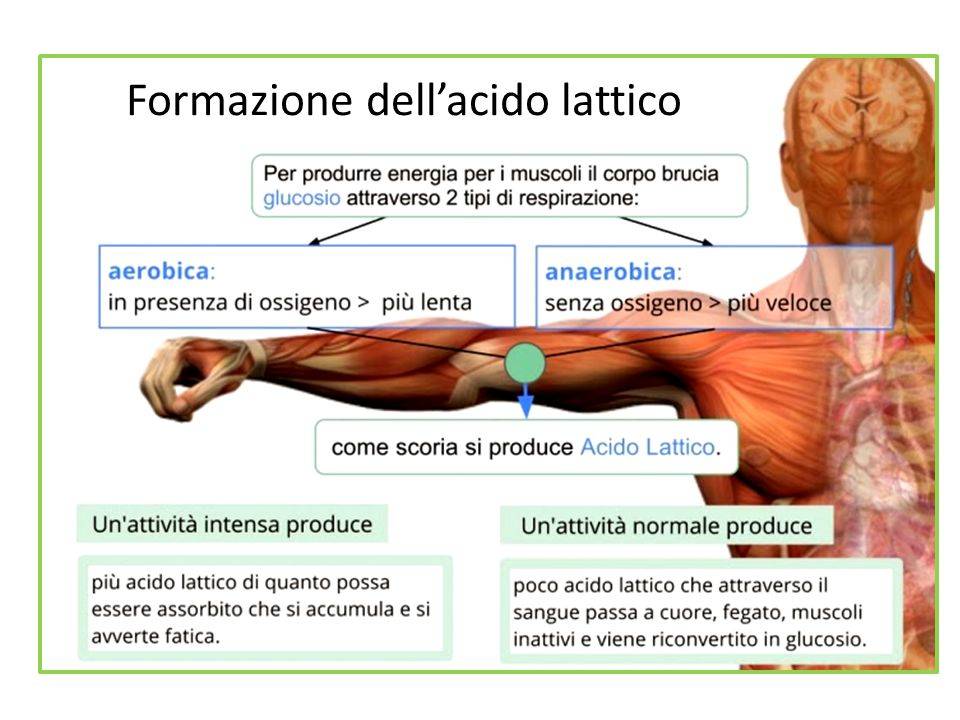
Однозначного и единственно правильного ответа пока до сих пор нет. Долгое время бытовало мнение, что боль, возникающая при физических нагрузках в мышцах, вызывается образованием избытка молочной кислоты, не расщепляющейся полностью при недостатке кислорода, который в больших количествах используется мышцами при увеличении нагрузок на них. В основе этой теории лежат работы нобелевского лауреата в области физиологии и медицины Отто Мейерхофа по изучению связи между потреблением кислорода и расщеплением молочной кислоты в мышцах.
Исследования профессора Джорджа Брукса
Дальнейшие исследования другого ученого – профессора факультета общей биологии калифорнийского университета Джорджа Брукса – показали, что выделяемая при метаболизме молочной кислоты энергия в виде молекул АТФ потребляется мышцами при их усиленной работе. Таким образом, молочная кислота наоборот является источником энергии для наших мышц при повышенных физических нагрузках и уж никак не может вызывать болевых ощущений после усиленной физической активности. Более того, процесс этот анаэробный, т.е. не нуждающийся в присутствии кислорода.
Тем не менее, не стоит отбрасывать первоначальную теорию со счетов окончательно. При расщеплении молочной кислоты образуется не только столь нужная для активной работы наших мышц энергия, но и остальные продукты распада. Их избыток и может частично вызывать дефицит кислорода, который расходуется на их расщепление нашим организмом и, как следствие, боль и жжение в мышцах, которым его не хватает.
Теория поврежденных мышц
Еще одна, более распространенная сейчас, теория гласит, что боль в мышцах после тренировок вызвана травматическими повреждениями мышц на клеточном уровне или даже на уровне клеточных органелл. Действительно, проведенные исследования клеток мышечной ткани у тренированного и нетренированного человека показали, что у последнего миофибриллы (продолговатые клетки мышц) имеют разную длину. Естественно, что у атлета-новичка преобладают короткие клетки, которые и повреждаются при интенсивных нагрузках. При регулярных физических упражнениях эти короткие мышечные волокна растягиваются, и болевые ощущения пропадают или уменьшаются до минимума.
Эту теорию о причине болей в мышцах, особенно – у новичков или при резкой повышении интенсивности нагрузки не стоит отбрасывать. Ведь что представляет собой непосредственно мышца опорно-двигательного аппарата человека? Само тело мышцы, состоящее из различных мышечных волокон, крепится с помощью сухожилий к скелету человека. И зачастую именно в этих местах и возникают растяжения и прочие травмы при усиленной нагрузке.
Причины миозита
Миозиты могут быть обусловлены разными факторами. Часто точную этиологию установить не удается – в таких случаях говорят об идиопатическом миозите.
Все возможные причины миозитов условно можно разделить на две большие группы: эндогенные и экзогенные. К эндогенным относятся факторы и патологии, которые запускают воспалительный процесс внутри организма. В таких случаях миозит часто носит вторичный характер и выступает в роли симптома или осложнения других патологий. Ведущими эндогенными причинами воспаления скелетных мышц могут являться:
- Аутоиммунные нарушения. Воспаление поперечно-полосатых мышц довольно часто является результатом нарушений работы иммунной системы. Чаще всего миозиты возникают на фоне таких патологий как системная красная волчанка, ревматоидный артрит, склеродермия, болезнь Шегрена.
- Бактериальные и вирусные инфекции. Воспалительная реакция в мышцах, как и в других тканях и органах, может быть обусловлена патогенными бактериями, вирусами. В зависимости от типа инфекции патологический процесс может носить гнойный или негнойный характер. Первый чаще возникает на фоне ОРВИ и гриппа, при тифе, туберкулезе, сифилисе. Второй вариант миозитов встречается при стрептококковых и стафилококковых патологиях, например, абсцессах и флегмонах.
- Паразитарные заболевания. Простейшие могут паразитировать в скелетных мышцах, формируя в них цисты и кальцификаты. Подобные миозиты наблюдаются при трихинеллезе, токсоплазмозе и эхинококкозе.
- Отравления и интоксикации. Воспалительные реакции в скелетных мышцах могут быть одним из проявлений токсического воздействия тех или иных веществ, например, алкоголя, тяжелых наркотиков и некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов).
- Злокачественные новообразования. При активно развивающихся опухолях в организме, в особенности на поздних стадиях рака возникает паранеопластический синдром. Одним из его проявлений может быть миозит.
К экзогенным причинам миозитов относятся внешние воздействия, которые оказывают прямое негативное влияние на скелетные мышцы. К ним относятся:
- Травмы. При травматических повреждениях часто происходит разрыв мышечного волокна, что сопровождается воспалительной реакцией. При частых или тяжелых травмах воспаление может усугубляться и приводить к миозиту. В некоторых случаях процесс заживления нарушается, из-за чего вместо мышечной и соединительной ткани образуются костная — развивается оссифицирующий миозит.
- Перенапряжение мышц. Длительные, чрезмерные нагрузки также могут быть причиной воспаления скелетной мускулатуры. Это наблюдается у профессиональных спортсменов, музыкантов, строителей и людей, чья работа связана с постоянными физическими нагрузками, продолжительным пребыванием в неестественном положении.
- Переохлаждение. Воспалительный процесс также может спровоцировать переохлаждение, особенно сквозняки. Таким путем чаще всего возникают миозиты спины и шеи.
Важно!
Миозит после интенсивной тренировки
Мышечная боль после активных занятий спортом — это нормально. Она связана с накоплением в мышцах лактата. Неприятные ощущения проходят спустя 1-2 дня отдыха. Миозит при этом не развивается. Но если после активных тренировок появляются признаки миозита — это означает, что занятия проходят неправильно, с чрезмерно высокими нагрузками или травматизацией.
После тренировки в спортзале мышцы могут болеть, но боль должна проходить чрез пару дней. Фото: ArturVerkhovetskiy / Depositphotos
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов. Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию
Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что такое крепатура?
Единого мнения о происхождении синдрома СОМБ нет до сих пор. Раньше считалось, что болевые ощущения в мышцах связаны с тем, что после интенсивной физической нагрузки в них накапливается молочная кислота. Но современные исследования опровергли эту версию, оказалось, что уже через 30-40 минут концентрация молочной кислоты в мышцах приходит в норму.
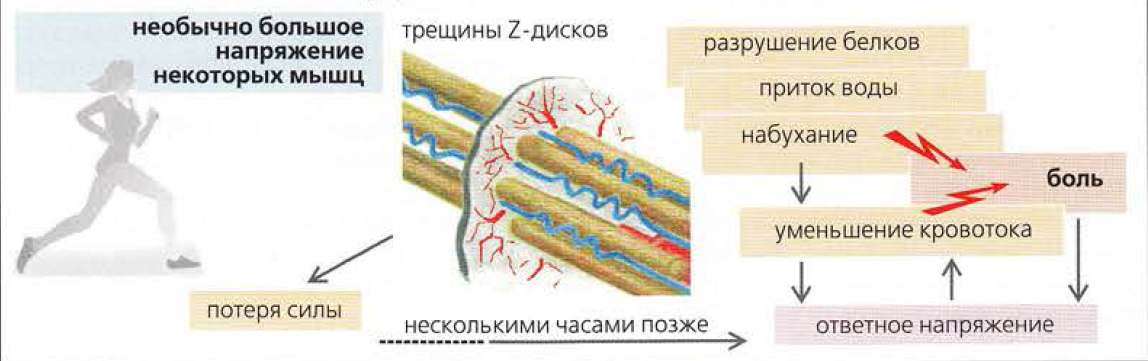
Современные специалисты склоняются к мнению, что СОМБ – комплексный результат сложных биохимических, физиологических и неврологических процессов, происходящих в мышечной ткани в момент интенсивной нагрузки и после нее. Болевой синдром и ощущение раздутости и «окаменения» в мышцах вызваны несколькими факторами. Среди них:
микроповреждения мышечного волокна, вызванные перенапряжением мышц;
воспаление, которое развивается внутри перетренированной мышцы, как ответ иммунной системы на микротравмы и микроразрывы;
воспаление сопровождает отек, связанный с накоплением в мышцах лимфы и задержкой жидкости;
- нейротрофические факторы, вызванные микроповреждениями нервных окончаний в мышцах.
1.Растяжение подколенного сухожилия и его симптомы
К сожалению, растяжения подколенного сухожилия происходят часто и причиняют сильную боль. Этой травме подвержены спортсмены во многих видах спорта, таких как бег, футбол, баскетбол и конькобежный спорт. Растяжение подколенного сухожилия бывает и у тех людей, которые не занимаются спортом.
Но что такое подколенное сухожилие? На самом деле, это группа из трех мышц, которые находятся вдоль задней части бедра. Они позволяют сгибать ногу в колене.
Во время растяжения одна или несколько мышц сильно вытягивается. Мышцы могут даже рваться. Это чаще всего происходит во время тренировок, связанных с бегом, прыжками, резкими остановками и стартами. Вероятность получения травмы увеличивается, если:
- Вы не разогрели мышцы перед тренировкой.
- Мышцы передней части бедра (четырехглавой мышцы) развиты намного сильнее, чем подколенные сухожилия.
- Вы подросток и быстро растете.
Симптомы растяжения подколенных сухожилий
Легкие растяжения подколенного сухожилия могут не вызывать сильной боли, но тяжелые травмы связаны с мучительными болями. Иногда вы даже не сможете ходить или стоять. Другими возможными симптомами растяжения подколенного сухожилия являются:
- Внезапная и пронзающая боль во время тренировки.
- Боль в задней поверхности бедра и нижней части ягодиц при ходьбе, выпрямлении или сгибании ноги.
- Болезненность (если дотронуться или надавить на мышцы).
- Ушиб, припухлость.
При появлении любого из вышеперечисленных симптомов необходимо обратиться к хорошему травматологу. Врач проводит тщательное обследование, выясняя причину растяжения и обстоятельства получения травмы.
Лечение
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Почему сводит мышцы?
Мышечные судороги при занятиях спортом обычно обусловлены чрезмерной или непривычной нагрузкой на мышцу (группу мышц), обезвоживанием и потерей кальция и калия вместе с потом, неправильной организацией тренировок.
То, что мышцы сводит во сне, как правило, объясняется неудачным положением тела во время сна. Когда мы спим, наше тело в целом расслабленно, но отдельные группы мышц испытывают повышенную нагрузку; длительное пребывание без движения не позволяет перераспределить эту нагрузку на другие мышцы, что может привести к мышечной судороге.
Наиболее подвержены мышечным спазмам:
- спортсмены;
- беременные женщины;
- пожилые люди (это связано с ослаблением мышечной ткани – атрофией мышц);
- маленькие дети (первых 3-х лет жизни).
Факторами, способствующими сведению мышц, являются:
- избыточный вес;
- жара;
- интоксикация организма (при инфекционном заболевании, алкогольном опьянении и т.п.)
- некоторые медицинские препараты (например, гормональные контрацептивы);
- заболевания ног и некоторые другие заболевания (цирроз печени, сахарный диабет).
Симптомы миозита
В зависимости от этиологии и локализации миозит может протекать с теми или иными клиническими особенностями и сопутствующими явлениями. Но в большинстве случаев для воспаления мышц характерны следующие симптомы:
- Боль в пораженной мышце. Болевые ощущения могут быть острыми или тупыми, часто обостряются при движениях и нажатии на них. Со временем боль нарастает, а в мышцах могут возникать болезненные уплотнения.
- Мышечная слабость. При миозите часто наблюдается снижение тонуса мышц и утрата их сократительной способности. Это отражается на их функциях, например, нарушается ходьба, осанка или даже дыхание. В тяжелых случаях развивается атрофия — утрата объема мышечной ткани.
- Отек и гиперемия. Часто в месте поражения возникать отечность тканей и видимое покраснение кожи, которая на ощупь становится несколько теплее, чем соседние участки.
- Интоксикационный синдром. Миозит часто сопровождается синдром системной интоксикации, который включает в себя головную боль, повышение температуры тела до 38-39°C, общую слабость и недомогание, утрату аппетита и др.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Профилактика миозита
Профилактика миозита основывается на исключении или минимизации триггерных факторов и факторов риска. Помочь предотвратить развитие воспаления мышц могут следующие советы и рекомендации:
- Поддерживать адекватную физическую активность.
- Занятия спортом должны быть нормированными. Перед интенсивными нагрузками обязательно должна проводиться разминка. Рекомендуется использовать защитный спортивный инвентарь (пояса, наколенники и др.).
- Отказаться от употребления табачных изделий, наркотиков, спиртных напитков.
- Избегать переохлаждений, сквозняков.
- Придерживаться сбалансированного, полноценного питания.
- Соблюдать правила гигиены.
- Своевременно лечить имеющиеся заболевания.