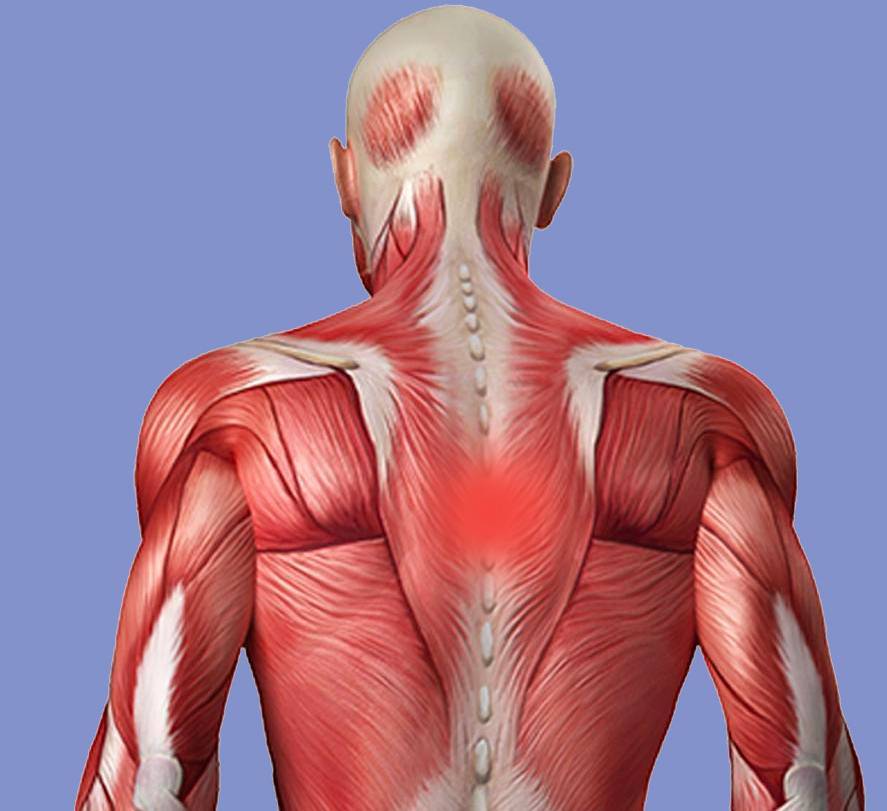
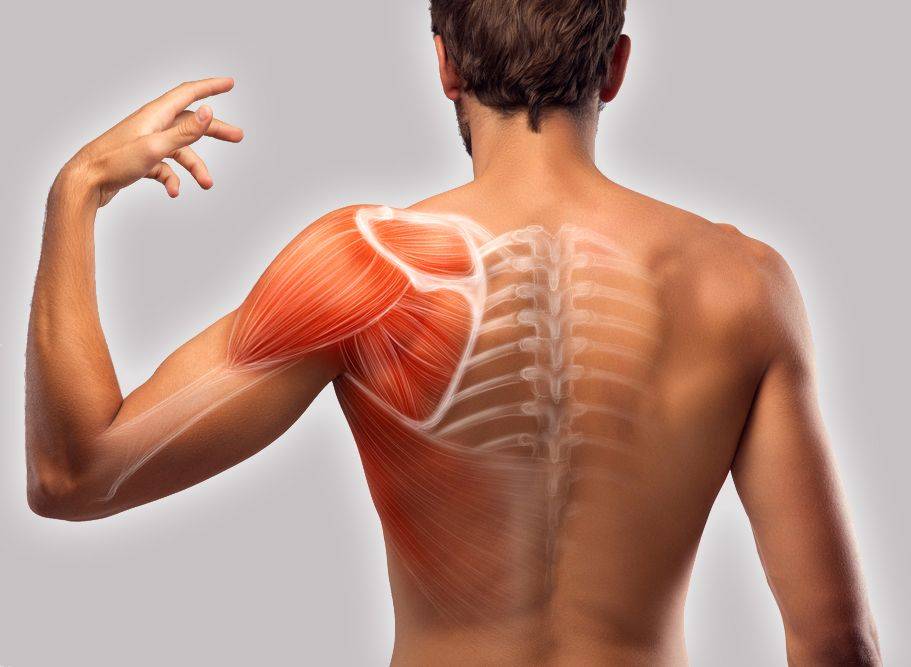
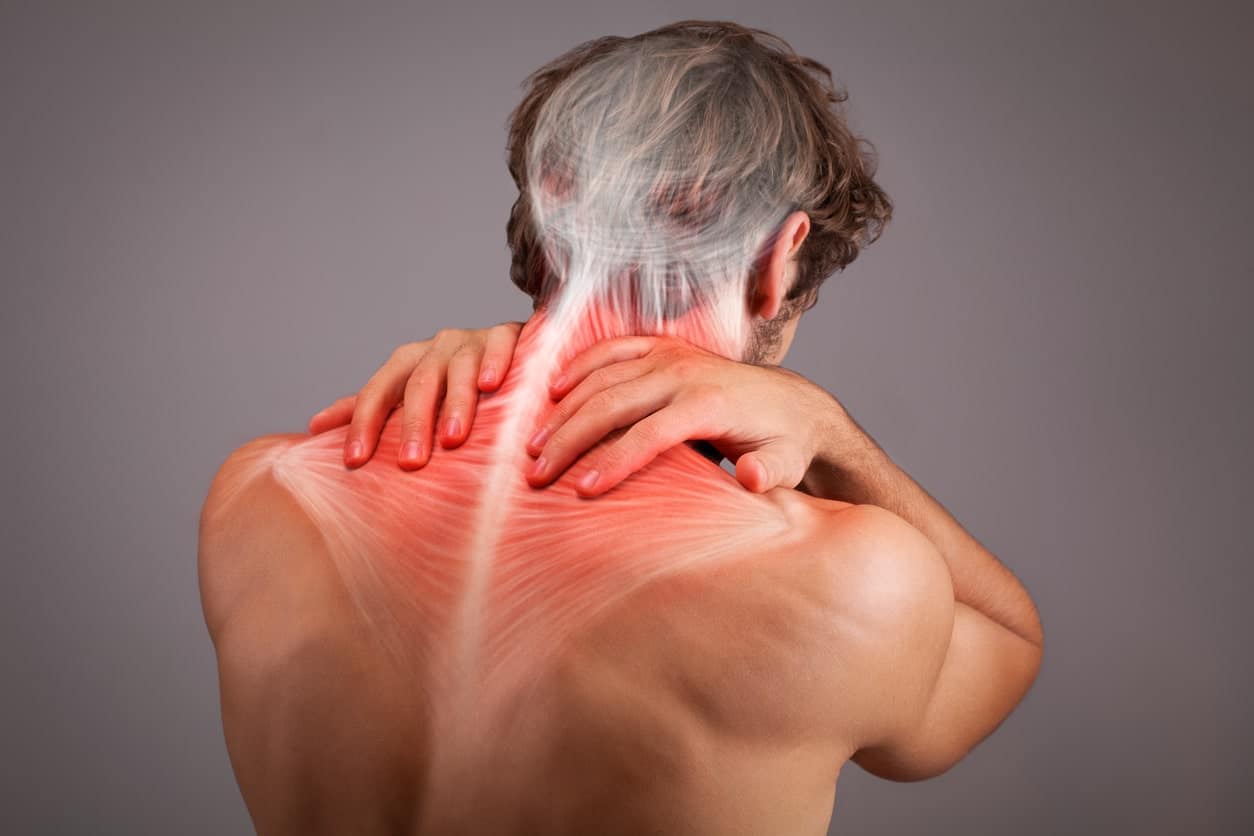
Причины боли при исключении патологии
В эту категорию можно отнести механические повреждения позвоночника, такие как вывихи, травмы и подвывихи. При подобных повреждениях развивается целый симптомокомплекс, среди которого наиболее ярко проявляется сильная боль между лопаток.
Если произошел ушиб спины, то болезненные ощущения возникают сразу после удара и длятся непродолжительное время, постепенно стихают. На месте травмы образуется отёк и подкожная гематома. Боль усиливается при прощупывании этой области.
Кроме того, причиной боли могут быть:
- Межреберная невралгия;
- Миозит;
- Болезнь Бехтерева;
- Злокачественные новообразования;
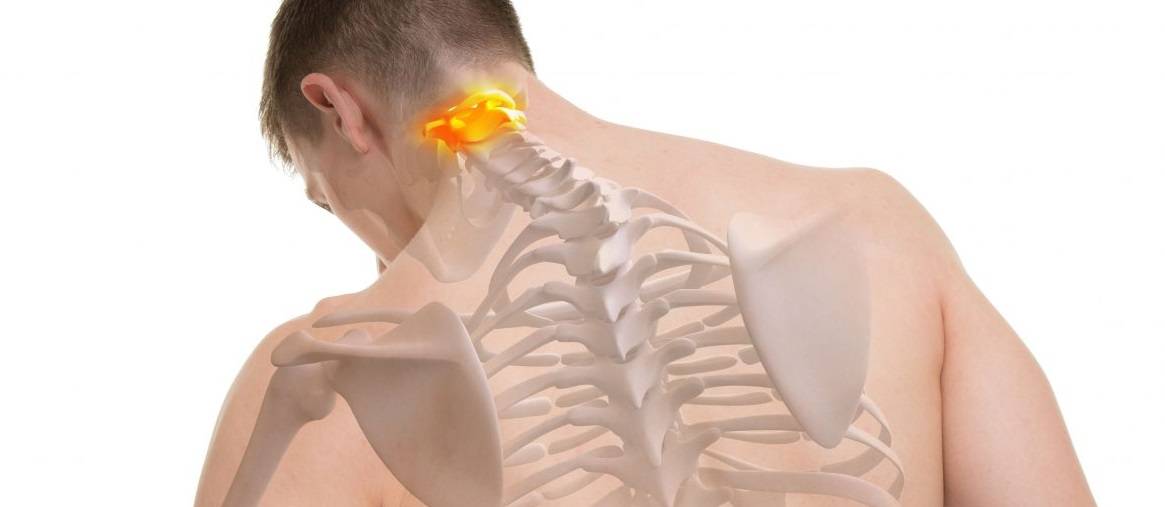
Какие заболевания провоцируют боли между лопатками в спине?
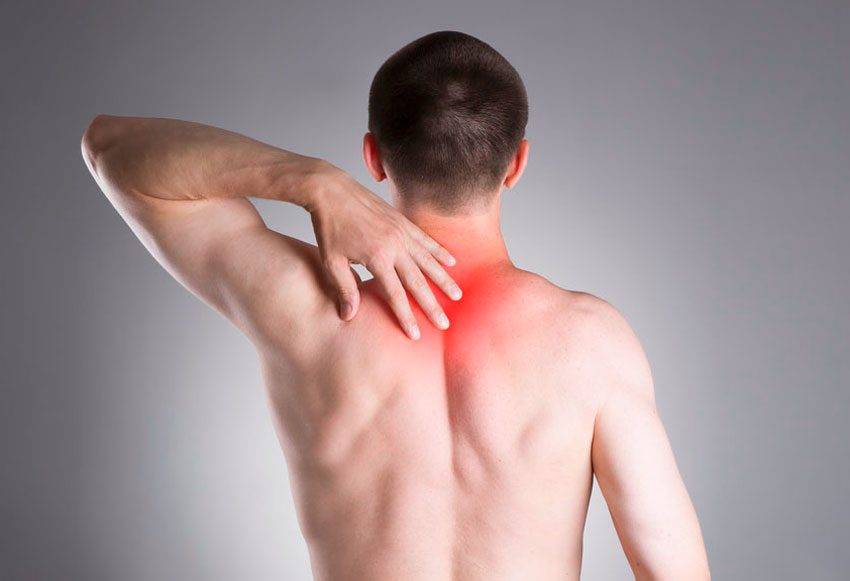
Появление межлопаточной боли может быть симптомом какого-либо недуга. Когда она сопровождается мурашками, чувством некоторого обморожения и онемения, то человек может страдать одним из нижеследующих недугов:
- стенокардией;
- ишемической болезнью сердца;
- кифозом;
- сколиозом;
- межреберной невралгией;
- спондилоартрозом;
- язвенной болезнью желудка либо двенадцатиперстной кишки;
- кифосколиозом;
- грыжей диска одного из позвоночников, расположенного в грудной области.
Стойкая боль между ребрами нередко возникает по причине длительной физической нагрузки на мышцы плечевого пояса. Они характерны не для тренингов, а для ведения преимущественно сидячего образа жизни. Это и обуславливает то, что от данной проблемы страдают работники умственного труда, швеи и машинистки.
Грудной позвоночный отдел практически неподвижен и деформационные изменения для него не являются характерными, особенно какие-либо значительные. Исключительные ситуации, конечно, возможны. Наличие или отсутствие деформации показывает рентгенологическое обследование. Проходить его настоятельно рекомендуется, поскольку возникновение болевых ощущений в данной области характерно именно для длительной нагрузки, поэтому искривления могут присутствовать в той или иной мере.
Межлопаточная боль чувствуется по-разному. Это обусловлено первопричиной ее возникновения. Если она заключается в проблемах с сухожилиями, ощущается совершенно иначе.
Боль между лопаток. Жить здорово! (11.04.2017)

Watch this video on YouTube
Наиболее частые причины боли средней части спины (в грудном отделе позвоночника)
Спондилоартроз
Наиболее часто встречаемая причина боли в грудном отделе позвоночника – это патология суставов: межпозвонковых и реберно-позвонковых. Чаще – это спондилоартроз. Спондилоартроз – это дегенеративный процесс в суставах позвоночника.
Старение суставов, уменьшение высоты хрящевой ткани в суставах грудного отдела позвоночника ведет к воспалению этих суставов. Это так называемый болевой фасеточный синдром. Эта патология встречается часто и сопровождается жгучей болью межу лопатками или жжением между лопатками.
Мышечный спазм
Боль между лопаток и в грудной клетке может усилена за счет вторичного перенапряжения околопозвоночных. Изучая состояние околопозвоночных мышц при фасеточном синдроме, нам удалось обнаружить закономерности как изменяются эти мышцы со временем.
Оказалось, если т.н. мышечный спазм не лечить вовремя, мышцы из состояния спазма переходят в состояние длительной контрактуры, а затем постепенно перерождаются в длинные тяжи. Эти «мышечные тяжи» болезненные при пальпации и могут быть источником самостоятельной боли.
Такой спазм мышц бает боль в области ребер и в позвоночнике чаще между лопатками.
Другие мышечные проблемы, от которых болит спина в области лопаток и шеи
Боли могут возникать при перегрузке позвоночника от длительного сидения. Это происходит, когда человек сидит с невыставленной ровно спиной. Согнувшись, как на фото снизу. При отсутствии собственного мышечного корсета человек не может долго удерживать спину ровно. Мышцы перерастягиваются, возникает их спонтанная длительная активность и возникает мышечная боль в спине.
При нарушении осанки
Боль в спине и области лопаток при сколиозе
Боли в грудном отделе позвоночника бывают при сколиозе. Они чаще начинаются после полового созревания, когда увеличивается вес и становится больше подвижность позвоночника. Эти боли вызваны перегрузкой суставов позвоночника и околопозвоночных мышц.
Нестабильность позвоночника
Повышенная подвижность позвоночника называется нестабильностью.
Нестабильность позвоночника приводит к боли чаще при осевой (вертикальной) нагрузке, когда происходит стойкое смещение в суставах и перенапрягаются околопозвоночные мышцы.
Остеопороз
У немолодых людей жгучая боль между лопатками и в грудном отделе позвоночника могут быть вызваны остеопорозом, компрессионным переломом тел позвонков.
При остеопорозе могут болеть переломы ребер, которые тоже могут давать боль между лопаток и в околопозвоночных областях.
Опухоли грудного уровня
Возможны опухоли в грудном отделе позвоночника (см. МРТ ниже).
При болях в грудном отделе позвоночника обязательно рекомендуют МРТ для исключения опухолей и метастазов (снимок МРТ ниже).
Отраженные боли в спине
У немолодых людей боль в позвоночнике возможна при атеросклерозе и инфаркте миокарда. Это отраженные боли, которые можно первоначально принять за боль в спине.
Боли в спине могут быть следствием патологии органов грудной полости: сердца, легких, пищевода. Также боли в области грудного отдела позвоночника и в грудной клетке могут возникать при заболеваниях желудка, поджелудочной железы, тонкого кишечника и некоторых участков толстого. Например, язва желудка или рак желудка как правило дают отраженные боли в спине. Приблизительно зоны локализации этих болей приведены на рисунке ниже:
- Легкие, сердце
- Печень и желчный пузырь
- Сердце и тонкий кишечник
- Диафрагма
- Поджелудочная железа и желудок
К боли в спине и между лопатками нужно относиться серьезно, тщательно собирать анамнез, проводить ортопедические тесты и аппаратную диагностику для установления диагноза.
Ощущения в области лопаток: ноющие, давящие, тупые на вдохе
Предположить диагноз позволяет оценка типа боли лопаток. Однако данный признак является субъективным, и не является единственным диагностическим критерием. Выделяют:
- Ноющую. Обычно возникает на фоне затяжных патологий опорно-двигательного аппарата. Сочетается с периодами обострения.
- Давящую. В некоторых случаях сдавливание и скованность обостряются в утренние часы, либо на фоне недавней физической активности.
- Режущую. Приводит к резкому ухудшению общего самочувствия. Требует срочного обращения к специалисту для выявления диагноза.
- Тупую боль на вдохе. Обычно возникает после травматического воздействия. Иногда говорит о заболеваниях легких.
- Жжение. Относится к симптоматическим проявлениям заболеваний сердца. Боль говорит о наличии грыж или протрузии позвоночника.
- Смешанную боль. Объединяет сразу несколько видов боли, описанных ранее.
Дискомфорт и боль в пораженной зоне могут обостряться при движении или ходьбе, либо усиливаться на фоне чихания и кашля.
Если симптомы не проходят длительное время – необходимо срочно посетить остеопата.
Точная диагностика
На первой консультации врач проведёт внешний осмотр, пальпацию поражённой зоны, соберёт данные анамнеза. Отталкиваясь от жалоб пациента и клинической картины заболевания, доктор может назначить комплекс инструментальных, аппаратных и лабораторных исследований:
- Анализ крови (общий и биохимия) на предмет повышения концентрации гемоглобина, лейкоцитов, ощелачивания или окисления.
- Изучение мочи.
- Копрограмма (исследование каловых масс).
- Оценка желудочного сока.
- Гастроскопия, ФКС.
- УЗИ, КТ или МРТ брюшной области.
- Рентгенограмма с контрастом.
- Зондирование.
- Пробы на скрытую кровь.
- Лапаро- или колоноскопия – применяются в качестве диагностической процедуры, но в их ходе могут быть проведены неотложные лечебные манипуляции.
Эти методы диагностики позволят оценить морфологические и структурные характеристики органов системы пищеварения, установить, есть ли нарушения в их работе. А также конкретизировать патологию, выяснить какие факторы повлекли за собой характерную симптоматику.
Причины, которые наиболее часто приводят к спинному миозиту
- Инфекционные заболевания. Как правило, это грипп или ОРЗ, вызванное другими вирусами.
- Реже встречается бактериальный миозит. Он протекает тяжелее, приводит к сильным болям, выраженному ухудшению состояния, повышению температуры тела. В мышечной ткани возникает гнойник.
- Отравления различными веществами. Это могут быть некоторые лекарства (например, статины), алкоголь, токсины.
- Постоянные нагрузки на мышцы спины. Они могут быть связаны с характером профессии, неправильными спортивными тренировками. Хроническая травматизация приводит к развитию воспалительного процесса.
- Травмы. Бывают обусловлены не только механическими повреждениями, но и частыми судорожными припадками, другими состояниями.
- Паразитарные заболевания. Также иногда выступают в качестве причины миозита спинных мышц, хотя и намного реже по сравнению с другими факторами.
Какая боль бывает по интенсивности и характеру между лопатками?
Специфика боли в позвоночнике часто связана с причинами, которые привели к ее возникновению. Этот параметр учитывается в процессе диагностики, но чаще требует уточнения с использованием различных методов исследования. У людей разный болевой порог, субъективные чувства при одной и той же патологии могут быть тоже отличающимися.
Ноющая боль
Проявляется при язвах, ИБС. Если носит постоянный характер, врачи могут заподозрить кифосколиоз, когда происходит патологичное искривление каркаса одновременно в переднезаднем и боковом направлениях.
Для тупого характера свойственно давящее ощущение, не сильно болезненное, постепенное начало, малозаметное нарастание интенсивности. Усиливается при смене положения тела или во время движения.
Острая боль
Обнаруживается при обострении остеохондроза в верхней части спины. Возникает в ответ на движение или поднятие предметов. Причиной боли в спине между лопатками может стать и приступ холецистита. Признаки могут распространяться справа под ребром, после принятия острой или жирной пищи. При неприятных чувствах в спине и в животе врачи могут предположить язву желудка.
Острая форма появляется при раздражении поверхностных и глубинных тканей, скелетных мышц. Ее длительность зависит от времени восстановления тканей. При включении в процесс суставов, костей, мышц чаще всего речь идет о глубокой боли.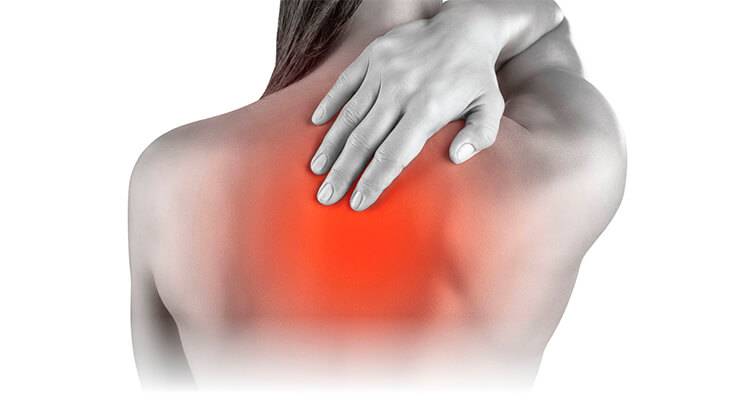
Резкая боль
Появляется неожиданно. Возникает при:
- изменении структуры диска;
- невралгии;
- остром процессе в поджелудочной железе;
- ишемическом некрозе.
Резкая боль формируется под воздействием сверхсильных раздражителей. Часто приводит к тому, что человек не двигается полноценно, нарушается дыхание.
Другой характер боли
Колющие ощущения появляются при недугах внутренних органов, поэтому всегда дополняются другими симптомами. Например, при плеврите дополнительно появляется кашель, сильная слабость
При прорыве язве внимание обращается и на сильные ощущения в животе, изжогу, тошноту
Жгучая боль появляется при ишемии. Она отличается коротким действием, стихает во время состояния покоя. Уменьшение интенсивности связано с приемом сердечных медикаментов или анальгетиков.
Неприятные ощущения могут появиться после сна или физического напряжения. Они отдают в шейную область, грудину, разные стороны спины. По длительности различается на временную и хроническую. Спровоцировать разные виды ощущений может малоактивный образ жизни, лишний вес, частые переохлаждения, длительный физический труд.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Какие могут быть последствия?
Приступ сильной боли сам по себе может привести к неприятному последствию — невозможности полноценно двигаться из-за усиления болевых ощущений при малейшем повороте или наклоне туловища. Кроме того, опасными осложнениями чреваты и заболевания-первопричины болевого синдрома:
- остеохондроз опасен образованием межпозвоночных грыж, которые в свою очередь могут сдавить сосуды или нервные корешки в области позвоночника;
- сколиоз, лордоз, кифоз и другие нарушения осанки без своевременной коррекции прогрессируют, приводят к инвалидности, сдавлению и нарушению работы внутренних органов;
- стенокардия может спровоцировать инфаркт миокарда — опасное для жизни состояние;
- онкологические новообразования в лёгких чреваты летальным исходом.
Безобидный на первый взгляд симптом связан с опасными заболеваниями и состояниями, поэтому его нельзя игнорировать — в противном случае он приведет к опасным для жизни осложнениям.
Причины
Существует множество причин, по которым возникает боль в правой лопатке, плече, руке. Выявить их можно только во время обследования.
Пациенту может понадобиться консультация терапевта, онколога, гастроэнтеролога, дерматолога, травматолога, хирурга, вертебролога или инфекциониста.
Межреберная невралгия
Межреберная невралгия – это заболевание, возникающее из-за сжатия нервных окончаний, располагающихся между ребрами.
К причинам ее появления относят длительное нахождение в одной позе, неудачные движения, переохлаждение, травмы грудной клетки, опухоли, опоясывающий лишай.
При межреберной невралгии болевые ощущения очень сильные, интенсивные, жгучие. Они распространяются по ходу нерва и могут отдавать в правую лопатку, грудину или поясницу.
Самые интенсивные возникают на вдохе, при этом они еще больше возрастают при чихании, кашле или резких движениях.
Образ жизни
Самой безобидной причиной появления боли в районе лопатки справа является перенапряжение мышц спины.
Оно часто наблюдается у людей, которые долгое время вынуждены находиться в одном положении стоя или сидя.
Чаще всего такая проблема возникает у тех, кто долго работает за компьютером, водителей или швей.
Еще одной причиной болевого синдрома являются чрезмерные физические нагрузки или поднятие тяжестей, что приводит к перенапряжению мышц спины.
Для того, чтобы избавиться от проблемы, не нужно специальное лечение, достаточно будет изменить образ жизни, немного снизить нагрузку и правильно организовать режим труда и отдыха.
Если этого не сделать, в дальнейшем может возникнуть сколиоз, позвоночная грыжа, остеохондроз.
Причины боли под правой лопаткой
Боль в области правой лопатки чаще всего возникает при заболеваниях желудочно-кишечного тракта:
- холецистит. Это воспаление желчного пузыря, вызванное инфекциями или погрешностями в диете. При холецистите возникает боль в правом подреберье, отдающая в лопатку и в руку. Она может быть очень сильной и сопровождаться тошнотой, рвотой с примесью желчи, после которой во рту остается горький вкус.
- желчнокаменная болезнь. Причиной ее появления становится нарушение обмена веществ. Если камень перекрывает отток желчи, у пациента возникают очень сильные болевые ощущения, отдающие в правую лопатку и сопровождающиеся рвотой;
- язва желудка. Если соляная кислота разъедает стенку органа, появляется дефект, о чем организм может сигнализировать неприятных ощущений в животе, отдающих в лопатку. Они возникают после приема пищи или если человек длительное время голодает. Также к признакам язвы относят изжогу, отрыжку, метеоризм и тошноту.
Причиной болевых ощущений может быть плеврит. Он становится частым осложнением пневмонии. При поражении задних листков плевры появляются неприятные ощущения в лопатке, одышка, кашель. У пациента ухудшается состояние, и повышается температура тела.
В некоторых случаях боль в правой лопатке со спины возникает при миозите. Воспалительный процесс в мышечной ткани развивается в результате инфекционных заболеваний, переохлаждений или резких движений.
Для него характерны постоянные неприятные ощущения в мышцах, усиливающиеся при движениях или нажатии на пораженный участок.
Болевой синдром может возникать при ушибах или переломах лопатки, возникших при падении или прямом ударе. Кроме неприятных ощущений в области поражения появляется припухлость или гематома.
При остеохондрозе грудного отдела позвоночника, возникающем в результате травм, перенапряжений мышц спины, избыточной массы тела или наследственной предрасположенности, разрушается хрящевая ткань суставов. При этом может появляться воспалительный процесс, в который втягиваются нервные корешки. Боль в этом случае ноющая, отдает в руку и сопровождается онемением конечностей.
Для опоясывающего лишая, вызванного вирусом зостер, характерно появление на коже специфической сыпи. При этом возникает болезненность по ходу межреберных нервов, которая может затрагивать область лопаток.
Еще одной причиной развития болевого синдрома в области правой лопатки могут стать злокачественные новообразования на внутренних органах. Тупая боль может сопровождаться ночной потливостью, ухудшением самочувствия, слабостью, головокружениями или нарушениями пищеварения.
Профилактика боли между лопатками
В процессе лечения боли между лопаток, а также на протяжении нескольких дней после его окончания, специалисты рекомендуют соблюдать максимально щадящий для позвоночника режим, исключающий физические нагрузки.
Основное внимание необходимо уделить упражнениям и занятиям лечебной физкультурой, которые врачи рекомендуют вам по окончании курса лечения. Ежедневная гимнастика продолжительностью в четверть часа позволит надежно закрепить достигнутый в процессе лечения положительный результат на длительное время.
В своей дальнейшей трудовой деятельности необходимо принять меры для предупреждения появления или усиления болей между лопатками, вызванных заболеваниями сухожилий и связок
С этой целью необходимо избегать переутомления мышц плечевого пояса, а также поднятия тяжестей, которые создают чрезмерную нагрузку на позвоночник. Особенно это актуально в первые недели после прохождения лечебного курса.
Каждому из нас необходимо уметь создавать комфортные условия для работы мышц, поддерживать свою физическую активность на достаточном уровне, научиться правильно двигаться, всегда следить за осанкой и спать в правильных условиях.
Профилактические действия
Чтобы не допустить появление болезней, необходимо выполнять посильные нагрузки, делать между активной деятельностью паузу. Медики советуют вести активный образ жизни, заниматься ЛФК. Старайтесь найти время для простых гимнастических упражнений.
Ежегодно проходите профилактический осмотр у хирурга, кардиолога и врача по основному своему недугу. Боль между лопатками появится и при неправильной позе. Следите, чтобы спина всегда была прямой.
Тщательно подходите к выбору матраса и подушки. Отдайте предпочтение ортопедическим видам. Особенно если до этого были проблемы с позвоночником или есть лишний вес.
В заключение отметим, что боль в спине в большинстве случаев не автономная болезнь, а признак нарушения в организме. Специалист постарается с использованием различных методов определить первопричину.
Беспокоит между лопатками? Как может болеть, что быть, как проявляться?
В межлопаточной области могут наблюдаться самые разнообразные симптомы, на которых мы и остановимся.
1. Болит между лопатками.
2. Боль в спине лежа, сидя, стоя, прямо, на левом или правом боку.
3. Боль в позвоночнике.
4. При вдохе болит спина.
5. Боль отдает между лопатками.
6. Жжение.
7. Ноет справа, слева, правее, левее.
8. Сильная, средняя, умеренная, слабая боль в мышцах.
9. Дискомфорт.
10. Чешется.
11. Защемило.
12. Ноющая, резкая боль.
13. Болевой синдром посередине.
14. Немеет, онемение.
15. Зуд.
16. Тянет.
17. Постоянные или эпизодические боли.
18. Шишка.
19. Горит.
20. Болит шея или грудь.
21. Хруст.
22. Тяжесть.
23. Колет кол.
24. Мерзнет.
25. Невралгия или радикулит.
26. Печет.
27. Ломит.
28. Вступило.
29. Температура (высокая, повышенная, субфебрильная, фебрильная).
30. Спазм.
31. Заклинило.
32. Ком.
33. Ломота.
34. Мурашки.
35. Прострел.
36. Хондроз.
37. Болит сустав.
38. Отрыжка.
39. Удар.
40. Покалывание.
41. Свисает жир.
42. Трудно дышать.
43. Боли в сердце.
44. Боли за грудиной.
45. Тату или татуировка, надпись.
46. Скованность.
47. Сдавливает.
48. Щелкает.
49. Боль в хребте.
50. Жар или холод.
51. Тяжесть.
52. Горит.
53. Соли.
54. Кашель сухой или влажный.
55. Мышечная боль.
56. Раздражение.
57. Пятна черные, коричневые, красные, белые.
58. Залысина в области спины.
59. Болит позвонок.
Как диагностировать причину болей в спине?
В большинстве случаев врач-невролог может назвать причину боли после осмотра, без дополнительного обследования. Если причину нужно уточнить, прибегают к помощи:
- рентгенографии,
- компьютерной томографии,
- магнитно-резонансной томографии,
- электронейромиографии (регистрация электрических импульсов в нервах и мышцах при помощи специальных электродов),
- иногда необходимы анализы крови.
Одно из самых простых и быстрых исследований, которое помогает оценить состояние позвоночного столба и обнаружить патологии — рентгенография. Обычно снимки делают в двух проекциях — анфас и профиль. Захватывают, как правило, 4–6 соседних позвонков, в которых предположительно возникла патология.
Рентген позвоночника помогает выявить нарушения со стороны позвонков (их тел, дуг и отростков), межпозвонковых дисков и суставов, травмы (переломы, подвывихи позвонков), врожденные аномалии, остеофиты (разрастания костной ткани), остеопороз и другие изменения.