Как проверить уровень иммунитета при COVID-19?
Метод мониторинга уровня иммунитета, полученного после COVID-19 или после вакцинации против SARS-COV-2 — измерение концентрации антител против SARS-CoV-2. Известно, что иммунитет пропорционален концентрации антител.
Некоторые тесты адаптированы для измерения антител, особенно важных в механизмах противовирусного гуморального иммунитета – антител, нейтрализующих IgG anti-S. Результат теста выражается в BAU/мл. Измерение концентрации антител дважды позволяет уловить скорость изменения концентрации с течением времени.
Сроки измерений антител жестко не фиксированы, но их однозначно не следует делать в первые 2 недели после вакцинации. Лучше дождаться второй бустерной дозы и сдать анализы через пару недель.
Зная уровень ранних антител – IgM и поздних – IgG можно оценить эффективность иммунной системы, т.е. справилась ли она с коронавирусом SARS CoV-2 после заражения или после вакцинации. Тестирование уровня антител к COVID-19 также позволяет оценить время, прошедшее с момента заражения или последнего контакта с вирусом.
Устойчивость выздоровевших людей к Covid– что показывают исследования?
Первое исследование по определению вероятности повторного заражения после заражения SARS-CoV-2, без предварительного получения вакцины от covid-19, было проведено учеными из Йельской школы общественного здравоохранения и Университета Северной Каролины в Шарлотте.
Результаты дали четкий ответ, что иммунная резистентность после естественного течения covid-19 недолговечна. У людей, которые не вакцинировались, повторное заражение SARS-CoV-2 весьма вероятно вскоре после выздоровления, даже в течение 3-х месяцев. Поэтому авторы исследования рекомендуют вакцинацию, поскольку сама инфекция мало защищает от последующего заражения.
Ученые из Института Ла-Хойя, основываясь на зафиксированных до сих пор реинфектациях, сделали вывод, что если первая инфекция имеет тяжелое течение, то иммунный ответ организма будет сильнее. Благодаря этому шансы на повторное заражение значительно снижаются. В свою очередь, журнал Healthline ссылается на исследование, опубликованное в журнале Immunity, показывающее, что выздоровевшие люди, легко перенесшие болезнь, вырабатывают антитела не менее 5-7 месяцев.
На основании этих исследований можно предположить, что у значительной части выздоровевших людей в течение нескольких месяцев фактически поддерживаются высокие концентрации антител, которые постепенно снижаются с течением времени. При снижении концентрации антител повышается риск повторного заражения и тяжелого течения болезни.
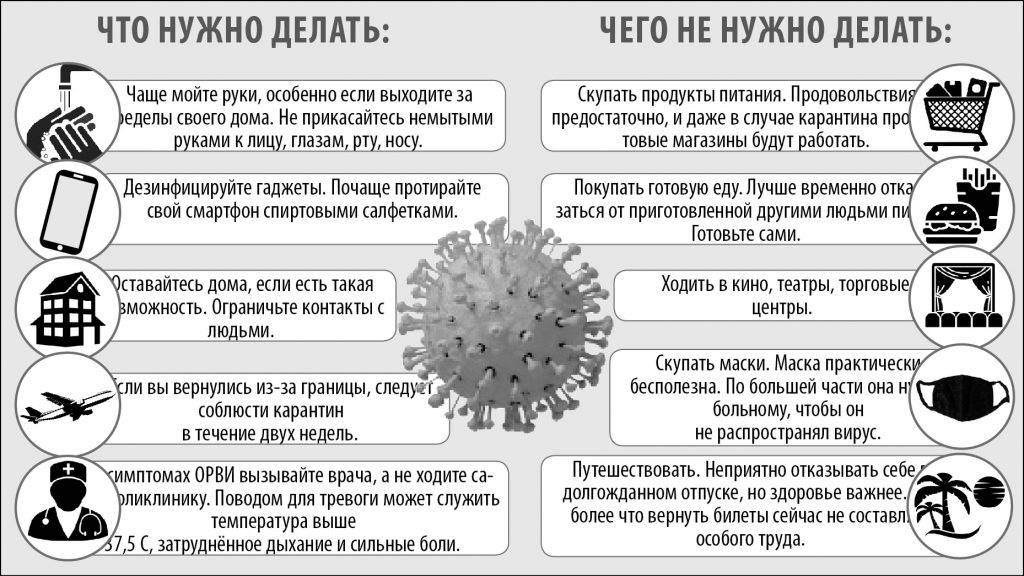
Шаг 4. Лечиться отдыхом и питьем.
Если симптомы позволяют лечиться дома, ваши главные лекарства – отдых и теплое питье. Метронидазол, гидроксихлорохин, ремдесивир и алепревир оставьте врачам, которые ищут способ справиться с тяжелой вирусной пневмонией. «На всякий случай» их пить не надо: вреда будет больше, чем пользы.
Конкретнее – чем лечить?
Легкое течение COVID-19 лечится, как обычная простуда:
- Пить много теплой жидкости. Годятся вода с лимоном, морс, чай или бульон.
- Отдыхать и спать.
- Успокоить боль в горле полосканием соленой водой.
- Уменьшить заложенность носа каплями.
- Рассасывать леденцы или съесть ложку меда, чтобы меньше кашлять.
- Облегчить головную боль и сбить температуру выше 38°C парацетамолом или ибупрофеном.
- Увлажнять воздух в комнате, проветривать квартиру и убираться с бытовыми дезсредствами.
Как насчет моих обычных таблеток?
Если вы лечитесь от хронических заболеваний, терапию надо продолжать без изменений. CDC советует иметь как минимум месячный запас лекарств, которые вы обычно принимаете. Это позволит реже ходить в аптеку и спокойно изолироваться.
Когда нужны антибиотики?
Против коронавируса антибиотики не работают и . Они лечат бактериальную инфекцию. Вирус не исключает присоединение бактерий, но антибиотики надо принимать только по рецепту врача. Врач может понять, что у вас есть бактериальная инфекция по общему анализу крови, мазку из ротоглоки или исследованию мокроты.
Препараты для борьбы с коронавирусной инфекцией
10. Гидроксихлорохин
Открывает топ-10 лекарственных препаратов по борьбе с коронавирусом несколько противомалярийных средств – гидроксихлорохин, хлорохин, мефлохин. Пока еще не совсем ясно, как именно препараты сражаются с вирусом, но, как утверждается в рекомендациях Минздрава по борьбе с коронавирусом, гидроксихлорохин каким-то образом мешает зловредным вирусам проникать в клетку и уютно устраиваться там для размножения. Для большей эффективности его могут назначать совместно с антибиотиком азитромицином.
Однако есть у противомалярийных препаратов один большой минус – эти лекарства вредно влияют на сердце. Поэтому принимать их стоит только под контролем врача и регулярно отслеживать показатели сердечно-сосудистой системы, например, снимая показания ЭКГ как минимум 1 раз в 5 дней.
9. Парацетамол – рекомендация ВОЗ
Сам по себе парацетамол против COVID-19 бесполезен, однако отлично помогает бороться с симптомами заболевания – температурой и воспалительными процессами в организме. Всемирная организация здравоохранения официально рекомендовала людям, ощутившим первые симптомы коронавирусной инфекции, принимать парацетамол.
Это не значит, что парацетамол сам по себе настолько хорош. ВОЗ предложила его в качестве альтернативы ибупрофену. По некоторым исследованиям применение ибупрофена при острых респираторных инфекциях способно вызвать нежелательные побочки и в конечном итоге сделать больным только хуже.
8. Ремдесивир
Новый американский препарат, результаты применения которого против COVID-19 выглядят очень перспективными, по крайней мере с точки зрения ВОЗ и министерства здравоохранения США. Последнее ведомство даже выкупило его на много месяцев вперед у калифорнийской компании Gilead Sciences.
Возможно, скоро лекарство появится и в России – в конце сентября Gilead Sciences и «Фармстандарт» подписали договор о возможном партнерстве и поставках препарата «Веклури» (торговое название ремдесивира) в нашу страну.
Препарат прошел испытания в Китае, где принимавшие его пациенты выздоравливали в среднем на треть быстрее, чем обычные коронавирусные больные. Правда, ремдесивир оказался наиболее эффективен при заболевании коронавирусом легкой и средней степени тяжести, а вот смертность осталась на том же уровне.
7. Вакцины мРНК-1273 и BNT162
Всего на настоящий момент в мире разрабатывается несколько противокоронавирусных вакцин на основе матричной РНК. По сравнению с традиционными вакцинами, которые обычно базируются на антигенах, мРНК-вакцины можно производить гораздо быстрее.
Работают они так: в организм поступает эта самая мРНК, которая, если сильно упростить, налаживает в теле человека фабрику по производству антигенов и стимулирует иммунитет против коронавируса. То есть само заболевание вакцина не вылечит, а вот предотвратить его сможет.
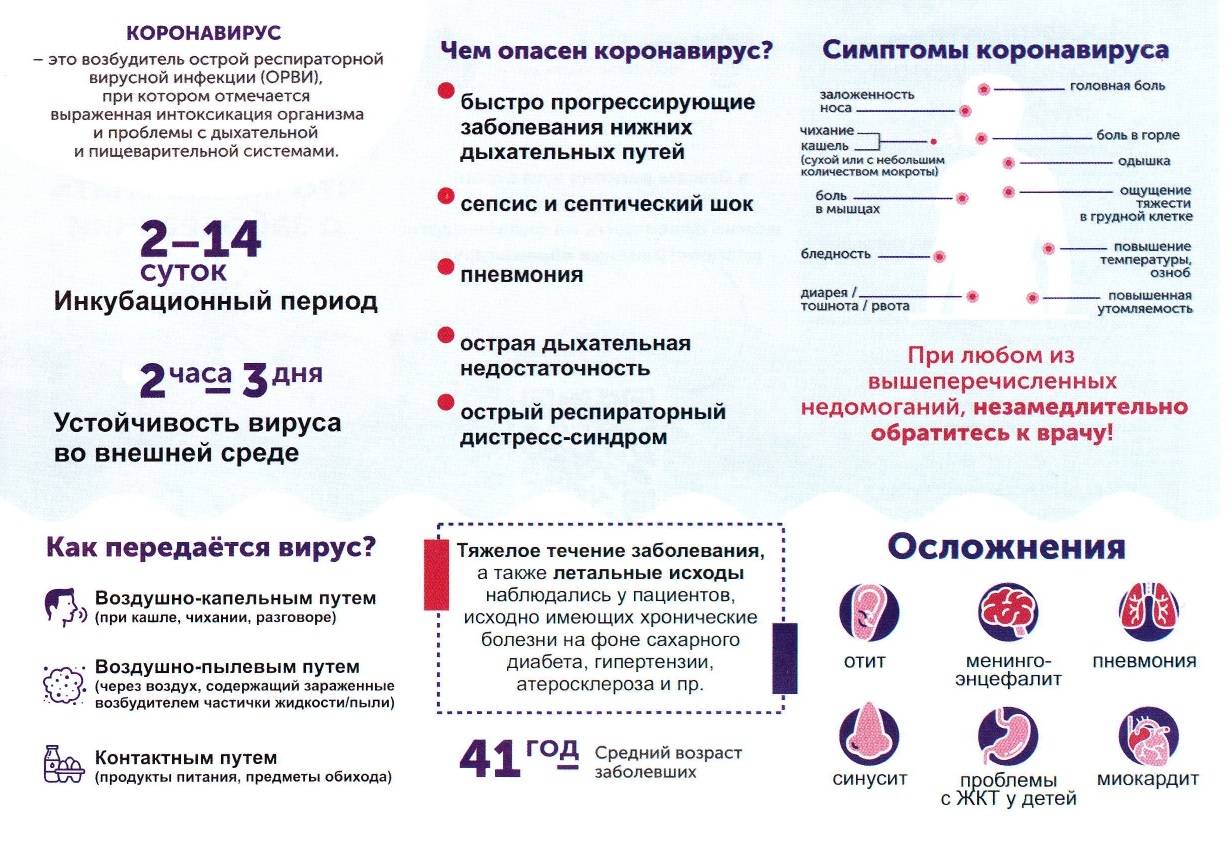
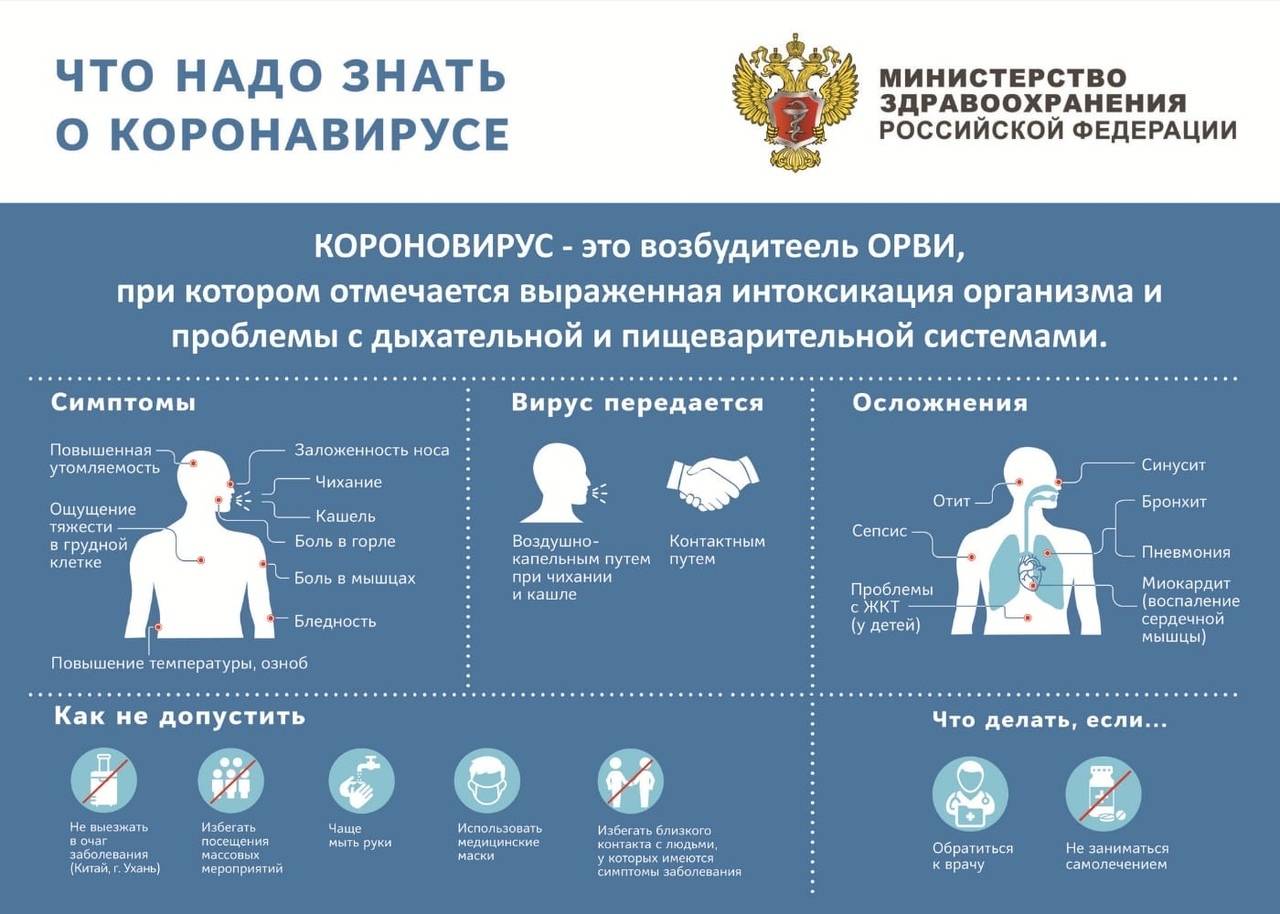
Симптомы ковида осенью 2022 года такие же как у ОРВИ и гриппа
Среди симптомов врач-инфекционист, главный врач медицинского центра «Лидер-Медицина» Евгений Тимаков в интервью РБК назвал насморк, боль в горле, кашель, осиплость, недомогание, потливость, головные боли, мышечные боли, расстройство стула и боли в животе.
А иммунолог кандидат медицинских наук Николай Крючков заявил, что COVID-19 и грипп невозможно различить по клиническим проявлениям.
«По клинике никак не отличить. Симптомы схожие у большинства людей. Подавляющее большинство случаев коронавируса лёгкие, и, соответственно, отличить в этом случае COVID-19 от гриппа невозможно», — сообщил эксперт.

По его словам, для точной постановки диагноза есть лабораторные исследования, ПЦР, тесты на антиген. Как отметил Николай Крючков, если человек уже выздоровел и хочет узнать, чем именно он переболел, то можно сдать тест на антитела.
Врач-инфекционист Евгений Тимаков говорит, что экспресс-тест новый штамм коронавируса «ловит» плохо, потому что меньше вирусного выделения.
«У детей его поймать еще тяжелее, чем у взрослых. А ПЦР-диагностика до сих пор остается информативной», — заявил врач-инфекционист Евгений Тимаков.
Лечение в стационаре
Многих интересует вопрос, сколько дней лечат от коронавируса в стационаре. Человек, заразившийся Covid-19, болеет от 5 дней до полутора месяцев. Остаточные явления могут сохраняться еще от 14 дней до месяца. Существует несколько подходов, позволяющих оценить состояние больного, и выздоровление может подтверждаться:
- клинически – симптомы болезни постепенно проходят за 1-4 недели;
- лабораторно – вирусное РНК перестает обнаруживаться в мазках из носо- и ротоглотки через 2-6 недель после начала заболевания;
- рентгенологически – на снимках/томограмме видны рассасывающиеся очаги. Исчезающие патологические изменения можно наблюдать начиная с 2 недель до 2 месяцев со времени появления первых признаков инфекции. Остаточные явления могут сохраняться и дольше, но период наблюдений за пациентами пока ограничен.
При легкой форме Ковида длительность болезни составляет в среднем неделю, а еще через семь дней следов вирионов не остается и в мазках. Легочная ткань не изменена. В случае неосложненной пневмонии симптомы сохраняются 2-3 недели, вирусное РНК продолжает выделяться 7 дней после выздоровления. Клиническая картина в легких меняется так:
- 10 день болезни – пик изменений, которые выражены очень ярко;
- 11-13 – воспалительные очаги становятся меньше;
- 14-30 – идет фаза рассасывания.
Положительная динамика прослеживается по следующим признакам:
- Участки воспаления, которые на снимках были затемненными, начинают светлеть.
- Снижается плотность соединительнотканных прослоек между дольками, пропадает «симптом булыжной мостовой», характерный для коронавирусной пневмонии;
- «уходит» жидкость, скопившаяся между легочными оболочками – плевральный выпот.
При введении специфических иммуноглобулинов переболевших в организм человека с тяжелой формой Covid-19 наблюдается значительное улучшение состояния последнего. Однако насколько они защищают от инфицирования, пока неизвестно. К настоящему времени клинические испытания проведены на приматах, и они не заражались повторно. Но как будут реагировать люди – покажут дальнейшие исследования.
Стоит ли всегда доверять результатам тестов?
Результат во многом зависит от набора антигенов, которые использовали разработчики. Если выбранные антигены недостаточно специфичны, к ним прицепятся белки, вырабатываемые в ответ на другие патогены, например, родственные коронавирусы, вызывающие обычную простуду. В этом случае тест дает ложноположительный результат.
Бывают и ложноотрицательные результаты — когда у человека есть антитела к тому антигену, который в тесте не представлен. Например, так бывает с вирусами, которые открыли недавно, как в случае с SARS-CoV-2. Ложноотрицательный результат может быть и тогда, когда кровь взяли слишком рано и в ней еще недостаточно антител.
Комментарий эксперта
Согласно восьмой версии постановления «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19) Минздрава РФ, пациенты, инфицированные вирусом SARS-CoV-2, должны получать при необходимости патогенетическую и поддерживающую симптоматическую терапию. К первой группе препаратов относятся, в первую очередь: глюкокортикостероиды (ГКС), ингибиторы интерлейкинов (тоцилизумаб, канакинумаб), антикоагулянты (эноксапарин, фраксипарин).
Глюкокортикостероиды способны предупреждать высвобождения цитокинов, веществ, отвечающих за развитие бурной воспалительной реакции, которая может привести очень опасному осложнению «цитокиновому шторму». ГКС могут быть полезны в лечении тяжелых форм COVID-19 для предотвращения необратимого повреждения тканей и неконтролируемой полиорганной недостаточности.
Следует отметить, что при легкой и средней степени тяжести течения заболевания, то есть пациентам, не получающих кислород, ГКс не показаны. Так что скупать гормоны из аптек для применения дома нет ни малейшей необходимости.
Препараты из группы ингибиторов цитокинов применяются при поражении паренхимы легких более чем на 50%, то есть стадия КТ-3, КТ-4 в сочетании с признаками нарастания интоксикации: длительно существующая лихорадка, очень высокие уровни воспалительных маркеров в крови.
В группах пациентов высокого риска тромбообразования для профилактики, так называемых, коагулопатий, целесообразно назначение антикоагулянтов, применяемых подкожно. Доказательств эффективности пероральных антикоагулянтов при COVID-19 пока недостаточно, однако, если пациент принимал их до заболевания, до прием препарата необходимо продолжить. К группам высокого риска относятся пациенты с сердечно-сосудистой патологией, сахарным диабетом, ожирением.
Как проводится симптоматическая терапия коронавируса?
К препаратам симптоматической терапии COVID-19 относят жаропонижающие лекарства, противокашлевые препараты, улучшающие отхождение мокроты. Наиболее безопасным жаропонижающим препаратом признан парацетамол.
Нет необходимости дожидаться определенного уровня лихорадки для применения жаропонижающего средства. При наличии головной и мышечной боли, плохой переносимости симптомов интоксикации и лихорадки, возможно применение препаратов и при относительно невысокой температуре тела.
Что можно принимать для профилактики коронавируса?
Важнейшими характеристиками рациона, способствующего укреплению иммунитета являются: адекватная суточная калорийность, достаточное потребление белка и ряда микронутриентов, в особенности, витамина С, Д, А, железа и цинка, повышение потребление пищевых волокон и, при необходимости, пробиотиков, соблюдение водного баланса. Согласно клиническим рекомендациями Российской Ассоциации эндокринологов, для профилектики дефицита витамина D у взрослых в возрасте 18-50 лет рекомендуется получать не менее 600-800 МЕ витамина в сутки. Людям старше 50 лет — не менее 800-1000 МЕ витамина D в сутки.
Существуют некоторые косвенные признаки потенциального противовирусного эффекта цинка против COVID-19, хотя их биомедицинские актуальность еще предстоит изучить. С учетом последних данных о клиническом течение болезни, кажется, что цинк может обладать защитным действием против COVID-19 за счет уменьшения частоты пневмонии, предотвращения повреждения легких, вызванного аппаратами ИВЛ, улучшения антибактериального и противовирусного иммунитета, особенно у пожилых людей.
Аскорбиновая кислота (витамин C, АК) принимает участие в таких жизненно важных физиологических процессах, как продукция гормонов, синтез коллагена, стимуляция иммунной системы и пр. Последний эффект может быть обусловлен как прямым противовирусным действием АК, так и ее противовоспалительными и антиоксидантными свойствами.
Возможно ли повторное заражение
Специалисты пока не дают точного ответа на этот вопрос. Однако уже известно по меньшей мере о 150 пациентах, у которых выздоровление было зафиксировано клинически, рентгенологически и лабораторно, с рецидивом коронавирусной инфекции.
Несмотря на проводимые исследования, причины остаются невыясненными: рецидив может объясняться неполным излечением первого эпизода либо слабым иммунитетом.
Интересно! В ходе экспериментов было установлено, что у 71% людей, которые перенесли коронавирусную инфекцию, появились антитела – защитные иммуноглобулины. Эти антитела предназначены для отражения последующих атак патогена Sars-CoV-2, если они будут.
При введении специфических иммуноглобулинов переболевших в организм человека с тяжелой формой Covid-19 наблюдается значительное улучшение состояния последнего. Однако насколько они защищают от инфицирования, пока неизвестно.
К настоящему времени клинические испытания проведены на приматах, и они не заражались повторно. Но как будут реагировать люди – покажут дальнейшие исследования.
Высокие кардио-риски при коронавирусе
Согласно исследованию, опубликованному в журнале JAMA Cardiology, в котором анализировали МРТ сердца 100 человек, вылечившихся от COVID-19, аномалии сердца обнаружены у 78% выздоровевших пациентов, а «продолжающееся воспаление миокарда» — у 60%. В том же исследовании у 76% обследованных пациентов был обнаружен высокий уровень фермента тропонина в крови, индикатора повреждения сердца. Большинству пациентов в исследовании не требовалась госпитализация.
Американские кардиологи — Грегг Фонаров, руководитель отделения кардиологии Калифорнийского университета в Лос-Анджелесе, и Мина Чанг, кардиолог и профессор медицины клиники Кливленда, Медицинский колледж Лернера — советуют выздоравливающим от COVID-19 следить за следующими симптомами:
- сильная одышка, невозможность лежать ровно без одышки и пробуждение ночью с одышкой;
- отек лодыжек;
- приступы головокружения.
Галина Семенова, кандидат медицинских наук, заведующая 11-м неврологическим отделением Покровской больницы, Санкт-Петербург:
Пациентов с инсультами стало больше, а сами инсульты стали протекать более тяжело. Обусловлено это в первую очередь тем, что коронавирус увеличивает свертываемость крови и способствует тромбообразованию. Как следствие, у пациентов усугубляются все сосудистые проблемы. Стало больше и инсультов, и инфарктов, больше тромбозов сосудов, независимо от того, где эти сосуды находятся (в головном мозге, миокарде, печени, почках, кишечнике, селезенке).
Лечение пациентов с коронавирусом проводится в соответствии с 9-й версией Временных методических рекомендаций МЗ РФ. Там указано, что профилактические дозы низкомолекулярных гепаринов (препараты, разжижающие кровь) должны назначаться всем госпитализированным пациентам.
В Волжском продолжается вакцинация от коронавируса
Волжане могут пройти вакцинацию в городских поликлиниках:
- больницы им. Фишера (пр. Ленина, 137);
- горбольницы № 2 (ул. Мира, 41);
- горбольницы № 3 (ул. Свердлова, 30);
- поликлинике № 5 (ул. Оломоуцкая, 21а).
Подросткам старше 12-и лет прививки делают в городской детской больнице (ул. Свердлова, 38) и детской поликлинике № 2 (ул. Оломоуцкая, 29а). Также в ежедневном режиме продолжает работу пункт вакцинации в ТРК «Волгамолл», который возобновил прием волжан в августе. В будни и выходные дни жители могут сделать прививки с 12:00 до 19:0, для этого необходимо иметь при себе паспорт, полис и СНИЛС.
По материалам стопкоронавирус.рф
Лечение ковида у детей
Если у ребенка положительный тест на коронавирус, то первое правило — соблюдение самоизоляции дома, поскольку госпитализации подлежит крайне низкий процент педиатрических пациентов. Родители должны ухаживать за ребенком, как и при другой вирусной инфекции, особых отличий при COVID-19 не существует.
Учитывая высокую частоту диспепсических расстройств, малышам рекомендуют давать легкоусваиваемые нежирные блюда, ограничить сдобу и слабости. Если ребенок отказывается от еды, не нужно кормить его силой. Через пару дней аппетит нормализуется.
Важное условие терапии — обильное теплое питье, которое смягчает горло, уменьшает выраженность кашля, полезно при повышенной температуре тела. Стоит отдать предпочтение компотам из фруктов и сухофруктов, натуральным сокам, травяным отварам и некрепкому чаю
Лекарства
Все медикаменты и схемы терапии отражены в специальных клинических рекомендациях Минздрава РФ для педиатрической практики. У детей в основном используются:
- жаропонижающие (парацетамол);
- антибиотики — при присоединении вторичной инфекции;
- противовоспалительные (кортикостероиды и моноклональные антитела) — при тяжелом течении болезни;
- антикоагулянты — при наличии проблем со свертываемостью крови.
Нужно учитывать, что большинство лекарств назначается при среднетяжелом и тяжелом течении заболевания, поэтому при типичном протекании ковида у ребенка они не нужны. Из симптоматических средств назначают солевые или травяные полоскания горла (детям после 6-7 лет), пастилки и сиропы от кашля, если у малыша сильно першит горло.
При коронавирусе не стоит давать ребенку отхаркивающие средства и муколотики, поскольку они могут ухудшить течение болезни.
Народные методы
Прежде чем пытаться вылечить заболевание рецептами народной медицины, обязательно нужно обратиться к врачу, чтобы он поставил правильный диагноз. Самолечение в лучшем случае не даст никакого эффекта, а в худшем — из-за неправильной терапии состояние может усугубиться и возникнут осложнения.

Народные рецепты можно использовать как дополнение к назначенному педиатром лечению. Основные методы, которые подходят для детей:
- ароматный напиток с имбирем, лимоном и медом, который смягчит горло и укрепит иммунитет;
- сок редьки с медом при сухом кашле для облегчения приступов;
- чай с малиновым вареньем — испытанный метод для борьбы с повышенной температурой тела;
- полоскание горла травяным отваром из зверобоя и календулы.
Сколько лечат коронавирус дома?
В домашних условиях лечат больных с легкой формой. До наступления облегчения от первого симптома проходит примерно 5 дней. Остаточные явления могут устраняться еще в течение месяца. Пациентам рекомендуется:
- соблюдать постельный режим;
- исключить общение с домочадцами, соседями и родственниками;
- следить за питанием, употреблять больше фруктов, овощей, молочных продуктов;
- не допускать резкую потерю веса, интоксикацию или истощения;
- употреблять большое количество чистой воды;
- дополнительно пить витаминные комплексы с витамином Д, аскорбиновой кислотой в составе, селцинком.
Доктор отслеживает в динамике состояние человека, исключает развитие осложнений. Для этого потребуется сдать несколько тестов ПЦР, и возможно пройти КТ для подтверждения рассасывания очагов. После выздоровления РНК вируса может выявляться в тестах еще в течение 1-14 дней, что говорит о том, что человек представляет собой потенциальную угрозу для окружающих. А понижение иммунитета может спровоцировать рецидив заболевания. Поэтому повторить тест следует еще через две недели, а за это время соблюдать все предписания врача.
Совет №1. Люди, болеющие легкой формой коронавируса, часто пренебрегают советами врача, путая патологию с простудой и ОРВИ: не принимают лекарства, не соблюдают дозировку. Все это приводит к развитию сильнейших осложнений и развитию пневмонии. Поэтому после получения положительного результата теста, необходимо исключить общение с другими людьми, соблюдать назначенную схему лечения, и внимательно следить за состоянием здоровья.
Совет №2. Если после амбулаторного лечения не наступает облегчение, то пациента помещают в стационар. При ухудшении состояния отказываться от госпитализации не рекомендуется, так как это может привести к необратимым последствиям или даже летальному исходу.
Совет №3. При подозрении на коронавирус рекомендуется сразу вызывать на дом врача, сообщать о возможных контактах, сдавать ПЦР-тест. При подтверждении диагноза соблюдать все рекомендации. Заниматься самолечением при Covid-19 крайне опасно, так как может привести к стремительному развитию осложнений или летальному исходу.
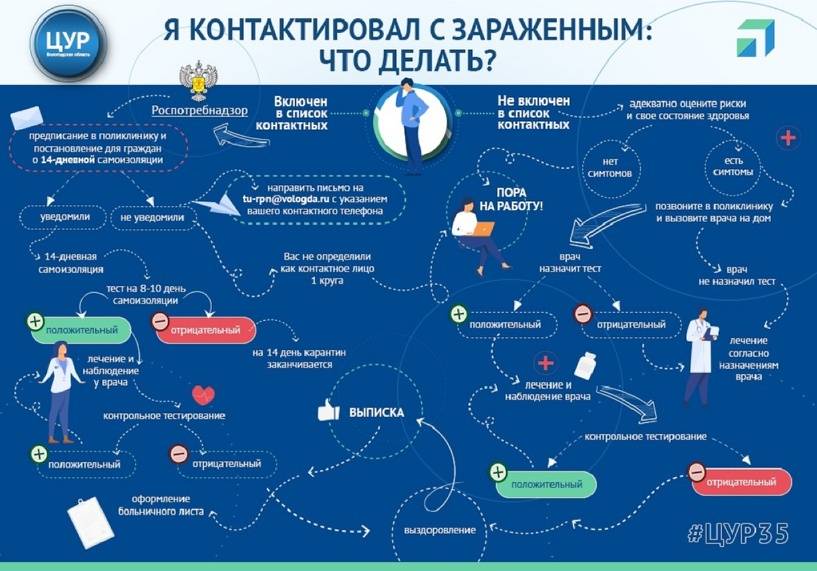
Сколько соблюдать карантин?
На карантин отправляют в случае, если вы вернулись из отпуска или рабочей поездки, проведенной в странах с наибольших количеством случаев заражения. На данный момент страны с наибольшим числом зафиксированных случаев заражения коронавирусом: Италия, Испания, Франция, Германия, Швейцария, Великобритания, Нидерланды, Бельгия, Австрия, Швеция. Но ситуация постоянно меняется.
Карантин может проходить семья совместно в случае, например, если один из членов семьи приехал из страны с высоким уровнем распространения коронавирусной инфекции, или если за рубежом была вся семья. На 10 сутки карантина врачи производят отбор материала для исследования на COVID-19 (мазок из носа или ротоглотки). После двухнедельной изоляции, если у человека отсутствуют признаки заболевания, а также на основании отрицательного результата лабораторных исследований материала, взятого на 10 день карантина, можно вернуться к привычному образу жизни.
Законодательно установлено, сколько дней длится карантин после лечения от коронавируса. Карантин длится 14 дней. Это время инкубационного периода коронавирусной инфекции, то есть то время, когда проявляются симптомы заболевания. Больничный лист выписывать нужно. Пока вы находитесь в режиме карантина дома, вам открывают лист нетрудоспособности на две недели. Чтобы получить больничный не нужно приходить в поликлинику, его можно заказать по телефону и документ привезут домой, доставят бесконтактно, оставят возле двери, например.
Препараты для борьбы с коронавирусной инфекцией
10. Гидроксихлорохин
Открывает топ-10 лекарственных препаратов по борьбе с коронавирусом несколько противомалярийных средств – гидроксихлорохин, хлорохин, мефлохин. Пока еще не совсем ясно, как именно препараты сражаются с вирусом, но, как утверждается в рекомендациях Минздрава по борьбе с коронавирусом, гидроксихлорохин каким-то образом мешает зловредным вирусам проникать в клетку и уютно устраиваться там для размножения. Для большей эффективности его могут назначать совместно с антибиотиком азитромицином.
Однако есть у противомалярийных препаратов один большой минус – эти лекарства вредно влияют на сердце. Поэтому принимать их стоит только под контролем врача и регулярно отслеживать показатели сердечно-сосудистой системы, например, снимая показания ЭКГ как минимум 1 раз в 5 дней.
9. Парацетамол – рекомендация ВОЗ
Сам по себе парацетамол против COVID-19 бесполезен, однако отлично помогает бороться с симптомами заболевания – температурой и воспалительными процессами в организме. Всемирная организация здравоохранения официально рекомендовала людям, ощутившим первые симптомы коронавирусной инфекции, принимать парацетамол.
Это не значит, что парацетамол сам по себе настолько хорош. ВОЗ предложила его в качестве альтернативы ибупрофену. По некоторым исследованиям применение ибупрофена при острых респираторных инфекциях способно вызвать нежелательные побочки и в конечном итоге сделать больным только хуже.
8. Ремдесивир
Новый американский препарат, результаты применения которого против COVID-19 выглядят очень перспективными, по крайней мере с точки зрения ВОЗ и министерства здравоохранения США. Последнее ведомство даже выкупило его на много месяцев вперед у калифорнийской компании Gilead Sciences.
Возможно, скоро лекарство появится и в России – в конце сентября Gilead Sciences и «Фармстандарт» подписали договор о возможном партнерстве и поставках препарата «Веклури» (торговое название ремдесивира) в нашу страну.
Препарат прошел испытания в Китае, где принимавшие его пациенты выздоравливали в среднем на треть быстрее, чем обычные коронавирусные больные. Правда, ремдесивир оказался наиболее эффективен при заболевании коронавирусом легкой и средней степени тяжести, а вот смертность осталась на том же уровне.
7. Вакцины мРНК-1273 и BNT162
Всего на настоящий момент в мире разрабатывается несколько противокоронавирусных вакцин на основе матричной РНК. По сравнению с традиционными вакцинами, которые обычно базируются на антигенах, мРНК-вакцины можно производить гораздо быстрее.
Работают они так: в организм поступает эта самая мРНК, которая, если сильно упростить, налаживает в теле человека фабрику по производству антигенов и стимулирует иммунитет против коронавируса. То есть само заболевание вакцина не вылечит, а вот предотвратить его сможет.
№ 9. Сколько вакцин разрабатывается в России
Первой в августе 2020-го регистрацию прошла вакцина «Спутник V» разработанная НИЦЭМ им. Н.Ф. Гамалеи. По словам директора исследовательского центра Александра Гинцбурга, в рамках испытания «Спутник V» контрольные группы получат первую и вторую дозы вакцины к концу января 2021 года. После этого нужны будут еще полгода, чтобы выявить все последствия и получить статистически обработанные результаты. Таким образом, испытания вакцины закончатся в августе 2021-го.
Вторая вакцина «ЭпиВакКорона» была зарегистрирована в октябре. Ее разработкой занимается новосибирский центр вирусологии и биотехнологии «Вектор». Испытания успешно прошли первые 14 добровольцев. По словам главы Роспотребнадзора Анны Поповой, третья российская вакцина, которую разрабатывает научный центр им. М.П. Чумакова, может быть зарегистрирована уже через месяц.