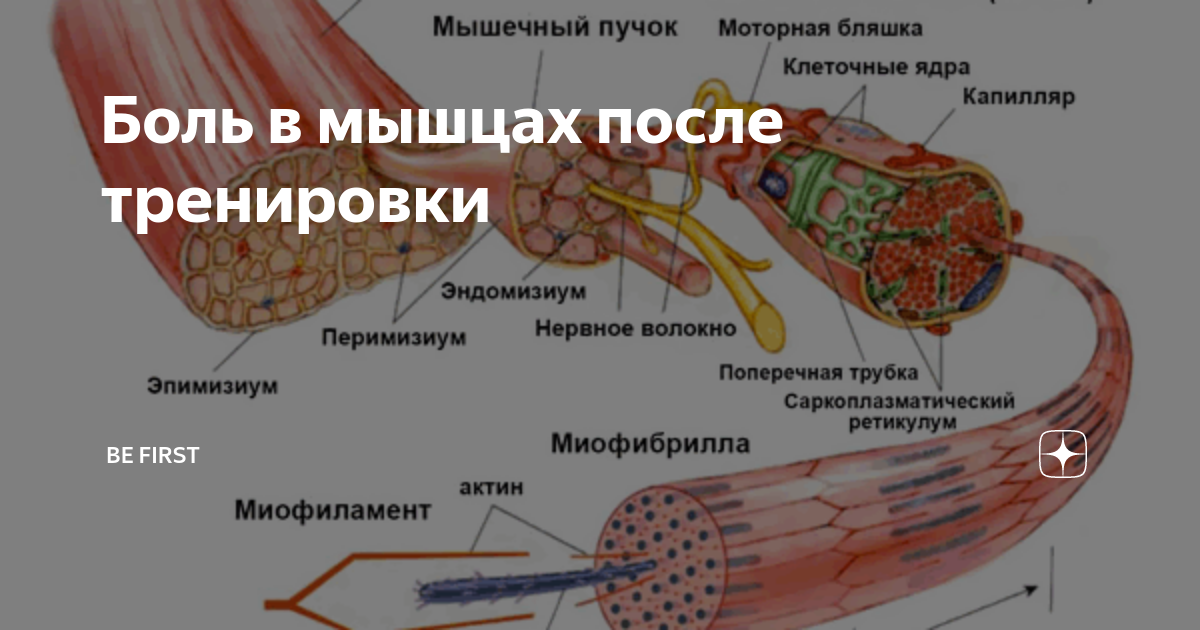
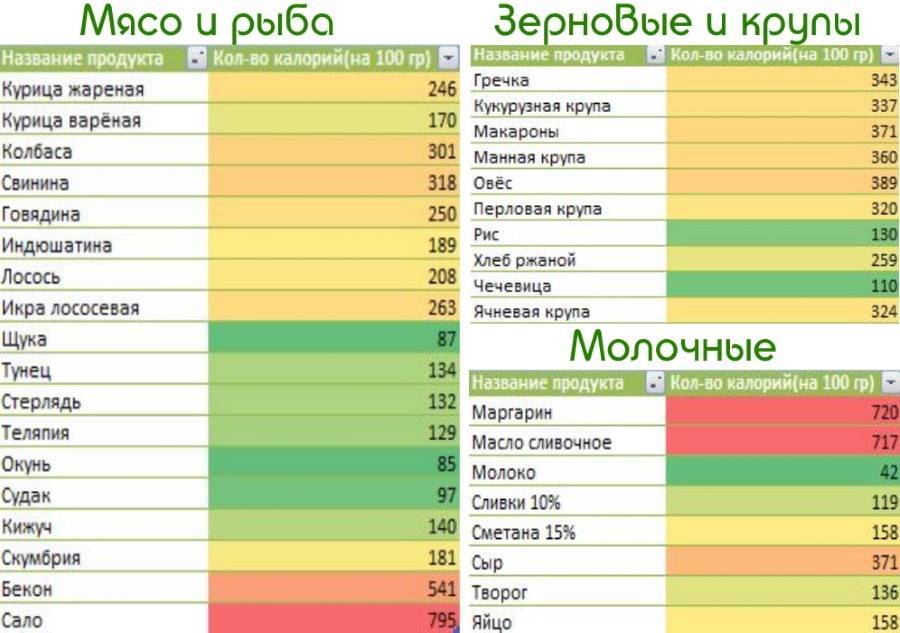
Причины возникновения
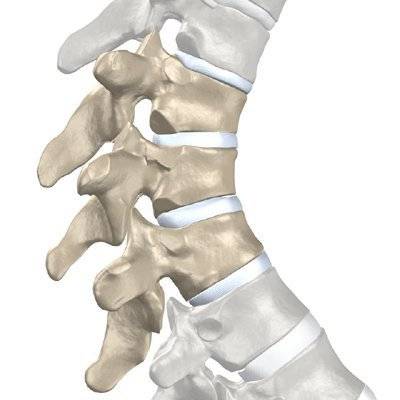
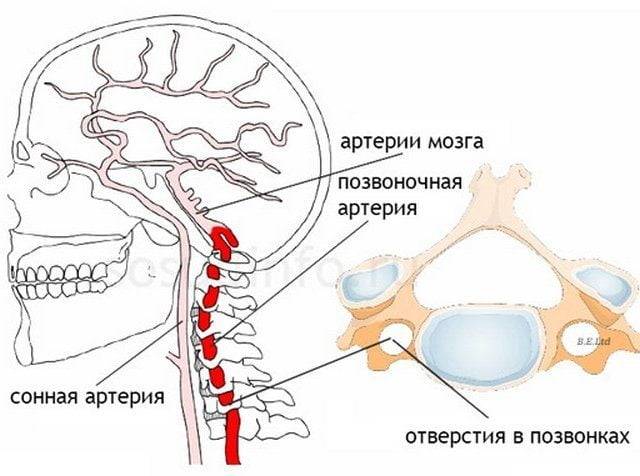
Синдром позвоночной артерии появляется на 2—3 стадии шейного остеохондроза. На этом этапе происходит деформация тел позвонков с формированием костных наростов (остеофитов). Разрушенные межпозвонковые диски постепенно смещаются за пределы позвоночного канала, что характерно для протрузий и межпозвоночных грыж. Остеофиты и грыжевые выпячивания давят на позвоночную артерию, ухудшая кровоснабжение головного мозга.
Просвет сосуда может уменьшаться из-за постоянной спазмированности мышц — ответной реакции на нестабильность шейных позвоночных сегментов, ущемление спинномозговых корешков. Сдавление артерии происходит и при образовании воспалительного отека после травмирования мягких тканей острыми костными наростами.
Врожденные
Помимо остеохондроза, причиной синдрома становятся врожденные аномалии шейного отдела позвоночника. Сужение просвета позвоночной артерии может быть спровоцировано неправильным строением артериального русла, наличием дополнительных ребер, фиброзно-мышечной дисплазией, извитостью и перегибами артерий.
Приобретенные
Из сосудистых заболеваний синдром возникает на фоне атеросклероза, артериальной гипертензии или тромбоза, системных васкулитов, эмболии, артериита. Причинами уменьшения диаметра сосуда становятся спондилез, сколиоз, предшествующие травмы шейного или грудного отдела позвоночника, формирование злокачественных или доброкачественных опухолей, послеоперационные рубцы.
Профилактика
Чтобы уменьшить риск появления связанных с тренировками мышечных болей, специалисты рекомендую придерживаться следующих правил:
На время уменьшите интенсивность упражнений и продолжительность тренировок1.
Обратите внимание на вашу экипировку. Одежда должна быть удобной, не стеснять движений, а кроссовки должны быть на шнурках, иметь стельку, супинатор, подпяточник и эластичную подошву5;
Начинайте занятия с разминки и заканчивайте заминкой
Разминка поможет «разогреть» мышцы, повысить их эластичность и подготовить к нагрузкам, а заминка — растянуть мышцы, «остудить» их, устранить повышенный тонус и уменьшить последующую отечность5.
Не форсируйте результат. Наращивайте физическую нагрузку и усложняйте тренировки постепенно. По мере приобретения новых навыков – с увеличением уровня мастерства — мышечные боли уменьшатся2.
Каждый спортсмен должен придерживаться простого правила: здоровье – превыше результата6. Не оставляйте мышечную боль без внимания и обязательно обращайтесь к врачу, если она не проходит.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Виды мышечной боли
Боль в мышцах, появляющуюся после занятий спортом и фитнеса, называют крепатурой. Крепатура — это своего рода индикатор нагрузки на мышечную ткань в состоянии стресса, чем больше болят мышцы после тренировки, тем сильнее они напрягались. Чаще всего боль появляется после самых первых занятий. Существует несколько видов боли после физических упражнений:
- умеренная боль — появляется у человека на следующий день после физических упражнений, в мышцах тяжесть, которая становится сильнее при сокращении или растягивании мышцы;
- запаздывающая боль — появляется через два дня после физических упражнений, мышцы ноют;
- травматическая боль — появляется во время физических упражнений, резко сковывает движения.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии
Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Что делать, если болят мышцы
К сожалению, после неправильно проведенной тренировки практически невозможно предотвратить появление боли, однако можно нивелировать ее действие рядом профилактических процедур. Что же делать, чтобы боль прошла как можно скорее и не мешала последующим занятиям, а также повседневной жизни и работе?
Несколько рецептов от тренеров и опытных атлетов:
- Отдых. Как ни банально это звучит, но сделать перерыв в тренировках на день-два бывает гораздо полезней, чем предпринимать какие-то срочные меры по устранению боли. Но если дискомфорт не проходит и через три-четыре дня, стоит дать нагрузку мышцам примерно на 50% менее обычной – это поможет не потерять форму и не давать новой перенагрузки при последующих занятиях.
- Холод. При любых травмах холодные компрессы или прикладывание сухого льда помогает снять болевой синдром.
- Тепло. Если болезненные ощущения наблюдаются не первый день, стоит принять горячую ванну, можно с морской солью – это расширит сосуды и усилит кровоток, а значит – стимулирует процесс заживления.
- Массаж также усиливает приток крови к поврежденным мышцам и ускоряет восстановление.
- Противовоспалительные средства, такие как ибупрофен, также могут решить проблему. Впрочем, не пренебрегайте и натуральными рецептами – отвар ромашки, шиповника, зверобоя, калины, листьев смородины могут оказать эффект сопоставимый с действием лекарственных препаратов.
- Сон, как известно, лучшее лекарство от всех болезней. Процесс восстановления организма (как и процесс роста мышц, кстати) быстрее всего протекает во сне, поэтому стоит уделять сну не менее 8-9 часов в сутки.
Диагностика и обследования
В большинстве случаев после спортивных занятий мышцы перестают болеть сами собой. Боль в мышцах после тренировки очень редко нуждается во врачебной помощи, но иногда возникают ситуации, когда нужно идти к врачу. Например, если вы испытываете выраженную острую боль в мышцах после силовых тренировок, которая долго не проходит. Проведенная консультация у врача и результаты лабораторных анализов помогут подобрать эффективный комплекс спортивных упражнений пациентам учитывая эти данные, чтобы не допустить болевых ощущений в мышцах после занятий спортом. Различные симптомы, с которыми надо сразу обратиться к врачу:
- Мышцы болят через неделю после физических упражнений, а верхние и нижние конечности отекают.
- Цвет мочи стал неестественно темного оттенка.
- Тупая боль переросла в интенсивную и мышцы немеют.
- При сахарном диабете и болезнях почек постоянные боли в мышцах могут сигнализировать об ухудшении состояния заболеваний.
- В клетках скапливается кислород, в результате долгих процессов и реакций приведет к отравлению почек миоглобином, из-за этого почки могут серьезно пострадать или вообще прекратить функционировать.
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
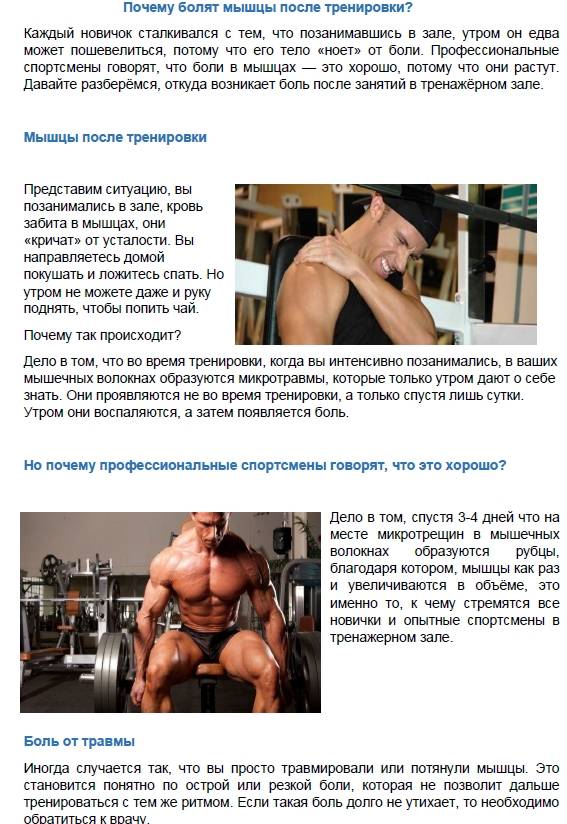
Почему болят мышцы после тренировки
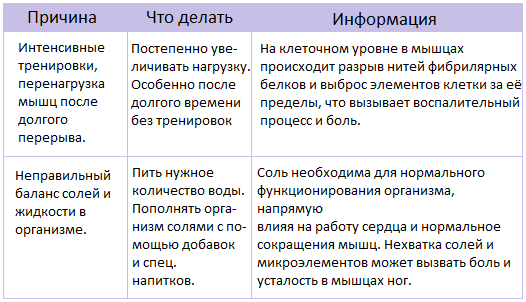
Появление посттренировочной мышечной боли связывают с различными причинами. Чаще всего она возникает:
- у новичков в начале занятий спортом2;
- у опытных спортсменов после длительного перерыва в тренировках1,2;
- в процессе освоения новых физических упражнений1;
- при высокой интенсивности и продолжительности занятий1;
- при силовых тренировках с большим отягощением2,3;
- при выполнении эксцентрических упражнений1,2, когда нужно одновременно напрягать и растягивать мышцы2,4.
Кроме того, появление боли в мышцах после тренировки провоцирует несбалансированное питание: недостаточное потребление белков, жиров и углеводов, витаминов и минералов, которые в целом важны для обеспечения физической работоспособности3. Также сказывается переутомление, связанное с нехваткой сна и отсутствием дневного отдыха5.
Существует множество теорий, объясняющих возникновение мышечной боли после тренировки1,2. Поговорим о них далее.
Лактатная теория
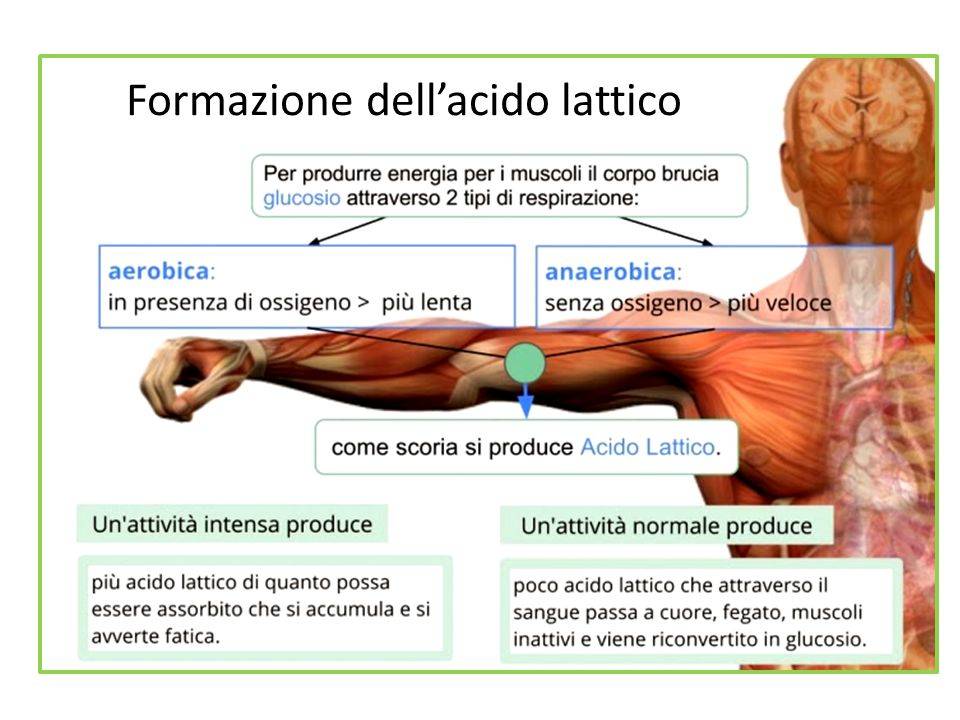
Согласно этой теории, причина появления боли — накопление в мышцах молочной кислоты (лактата)2.
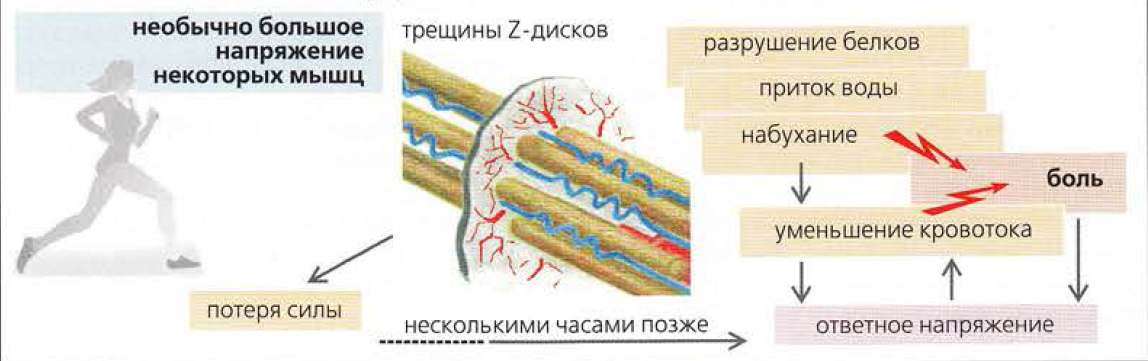
Во время тренировки в качестве источника быстрой энергии мышцы используют углеводы2. Вначале процесс их расщепления идет при участии кислорода, но когда нагрузка увеличивается, этот путь перестает удовлетворять растущие потребности мускулатуры2. Чтобы устранить дефицит энергии, запускается гликолиз – бескислородное расщепление углеводов, которое протекает с образованием молочной кислоты2. Накапливающаяся молочная кислота раздражает нервные окончания мускулатуры и увеличивает поток импульсов в центральную нервную систему. Это и приводит к формированию мышечной боли2.
Повышенный уровень молочной кислоты сохраняется до 1,5 часов после тренировки, но за это время молочная кислота успевает запустить целый каскад реакций, участвующих в развитии синдрома отсроченной мышечной боли (DOMS)2,3.
Дальнейшее накопление молочной кислоты приводит к закислению мышечной ткани2. Это привлекает в нее воду и вызывает отек, который сдавливает нервные волокна и усиливает боль2.
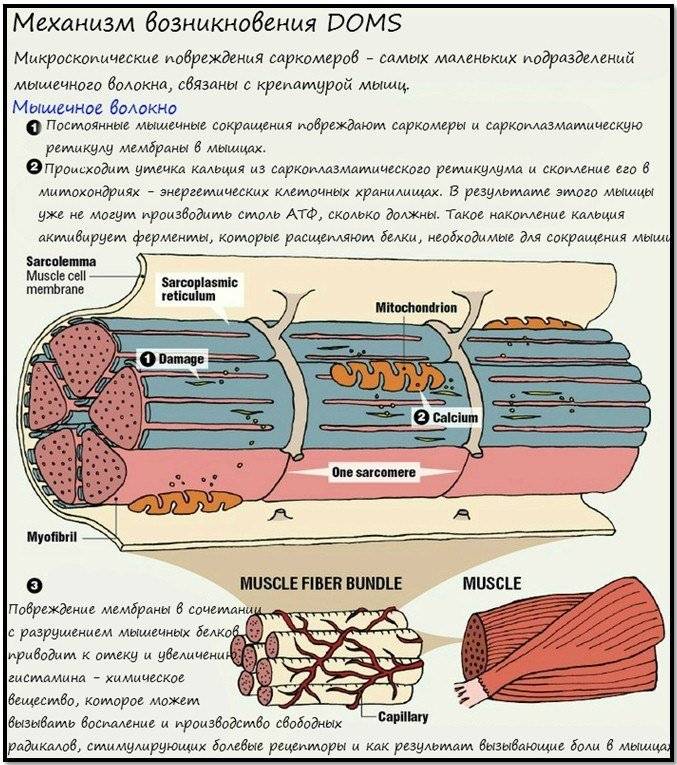
Теория микроповреждений
Сторонники этой теории уверены, что основная причина отсроченной боли – микротравма мышц2,3.
По некоторым данным, даже однократная высокоинтенсивная нагрузка на мышцу сопровождается повреждением 30-80% ее волокон2.
Белковые обрывки поврежденных мышечных волокон привлекают особые иммунные клетки — фагоциты, основной ролью которых является уничтожение поврежденных тканей2. Фагоциты поглощают разрушенные части мышечных волокон и при этом выделяют биологические активные вещества, в том числе и простагландины. Простагландины — вещества, усиливающие болевые ощущения и воспалительную реакцию.2,3. Частично из-за них и возникают боли в мышцах после занятий спортом2,3.
Теория болезненного мышечного спазма
В процессе тяжелых физических упражнений в мышцах иногда возникает спазм1 – состояние длительного болезненного напряжения6. Спазм нарушает кровообращение в зажатой мускулатуре, что приводит к выбросу сигнальных молекул, раздражающих нервные окончания и запускающих воспалительную реакцию6. Поток сигналов от спазмированной мышцы поступает в головной мозг, где формируется ощущение боли6. Стимуляция болевого центра приводит к увеличению активности мускулатуры и нарастанию напряжения в ней – вторичному спазму. В итоге возникает порочный круг6.
Лечение
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Мышечный спазм
Наверное, у каждого человека когда-нибудь сводило мышцы. На языке медицины подобное состояние называется «мышечный спазм».
Наши мышцы постоянно находятся в напряжении; благодаря мышцам наше тело движется, поддерживает свою форму, сокращения мышц обеспечивают работу многих внутренних органов и систем организма. Но иногда мышцы сокращаются без необходимости, непроизвольно, и такое сокращение может быть болезненным. Спазм может затронуть любую скелетную мышцу опорно-двигательного аппарата, но наиболее часто ему подвержены икроножная мышца (мышца задней поверхности голени) и мышцы бедра.
Мышцу может свести во время повышенной нагрузки (например, при занятиях спортом) или в состоянии покоя (при сидении за компьютером или во время сна).