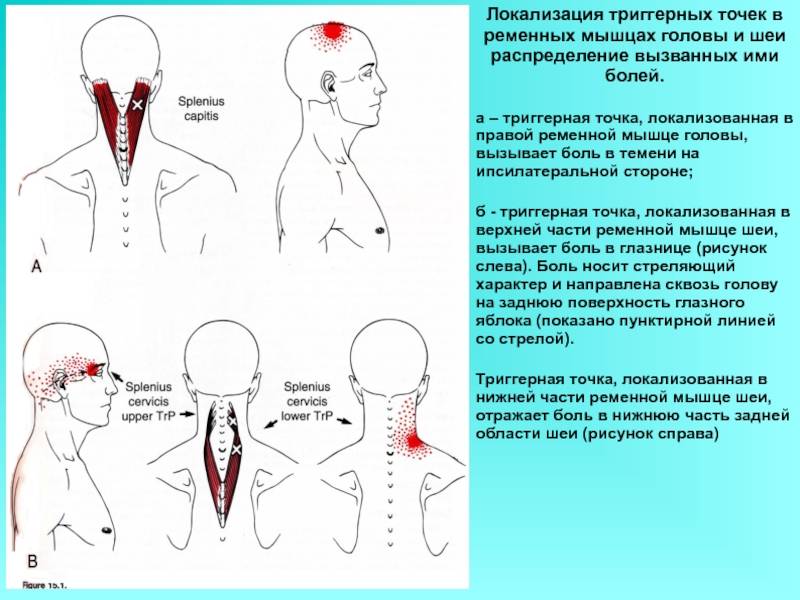
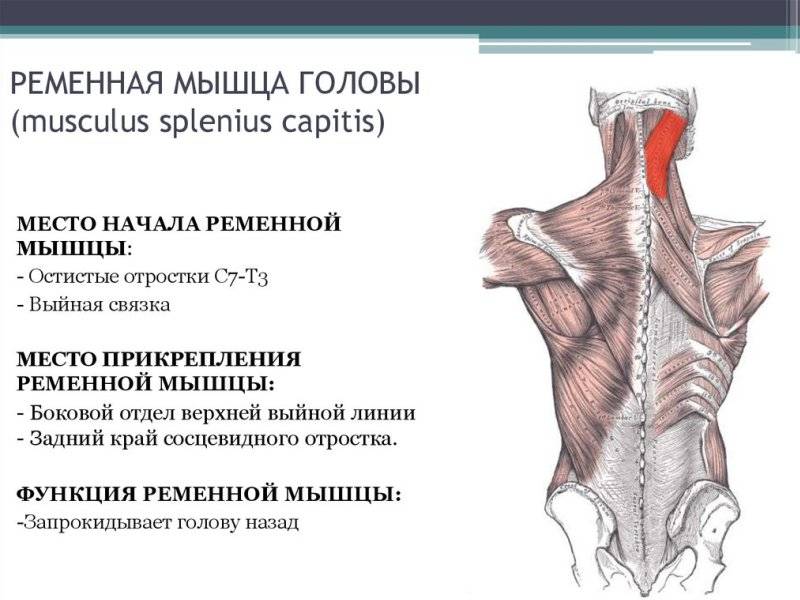
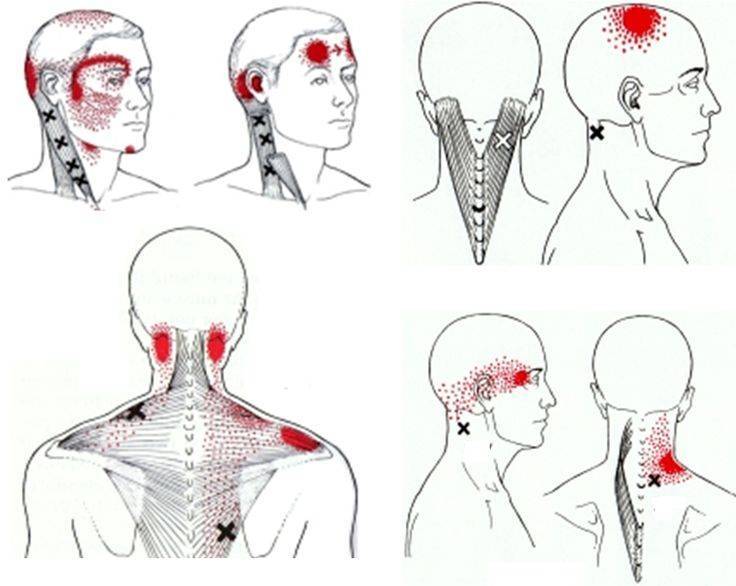
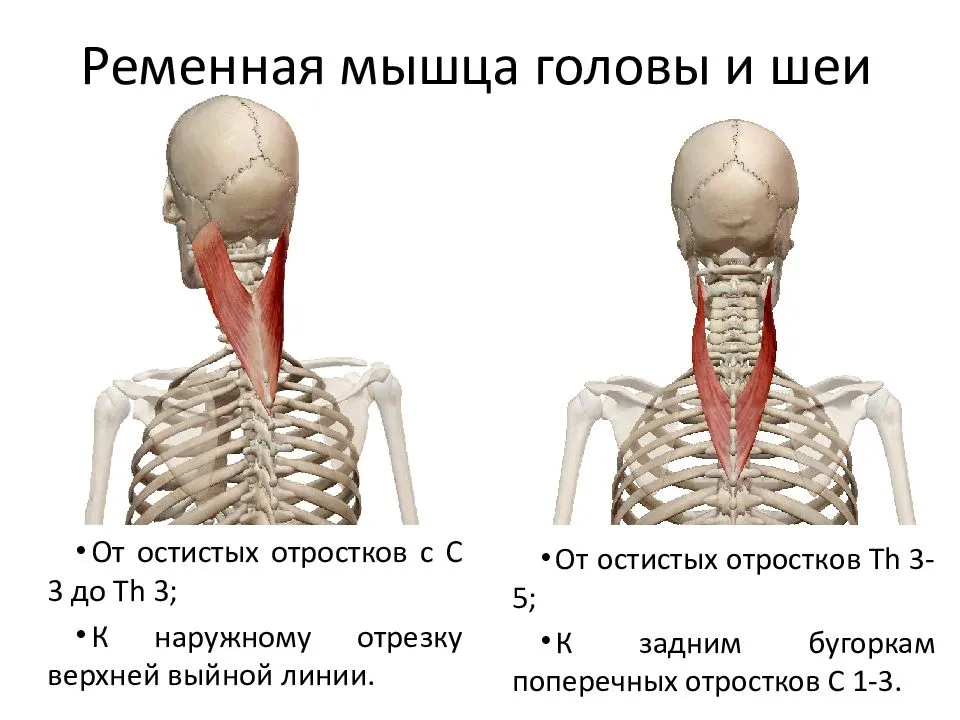
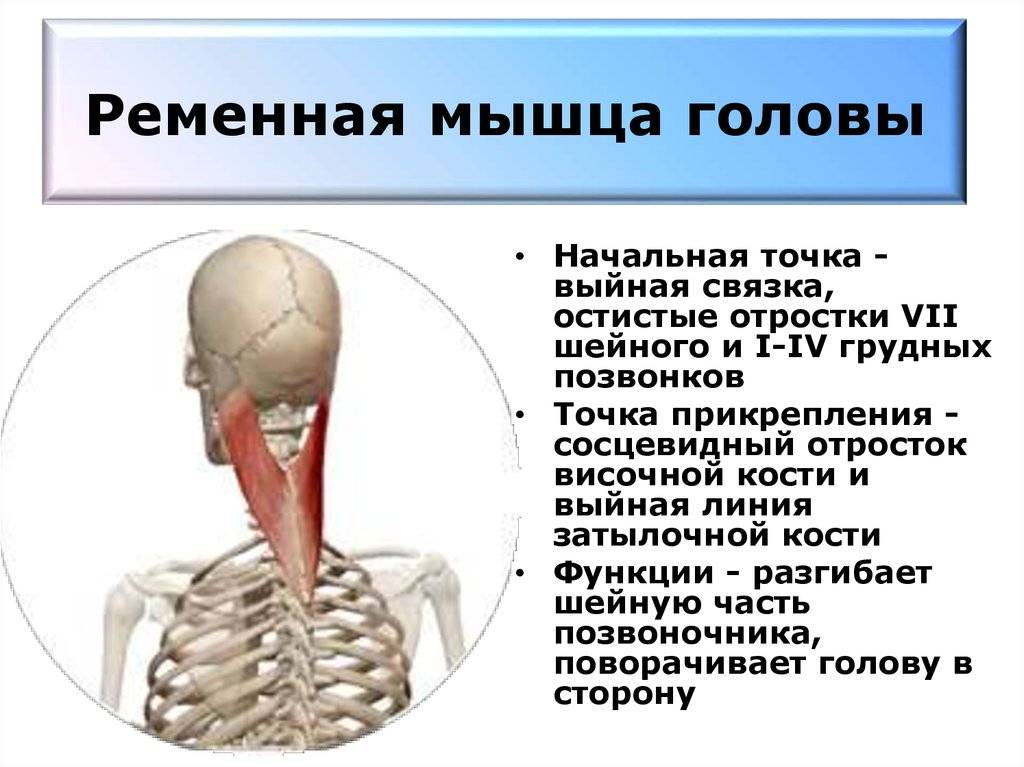
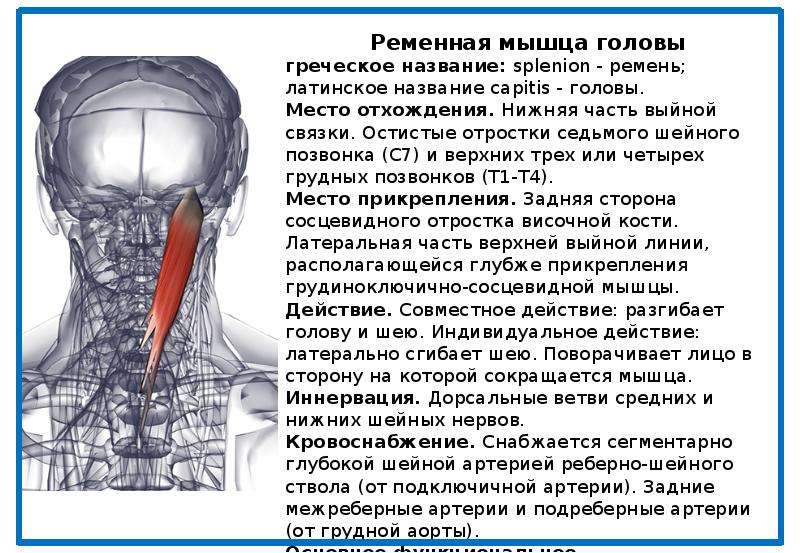
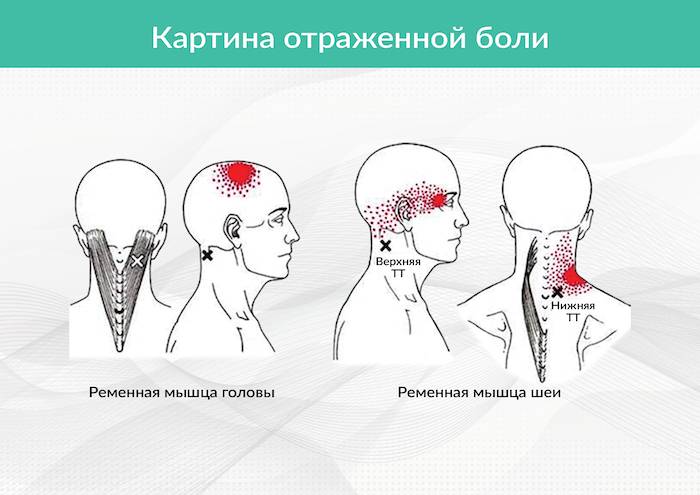
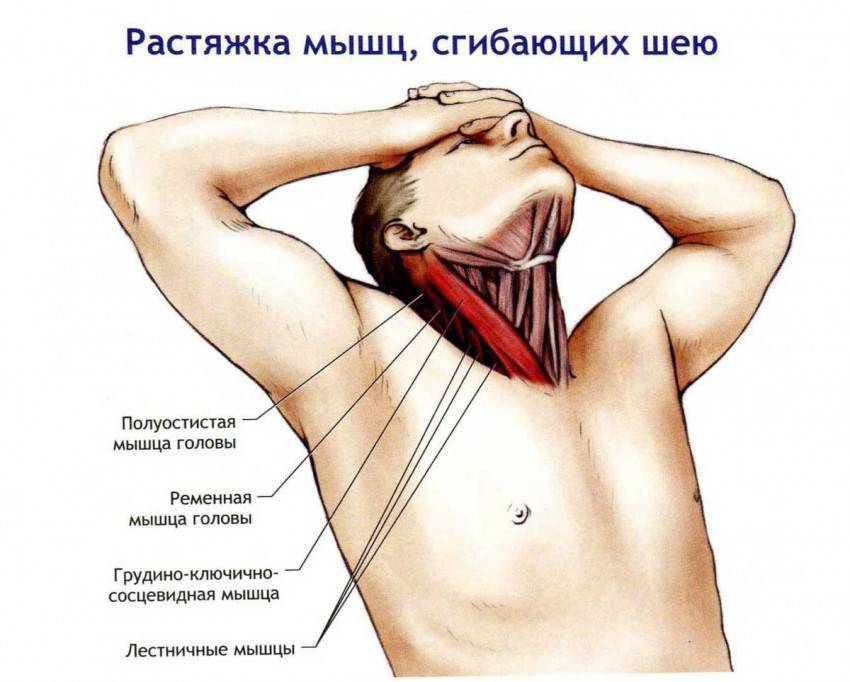
Симптомы
Основная причина жалоб – боль, которая воспринимается как глубокая, с умеренной интенсивностью. Можно назвать три стадии ее развития:
- при хроническом, скрытом течении сначала чувствуется дискомфорт, а болезненные ощущения появляются уже при непосредственном воздействии на точки-триггеры;
- затем болевой синдром усиливается, он не ощущается в состоянии покоя, однако проявляется при совершении движений, даже когда приходится просто поддерживать какую-нибудь позу;
- на последней стадии боль чувствуется даже в состоянии покоя, становится настолько сильной, что не дает уснуть.
Пациенты нередко жалуются на ограничение амплитуды движений тела, возникающее в зоне, в которой они чувствуют боль. Еще одна проблема – слабость, повышенная утомляемость, которые не связаны с атрофическими изменениями мышечных тканей.
В большинстве случаев затрагиваются шея, надплечия и область поясницы. При шейной локализации возможны головные боли и головокружение, встречаются жалобы на шум в ушах.
Прочие симптомы – это щелчки и треск в суставах, отеки, потливость, онемение частей тела, ощущение мурашек на коже.
Появление уплотненного участка не всегда влечет за собой болезненность при надавливании. Это может свидетельствовать о том, что триггерная точка в этом месте еще не сформировалась.
Профилактика
Избежать остеохондроза практически невозможно, но каждый способен отдалить сроки его появления и замедлить развитие патологических изменений в межпозвонковых суставах и дисках. Профилактика не требует специальных знаний, навыков и доступна всем.
По мнению специалистов – профилактические мероприятия должны быть направлены против следующих причин, вызывающих развитие заболевания:
- Малоподвижный образ жизни.
- Лишний вес.
- Нарушение осанки.
- Травмы позвоночника.
- Хронические инфекции в дыхательных путях.
- Постоянная работа в позе с опущенной головой.
Мерой профилактики шейного остеохондроза является:
- Борьба с малоподвижным образом жизни.
- Стабилизация веса.
- Удерживание туловища в правильном физиологическом положении и своевременное прохождение профилактических осмотров у ортопеда.
- Правильное поднятие и перенос тяжестей.
- Устранение очагов хронической инфекции.
- Смена позы во время работы через каждые 20-30 минут. Рекомендуется потратить это время на разминание мышц шеи и плечевого пояса. Для этого нужно делать повороты и наклоны головы, легкий массаж шеи, вращение плечами.
Ваше здоровье – это соблюдение здрового образа жизни. Восьмичасовой сон в правильном положении, длительные прогулки на свежем воздухе, здоровое питание, утренняя зарядка и активный образ жизни помогут вам предотвратить не только остеохондроз, но и другие заболевания. При возникновении болевых ощущений или дискомфорта, нужно обращаться за помощью к специалистам. Самолечение иногда приводит к ухудшению состояния здоровья.
Причины возникновения болей в шее и затылочной области
В списке разнообразных болезней, выражающихся через боль в затылке и шее, находится остеохондроз.
Помимо остеохондроза неприятные ощущения может вызывать синдром позвоночной артерии. Течение данного заболевания в основном сопровождается чувством повышенного напряжения мышц, измененного общего состояния.
Сегодня частым явлением является головная боль в области шеи и затылка у молодых людей. Оснований этому достаточно, но как основную можно выделить неправильный образ жизни. Многие подвергают себя опасности добровольно, находясь перед компьютером все свободное ото сна время. Другие люди подвержены заболеваниям из-за работы в 8-10 часов, процессы которой проходят за монитором.
Локализоваться заболевание способно на любом участке соответствующей части тела. Человек будет жаловаться, что шея и затылок болит сзади, слева или справа. Возможны как острые приступы, так и менее заметная, но многолетняя, ломота. Стоит отметить источники, от которых возникает недуг:
- Остеохондроз;
- Травмы и опухоли;
- Менингит;
- Поврежденные мышцы, связки в мышечном корсете;
- Ревматоидный артрит;
- Инфекционные болезни;
- Мышечные спазмы, что возникают как следствие резких поворотов головы;
- Длительные статические нагрузки физического характера;
- «Офисный» образ жизни, нахождение в некомфортных позах.
Кроме перечисленных факторов, когда болит затылок и шея, причины могут таиться во множестве тяжелых заболеваниях.
Гипертоническая болезнь | Вследствие этой проблемы повышается давление, распирающая пульсирующая боль. |
Проблемы с сосудами | Из-за спазма артерий, которые располагаются внутри или на поверхности черепа, возникает пульсирующая боль. Начинается дискомфорт в задней части головы, но может распространиться до лба. |
Нервное напряжение | Беспокоит человека в следствие стрессового состояния. |
Переутомление | Образовывается после продолжительной умственной или физической работы и неудобном положении тела. |
Спондилез | Ощущается продолжительная или постоянная боль в шее и затылке. Иногда ощущения переходят на глаза и уши. |
Невралгия затылочного нерва | При этом заболевании человек жалуется на повторяющиеся боли в затылке и шее. Также дискомфорт отдает в височную область, зону уха. Ощущение становится более сильным при обычном кашле или чиханье, также при поворотах головы. |
Сопровождается пульсирующей болью в области виска, темени, половины головы. |
Данные проблемы не смертельные, но крайне опасные, и если их запустить, то последствия бывают более серьезными, нежели просто дискомфортные ощущения.
Лечение хлыстовой травмы
Лечение хлыстовой травмы заключается:
- Иммобилизация – ношение ортопедического воротника в течение нескольких дней, что позволяет в остром периоде уменьшить нагрузку на мышцы и другим структуры шеи.
- Медикаментозное лечение. Прием в течение нескольких недель противовоспалительных как внутрь, так и наружно помогает уменьшить воспалительный процесс и снять болевой синдром. Кроме того, при длительных болях возможно назначение антидепрессантов и миорелаксантов.
- Физиотерапия (электрофорез, криотерапия, ультразвук) позволяют ускорить регенерацию и снять воспалительный процесс.
- ЛФК назначается после минимизации болевого синдрома и позволяет восстановить нормальную биомеханику позвоночника.
- Мануальная терапия и массаж позволяют снять мышечные блоки и мышечный спазм.
- Блокады также могут применяться но необходимо учитывать что эффект они дают достаточно непродолжительный по времени. Возможно также использование малоинвазивных процедур, таких как радиочастотная невротомия, если болевой синдром носит упорный характер.
Этиология заболевания
Причины шейной мигрени бывают
- невертеброгенные (не связанные с заболеваниями позвоночника);
- вертеброгенные (связаны с патологиями позвоночного столба).
К невертеброгенным причинам, спровоцировавшим шейную мигрень можно отнести следующие заболевания:
- атеросклероз сосудов,
- врожденные патологии локализации и строения артерий,
- хлыстовая травма, которая возможна из-за резкого отклонения или запрокидывания головы назад при ударе или резкой остановке транспорта;
- спастика мышц шеи;
- воспаление скелетной мускулатуры.
К вертеброгенным причинам, которые могут вызвать синдром Барре-Льеу, относятся такие патологии позвоночника как:
- врожденные пороки позвонков;
- травмы позвоночного столба;
- остеохондроз I и II шейного позвонка;
- подвижность позвонков шеи;
- идиопатические (с неясной этиологией) заболевания.
Заболевание может передаваться по наследству, так если женщина страдает от шейной мигрени, то вероятность того, что у ребенка разовьется болезнь, составляет 75%. Если недуг наблюдается у отца, то вероятность его передачи по наследству составляет 20%.
Кроме этого факторами-провокаторами являются:
- умственные и физические перенапряжения;
- нездоровые привычки;
- употребление тирамина, которого много в кофе, орехах, сыре, шоколаде;
- скачки температуры и давления;
- подъем на большую высоту;
- яркий свет и сильные запахи;
- гормональные изменения во время месячных и климакса;
- дефицит сна.
Осложнения миозита
Потенциальные осложнения воспаления мышц зависят от этиологии заболевания. К наиболее вероятным из них относятся:
- Распространение гнойного процесса на прилегающие ткани с формированием остеомиелита, абсцессов и флегмон, гнойных артритов.
- Ограничение физических возможностей, контрактуры и атрофия мышц.
- Нарушение глотания и дыхания, что влечет за собой дыхательную недостаточность, риск развития аспирационных пневмоний.
- Рабдомиолиз — расплавление мышечной ткани с попаданием продуктов распада в системный кровоток. При этом может развиваться почечная недостаточность и сепсис, которые часто приводят к смерти.
Диагностика
Диагноз «миофасциальный синдром» ставят невролог либо нейрохирург, который учитывает жалобы пациента и результаты осмотра и аппаратных обследований.
Во время первичного приема врач задает вопросы о симптомах и о том, в каких ситуациях они особенно ярко проявляются, о локализации и интенсивности болей, а также об образе жизни – это помогает выявить предрасполагающие факторы, например:
- заболевания позвоночника;
- чрезмерные физические нагрузки;
- сидячая работа.
Затем проводится осмотр
Специалист оценивает осанку, обращает внимание на амплитуду движений разных частей тела и определяет пострадавшие зоны методом пальпации. Также необходимо проверить рефлексы и выявить онемение рук и ноги и покалывание в конечностях
Среди особенностей МФБС есть то, что многие его симптомы неотличимы от признаков других заболеваний. Также он может замаскировать другие патологии, например, аппендицит или инфаркт миокарда. Поэтому обязательно назначаются аппаратные обследования:
- рентгенография;
- компьютерная и магнитно-резонансная томография;
- ультразвуковое исследование (УЗИ).
Если требуется, проводятся лабораторные исследования. Они не выявляют саму патологию, но могут указывать на дефицит витаминов, гипотиреоз, гипогликемию и прочие факторы, способствующие ее возникновению.
Из-за недостаточной изученности до сих пор не существует стандартизованных методов диагностики этого заболевания. Врачам рекомендуется опираться на книгу Дж. Г. Тревелла и Д. Г. Симонса «Миофасциальные боли и дисфункции: руководство по триггерным точкам». Ее авторы выделяют большие и малые критерии, выявление которых позволяет уверенно говорить о МФБС.
Диагностика
Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
О чем говорит болезненность в шее?
Если появляется болезненность в шее во время наклона головы, это может быть признаком перенапряжения мышц. Часто такое возникает после продолжительного пребывания в одном положении, к примеру, при длительном сидении перед экраном монитора либо за рулем автомобиля. Вызвать такой симптом могут интенсивные физические нагрузки, спортивные тренировки, подъем и ношение тяжестей.
Также спровоцировать боль могут заболевания мышечного аппарата либо позвоночника. При продолжительном напряжении мышц происходит спазм. Другими провоцирующими факторами такого состояния могут стать:
- фибромиалгия – является хроническим заболеванием, для которого характерны болезненность, гиперчувствительность мышц, сухожилий и суставов;
- остеохондроз – характеризуется изнашиванием суставных тканей, сустав может смещаться;
- остеоартроз – характеризуется изнашиванием хрящевых тканей;
- аутоиммунные заболевания, которые вызывают дегенеративные процессы в костных тканях – артрит ревматоидного или псориатического характера, болезнь Бехтерева, полимиалгия;
- стеноз позвоночника;
- туберкулез или остеомиелит позвоночника;
- тиреоидит – болезнь щитовидной железы;
- лимфаденит – воспалительный процесс в лимфатических узлах;
- полиомиелит – паралич спинного мозга;
- опоясывающий лишай;
- менингит – воспалительный процесс в оболочках спинного мозга;
- болезни внутренних органов, при которых болевые ощущения иррадиируют в шею. Это патологические процессы в головном мозге, сердце, сосудах, легких, гнойные процессы в организме;
- травмы позвоночного столба либо шеи;
- новообразования доброкачественного или злокачественного характера либо метастатические поражения тканей;
- перенесенное ранее хирургическое вмешательство на позвоночном столбе.
При каждом из перечисленных заболеваний обязательно должны присутствовать дополнительные симптомы. Определить наличие какого-либо патологического процесса в организме может только врач после предварительно проведенного обследования. Не стоит самостоятельно ставить диагноз и использовать лекарственные средства. Чтобы определить причину болей, нужна дополнительная диагностика.
Другие статьи по теме:
- Головная боль в висках
- Головная боль при беременности
- Головная боль и тошнота
- Головная боль в лобной части
- Головная боль в затылке
- Головная боль, отдающая в глаза
- Головная боль у женщин
- Головная боль при остеохондрозе шейного отдела
- Головная боль при энцефалопатии
- Головная боль при гипертонической болезни
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Почему болит кожа головы?
Почему может казаться, будто на голове болят волосы, ощущаться чесотка, ломота, шелушение? Эти вопросы не всегда могут быть корректными, ведь, например, сами волосы болеть не могут, однако их регулярно задают врачам-трихологам.
Итак, почему может болеть кожа головы:
Некачественный шампунь или краска для волос. В таком случае проблема возникает одновременно из-за высокой чувствительности кожи головы и воздействия на нее агрессивных химических компонентов шампуней, красок для волос или любых других средств для ухода за волосами
Они как бы смывают защитный слой и нарушают нормальную микрофлору, что неизбежно влияет на кожу и сальные железы
Поэтому крайне важно подбирать качественные средства по уходу за волосами, обращая внимание на состав.
Контактный дерматит – это реакция на различные компоненты и вещества, которые могут как входить в состав средств по уходу за волосами, так и находиться в окружающей среде. Возникновение воспалений, сыпи, гнойников и расчесов, а также небольших язвочек указывает на подобную проблему
Как правило, пациенты с контактным дерматитом страдают от того, что у них болит кожа головы, отмечается пересыхание и шелушение.
Бактериальная инфекция – импетиго или фолликулит – может спровоцировать гнойные воспаления кожи и фолликулов волос, возникновение боли.
Кожная грибковая инфекция — при такой проблеме появляются пятна, ощущаются боль, зуд и жжение, могут выпадать волосы
Может болеть лишь конкретный участок кожи головы при нажатии.
Псориаз – патология, характерными признаками которой является специфическая сыпь, а также появление трещин и корочек на коже головы, пятен. Отмечается повреждение эпидермиса не только на волосистой части головы, но и локтях, ладонях и прочих частях тела.
Гемотерапия может спровоцировать такой эффект в качестве побочной реакции организма на процедуры. Могут ощущаться стянутость кожи, заметное выпадение волос.
Себорейный дерматит – вследствие развития такой патологии на коже головы может появиться шелушение, корочки, а следом и расчесы. Работа сальных желез сильно нарушена, часто появляется перхоть, и волосы начинают выпадать. Само по себе заболевание считается достаточно «болезненным» – особенно на начальном этапе, когда эпидермис только начинает воспаляться.
Излишнее напряжение мышц, которые «поднимают» волос, может быть связано с продолжительными и сильными стрессами, головной болью разного характера, недостатком витаминов и микроэлементов в организме, а также переохлаждением. Как правило, пациенты испытывают боль во время расчесывания.
Жирность кожи головы. Вследствие этого возможно развитие воспалительного процесса с возникновением прыщей и акне. Причиной болезненности при прикосновении может быть и слишком сухая кожа – чаще всего такая проблема возникает после того, как было проведено неудачное лечение для устранения ее жирности.
Педикулез – заражение вшами. Из-за жизнедеятельности этих паразитов поверхность кожи раздражается и воспаляется, появляются гнойные ранки, начинает ощущаться зуд и болит кожа головы.
Различные эмоционально-психологические причины – это перепады настроения, стрессовые состояния, которые беспокоят человека в течение долгого времени. Депрессии и прочие подобные проблемы провоцируют спазм сосудов.
Переохлаждение существенно влияет на сосуды и волосяные фолликулы: оно может спровоцировать не только простуду, но и невралгии и другие более опасные заболевания.
Естественной причиной ощущения боли в области кожи головы, у корней волос могут быть различные травмы. Если пациент испытывает боль на макушке, у виска или затылка, ему стоит вспомнить – возможно, он случайно ударялся этим местом. Сразу в момент травмы боль может быть незаметна, но даже небольшая гематома может провоцировать достаточно сильную боль, причем в течение долгого времени.
Еще одним ответом на вопрос, почему болит кожа головы у корней и выпадают волосы, может быть неправильно выполненная прическа – одна из тех, которые сегодня в моде. Так, волосы могут быть слишком затянуты. Возможно наращивание, из-за чего волосам и коже головы просто тяжело носить на себе дополнительный «груз». Систематическое ношение такой прически может провоцировать развитие механической формы алопеции. Она часто бывает профессиональной – например, у балерин, танцовщиц, гимнасток. Также спровоцировать дискомфорт могут неудобная шапка, резкие перепады температур и наследственность.
Что такое спазм?
Спазм – непроизвольное сокращение мышц, сжатие мышечных тканей и расположенных рядом сосудов, вызывающие резкую и ноющую боль. Болевые ощущения появляются внезапно и длятся несколько минут. Существуют следующие виды спазмов:
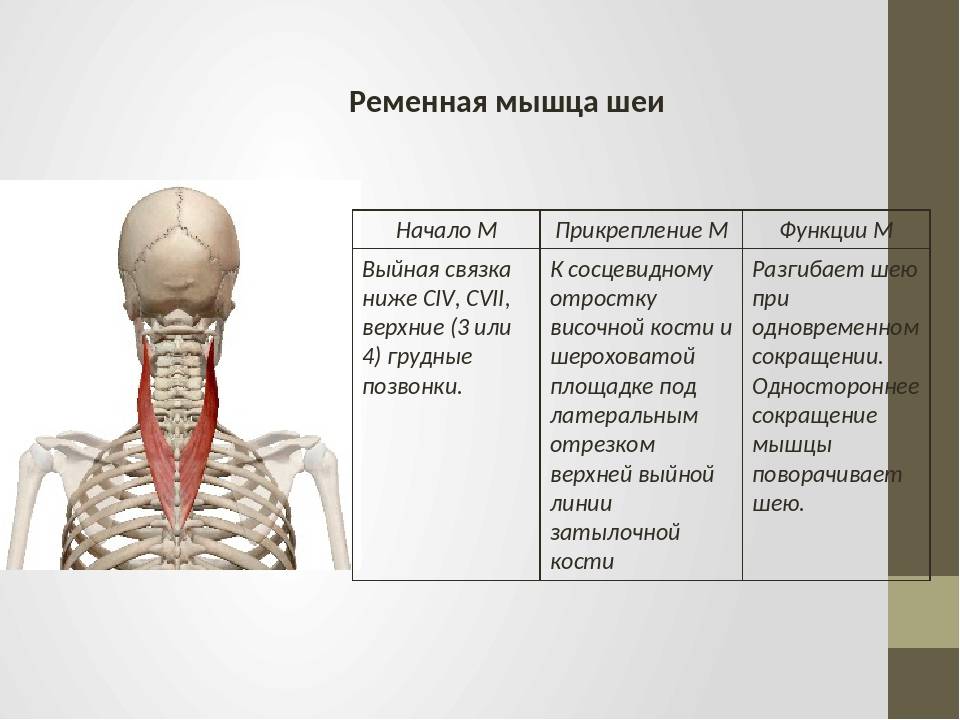
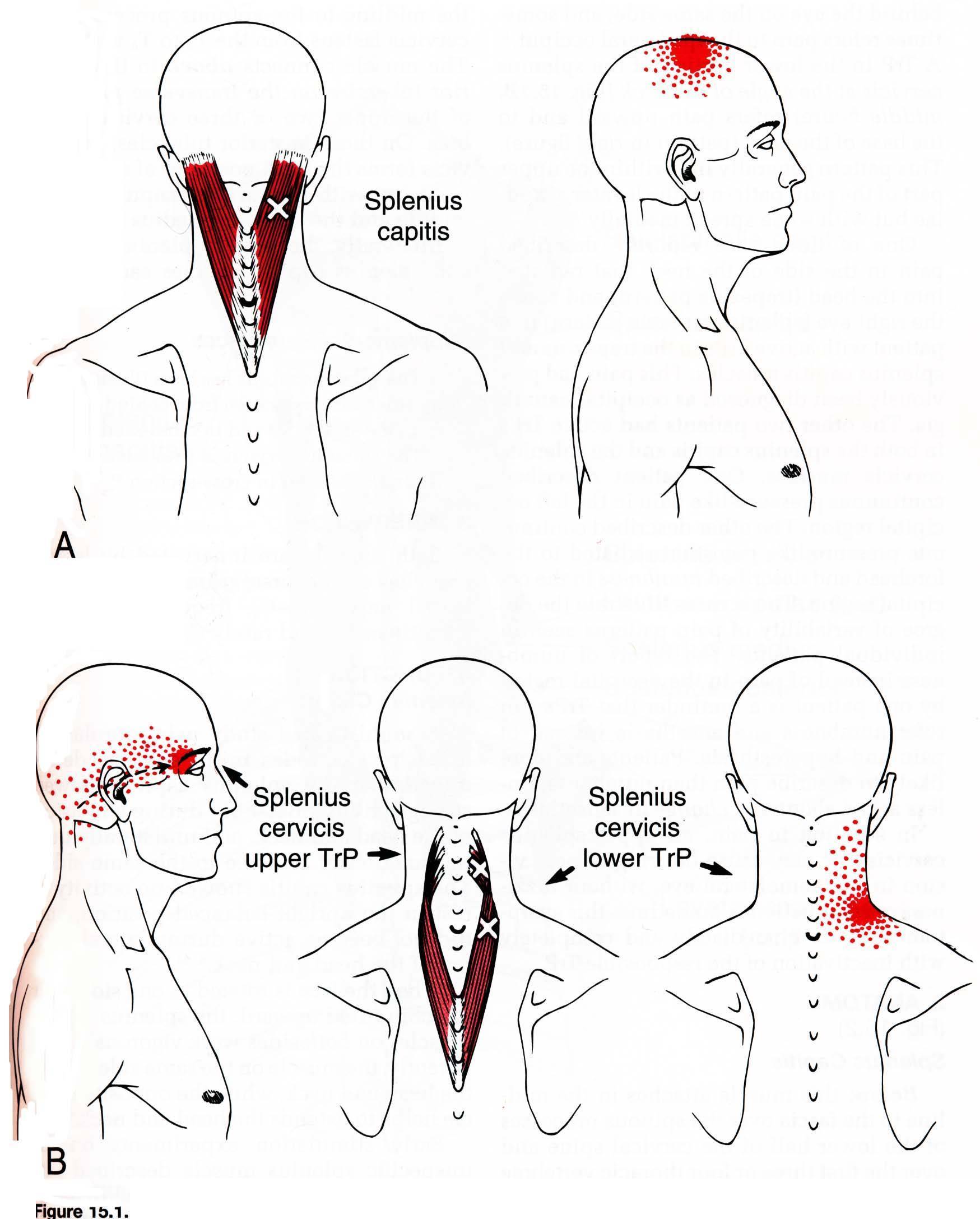
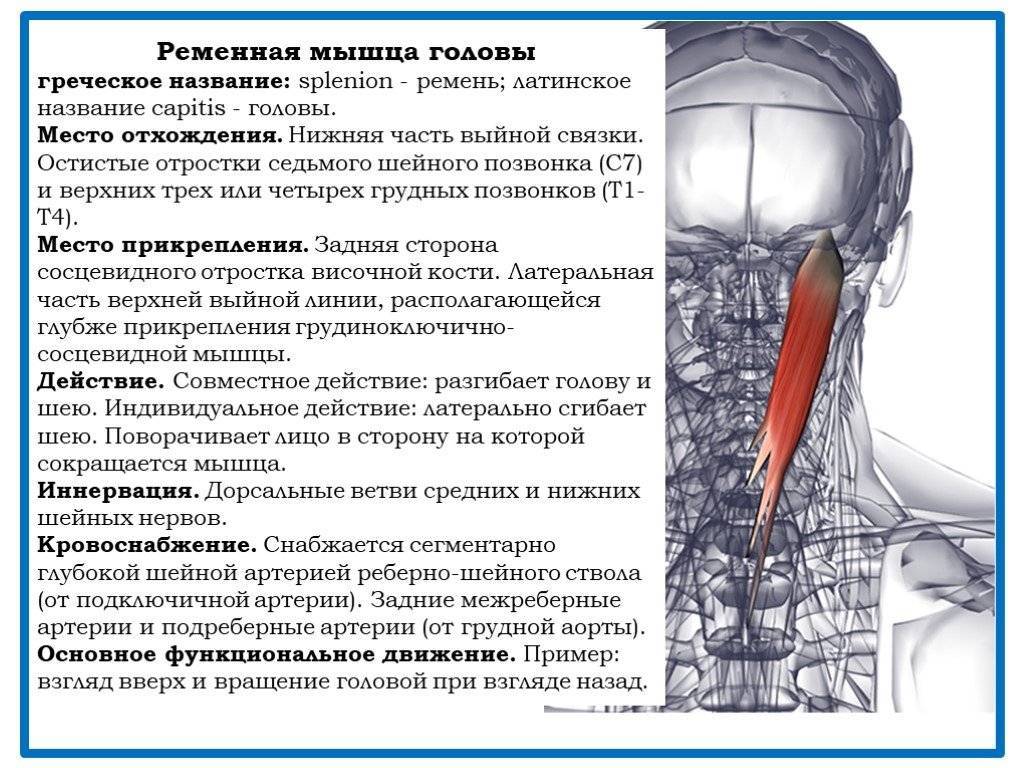
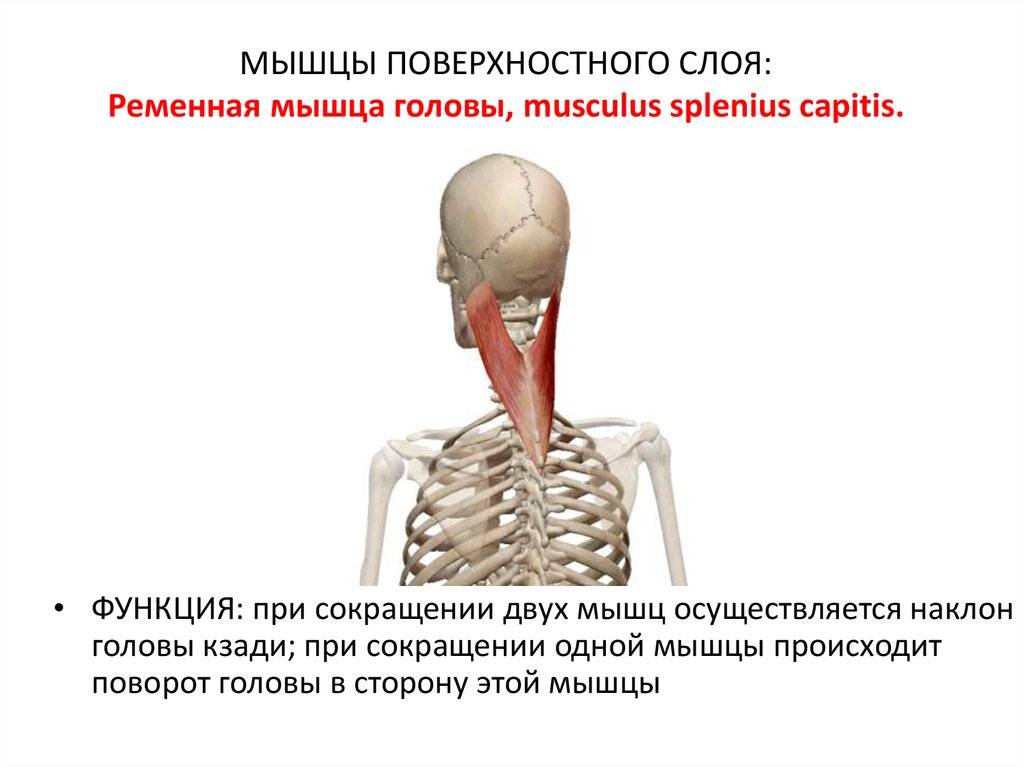
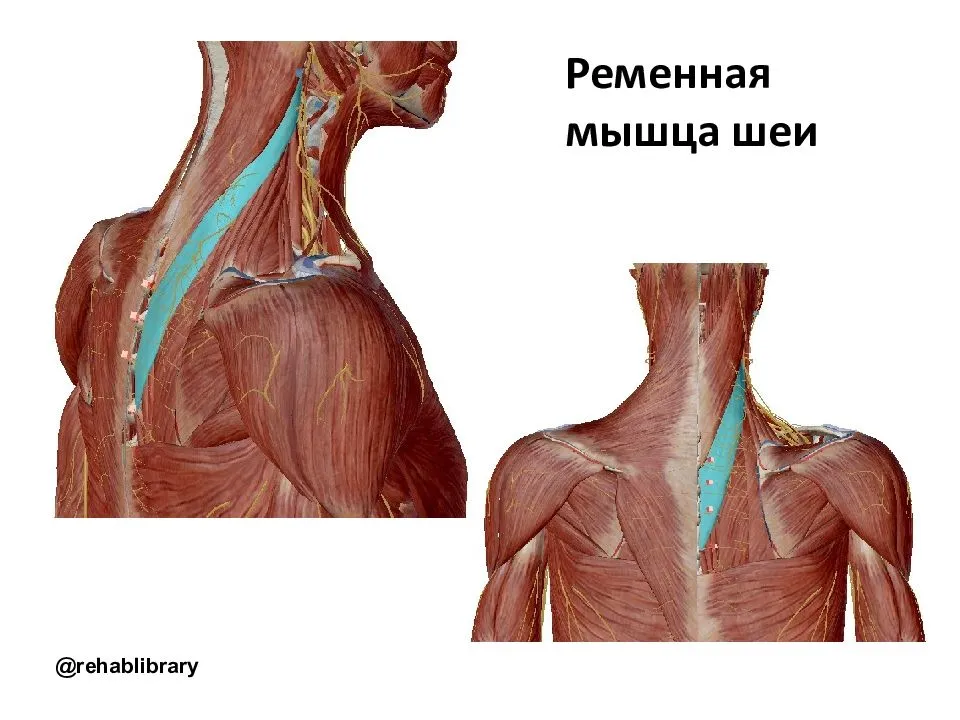
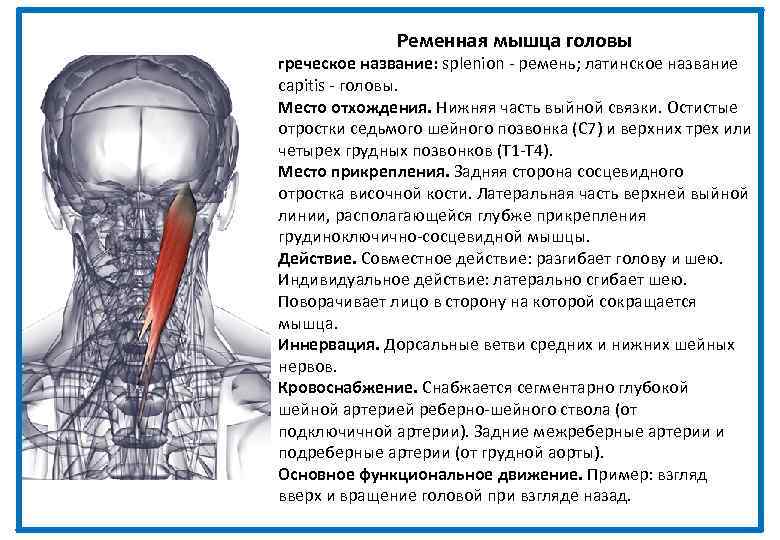
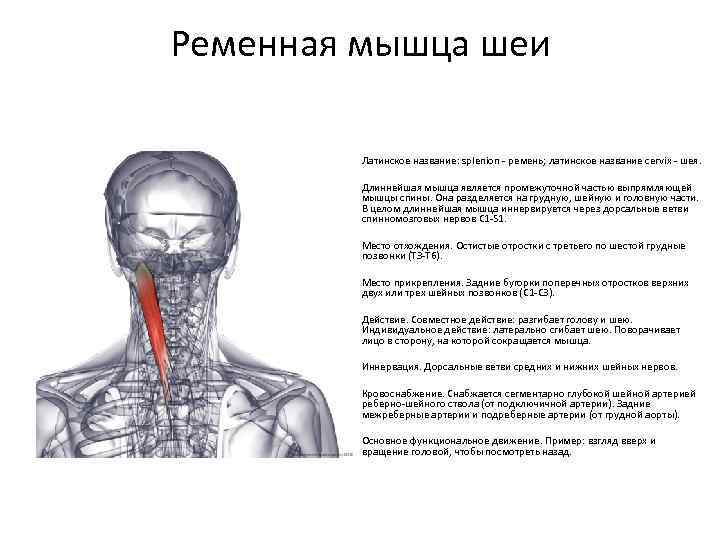
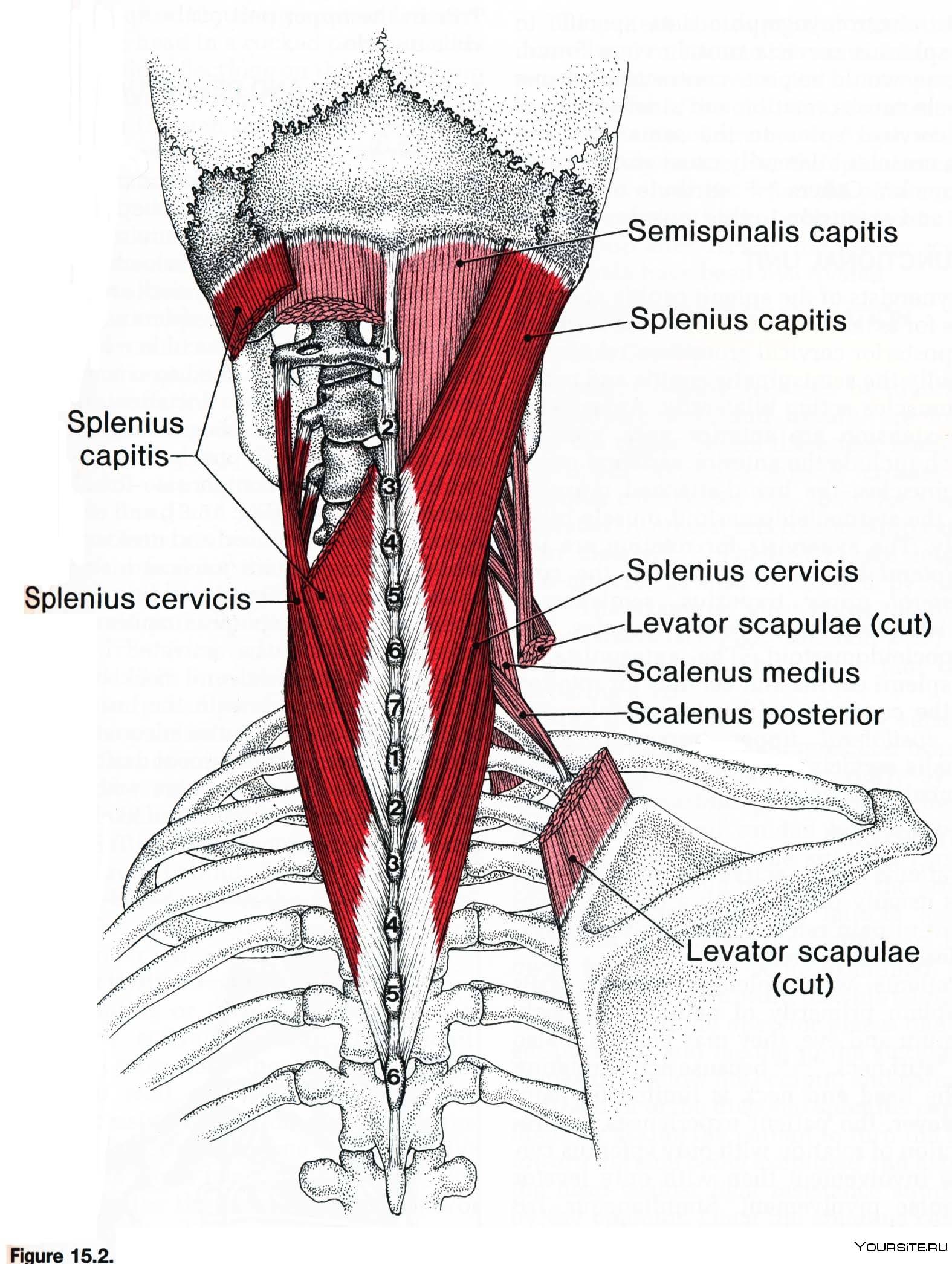
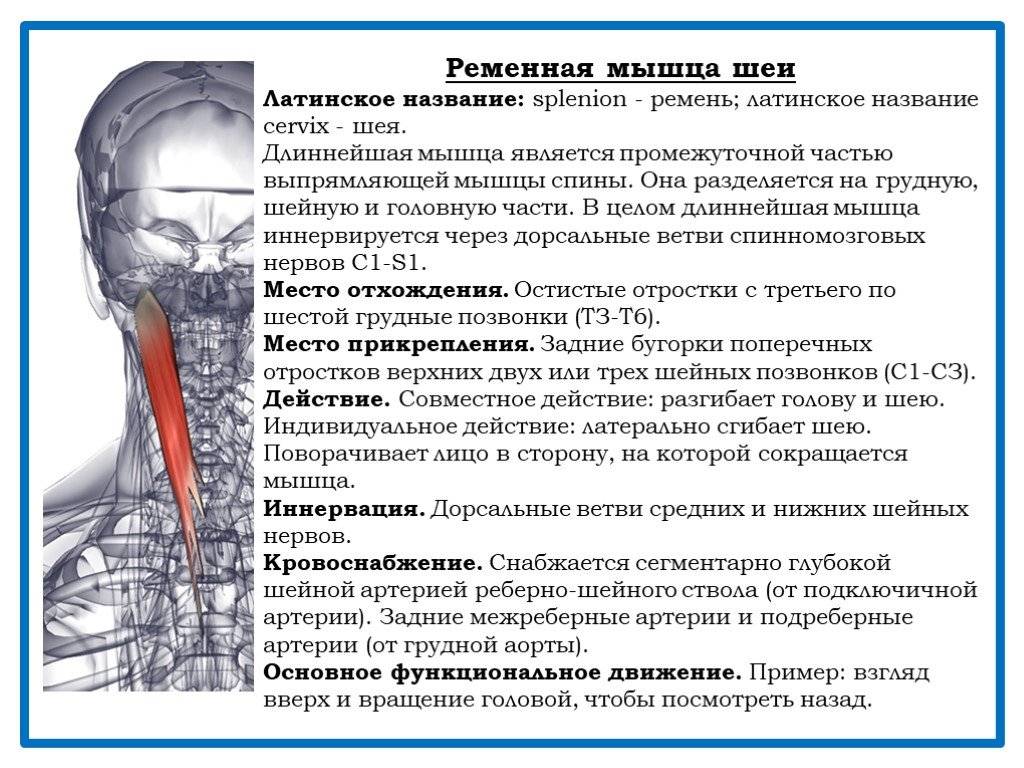
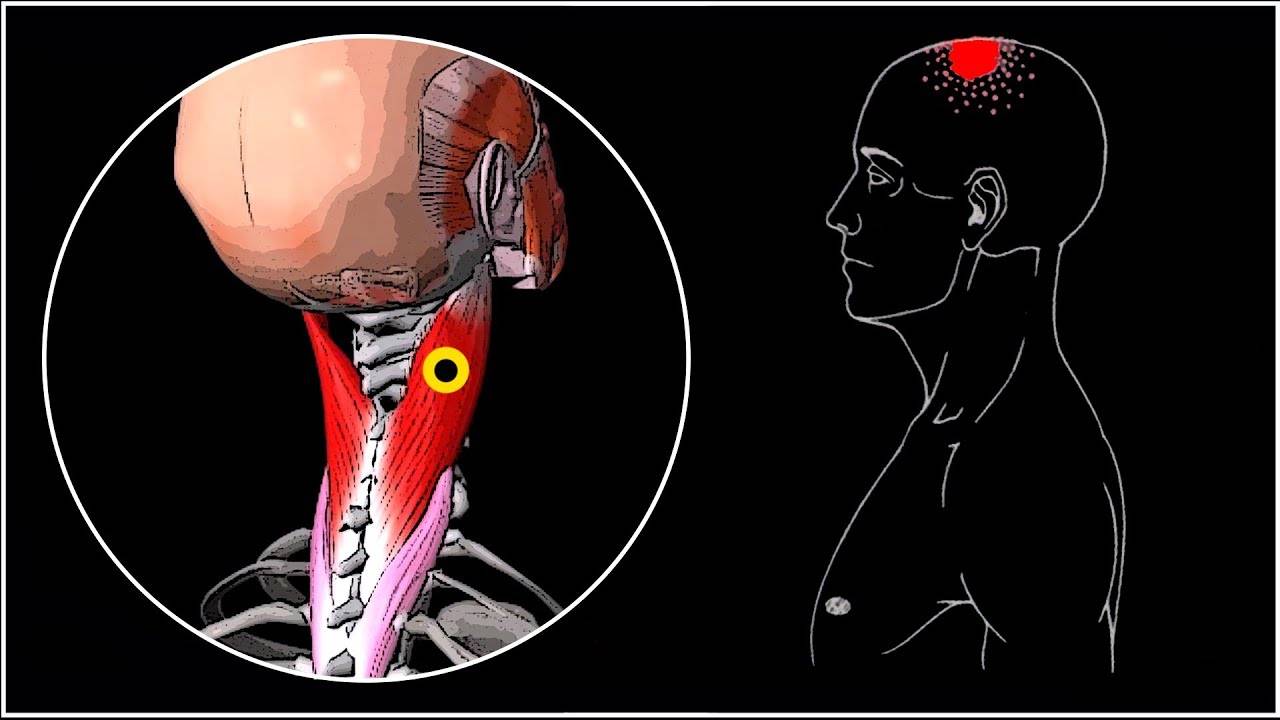
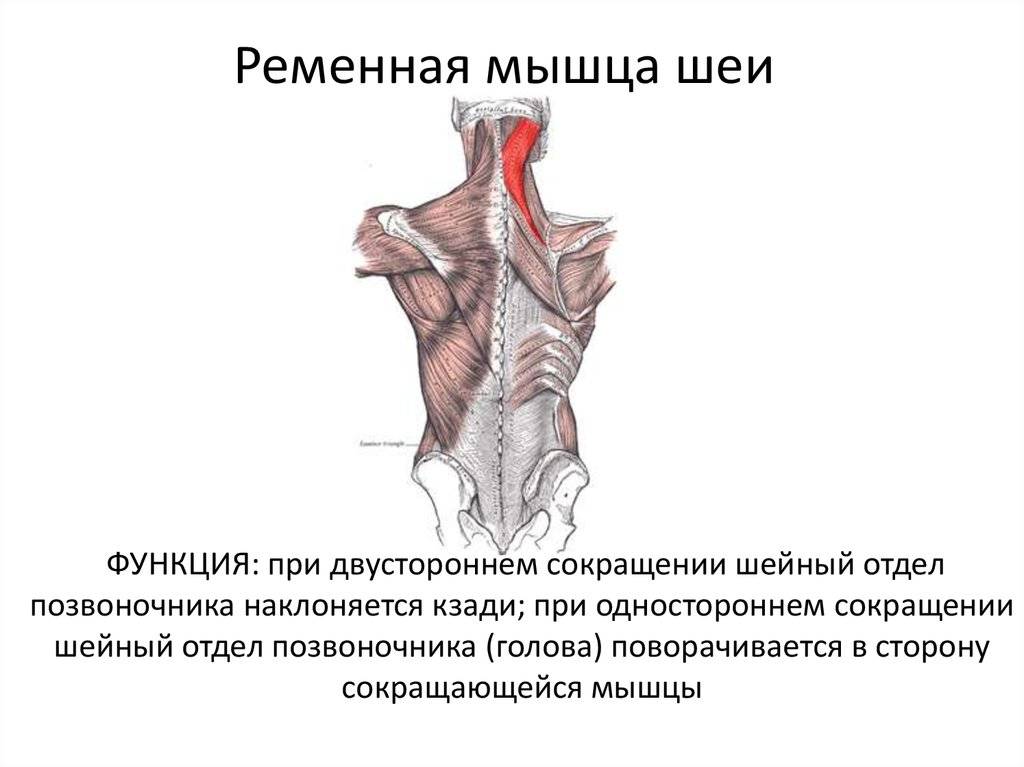
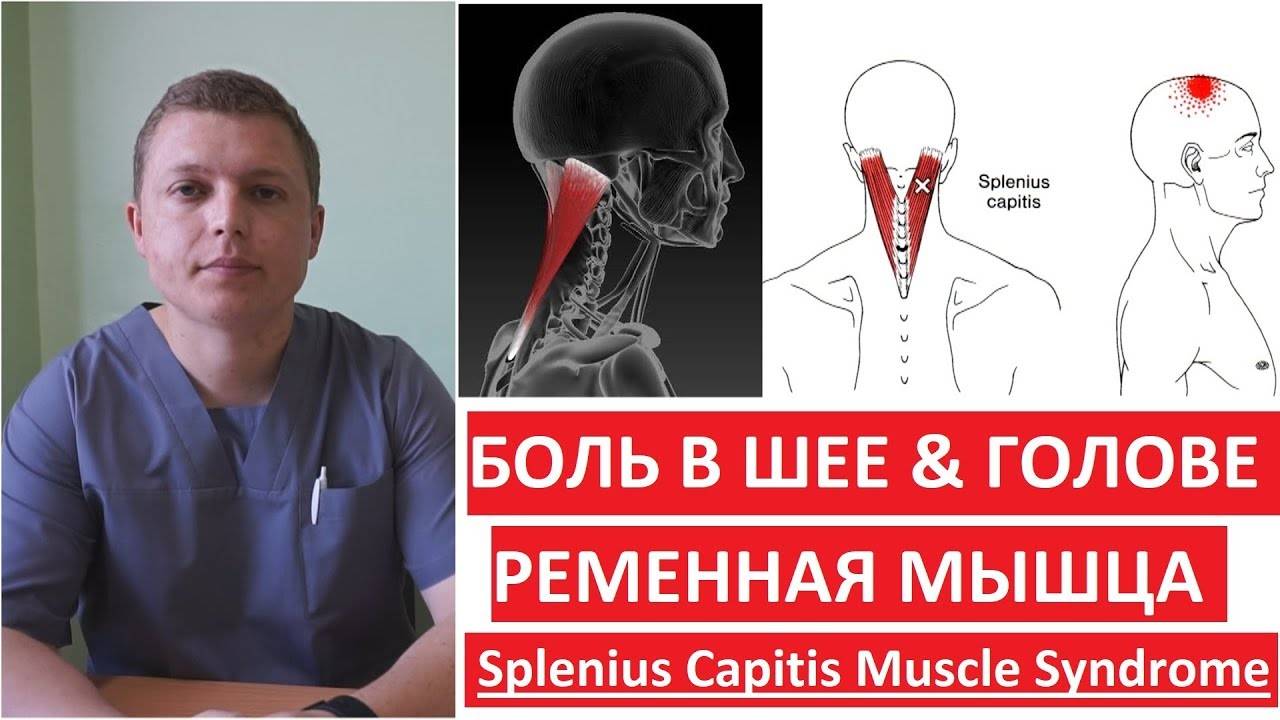
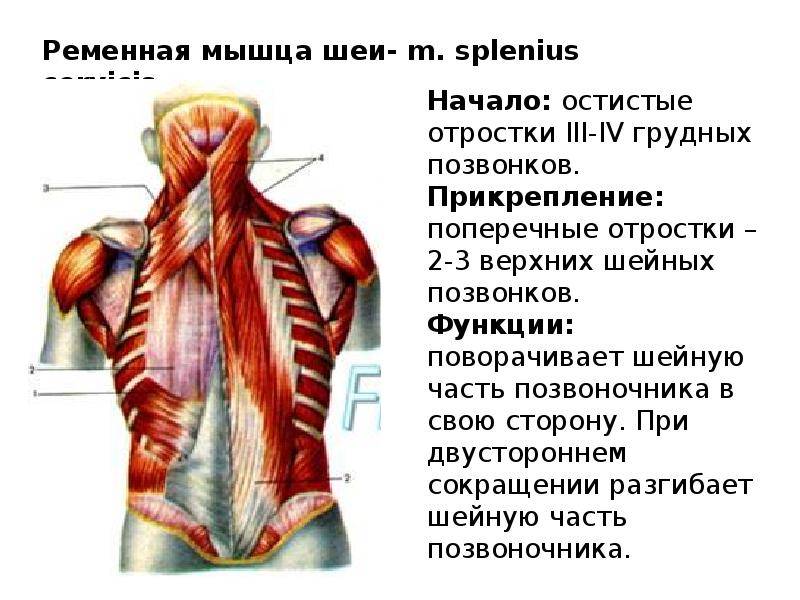
- Ременных мышц головы.
- Глубоких мышц шеи.
- Мышц шейного и плечевого отделов.
- Трапецевидной мышцы.
Механизмы возникновения и причины заболевания
В шейном отделе позвоночника много мышечных волокон. В связи с этим риск непроизвольного сокращения мышц становится выше. При длительном спазме мозгу не хватает кислорода, что приводит к сбою биохимических процессов и гипоксии.
Причины заболевания медицина пока не установила. Врачами выявлены факторы риска, провоцирующие развитие заболевания.
Причинами спазмов являются следующие факторы:
- Резкие движения телом, приводящие к сдавливанию кровеносных сосудов и защемлению нерва.
- В течение нескольких часов тело находится в одном положении, что приводит к статическому напряжению мышц.
- Состояния стресса и нервного потрясения, приводящие к повышению мышечного тонуса.
- Нехватка витаминов D и В12 и минералов: магния и кальция, натрия и калия.
- Заболевания опорно-двигательной системы.
- Миозит.
- Переохлаждение.
- Межпозвоночная грыжа в шейном отделе или протрузия.
- Повышенные физические нагрузки.
- Полученные травмы.
Как отличить от других недугов?
Боль в области шеи, не проходящая в течение трех дней, чувство онемения или покалывания, слабость – причины для обращения к специалистам, которые поставят точный диагноз. Отличить спазм мышц шеи от других заболеваний человек не сможет самостоятельно.
Узкого врача в данной области нет. Лечением занимаются следующие категории врачей:
- Терапевт.
- Невролог.
- Ортопед.
- Хирург.
- Флеболог.
- Ревматолог.
- Мануальный терапевт.
- Травматолог.
Для диагностики причины заболевания врачи назначают пациенту пройти следующие виды обследования:
- Лабораторные исследования:
- Общий анализ мочи.
- Общий анализ крови
- Биохимический анализ крови.
- Электромиограмма.
- Микроскопическое исследование – биопсия.
- Инструментальные методы:
- МРТ.
- КТ.
- УЗИ.
- Рентген.
После сбора анамнеза и изучения всех результатов обследования пациента специалист подтверждает заболевание.
Симптомы заболевания делятся на две группы:
- Основные или общие.
- Характерные (свойственны конкретному заболеванию).
Характерные симптомы при ШОХ
Остеохондроз – это дистрофическое изменение структуры хрящевых дисков позвонков и их костной основы.
Общие симптомы проявляются в виде следующих состояний пациента:
- Понижение слуха, заложенность в ушах, ощущение звона и шума.
- Головокружение. Выделяют два вида:
- Системное – ощущение кругового движения предметов или тела.
- Несистемное – признаки тошноты, оглушения, неуверенного состояния в вертикальном положении.
- Недостаток воздуха, одышка и удушье.
- Тошнота и рвота.
- Нарушение зрения.
- Боль в затылке и шеи, воротниковой зоне.
- Нестабильность артериального давления.
- Обморочные приступы.
- Чувство сухости и комка в горле, затруднение с глотанием, першения.
- Повышение температуры тела.
Симптомы так же зависят от стадии заболевания. В медицине существует 3 стадии заболевания.
На первой стадии начинаются дегенеративные процессы в хрящах позвоночных дисков и проявляются следующие симптомы:
- Дискомфорт в области шеи и рук, плечах.
- Головные боли.
- Затруднение движения шеей.
- Временные нарушения зрения.
- Онемение кожи в области шеи.
Вторая стадия – начало протрузии позвоночных дисков, сопровождающейся следующими симптомами:
- Появление выраженных болевых ощущений в области шеи и рук, плечах. Сопровождаются хрустом.
- Потеря чувствительности кожи в области шеи и рук.
- Частые затяжные головные боли.
- Нарушение зрения, ощущение визуализации черных маленьких кружков перед глазами.
- Появление ощущения звона и шума в ушах.
- Ощущение слабости в руках.
- Снижение четкости рефлексов сухожилий.
- Ощущение стреляющей боли.
- Появление ощущения комка в горле, затруднения с глотанием.
- Бессонница (нарушение сна).
На третьей стадии – появляется деформация позвоночника, смещение и вывихи позвонков из-за слабой фиксации, что приводит к образованию грыжи. Стадия сопровождается следующими симптомами:
- Сильные и острые боли в области шеи, воротниковой зоне. Появление болей в области сердца.
- Потеря чувствительности кожи головы в области затылка, в плечевой области, в руках.
- Образование грыжи в шейном отделе позвоночника.
- Парезы и параличи верхних конечностей.
Другие статьи по теме:
- Головная боль в висках
- Головная боль при беременности
- Головная боль и тошнота
- Головная боль в затылке
- Головная боль у женщин
- Головная боль при остеохондрозе шейного отдела
- Головная боль при энцефалопатии
- Головная боль при гипертонической болезни
- Головная боль у ребёнка
- Головная боль при ВСД
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Профилактические препараты
Для того чтобы снизить частоту и тяжесть приступов, особенно, если у пациента частые или хронические головные боли, которые не купируются с помощью обезболивающих препаратов, могут быть назначены и другие препараты.
Профилактические препараты могут включать в себя:
- Трициклические антидепрессанты. Трициклические антидепрессанты, включая амитриптилин и нортриптилин (Pamelor), являются наиболее часто используемыми лекарствами для того, чтобы предотвратить развитие головной боли напряжения. Побочные эффекты этих препаратов могут включать увеличение веса, сонливость и сухость во рту.
- Другие антидепрессанты. Существуют свидетельства эффективности использования таких антидепрессантов как венлафаксин (Effexor XR) и миртазапин (Remeron) у пациентов, у которых также нет депрессии.
- Противосудорожные и миорелаксанты. Другими препаратами, которые могут помешать развитию головной боли напряжения являются противосудорожные препараты, такие как топирамат (Топамакс) и миорелаксанты.
Корректировка образа жизни и домашние средства
Отдых, пакеты со льдом или длительный, горячий душ могут нередко уменьшить интенсивность головных болей.
Основные причины головных болей
Приступ мигренозной головной боли может начинаться с ауры. У вас ухудшается самочувствие, вы стали раздражительны, начинается ощущение легкой тошноты, очертания предметов не всегда четкие. Вы замечаете наличие триггеров.
Проявление головной боли от напряжения встречается довольно часто. Она может продлиться несколько дней или даже перейти в хроническую.
Ощущения по силе боли имеют свою классификацию. Больной переносит ее легче, чем приступ мигрени. После длительного сна и отдыха боль может пройти сама. В некоторых случаях не обойтись без помощи врача.
Современной медицине известны способы лечения головной боли с помощью точек. В нашем организме все процессы взаимосвязаны тем или иным образом. В китайской медицине хорошо известен и широко применяется направление лечения акупунктурой.
Лечение акупунктурой – это воздействие на определенные точки организма с целью снятия боли или в процессе лечения. Здесь применяется несколько способов – иглоукалывание, воздействие точечным массажем.
Для принятия решения о выборе любого из этих методов необходимо пройти обследование и проконсультироваться с неврологом. Выбранный способ лечения будет зависеть от множества причин. Возраст, пол, общее состояние здоровья будут учтены. Проведя, полный анализ состояния больного, определяется метод.
Голова может болеть по разным причинам. Чаще всего встречаются следующие:
- головная боль напряжения. Ее может вызвать банальное переутомление — физическое, умственное, эмоциональное. Характер боли — давящий, двусторонний;
- сосудистые спазмы. Обычно ими страдают те, кто болен вегето-сосудистой дистонией, остеохондрозом, мало двигается. Боль очень сильная, пульсирующая в висках, плохо поддается обезболиванию. Такие больные реагируют на перемену погоды; у женщин головные боли начинаются незадолго до месячных;
- мигрень, вызванная расстройством обмена серотонина. Характеризуется односторонними приступообразными болями, тошнотой, рвотой. Мигреням чаще подвержены женщины;
- головные боли как реакция на определенные добавки в продукты питания: тирамин, нитрат или глютамат натрия, кофеин.
Во всех этих случаях поможет акупунктурное воздействие: массаж ускоряет процессы торможения и возбуждения нервной системы, что способствует снятию спазмов, улучшению общего самочувствия.
Психогенные причины лицевого невроза
Бесспорно, нарушения в лицевых ощущениях довольно часто становятся следствием патологии внутренних органов и сосудов.
Но нередко к ним приводят психологические нарушения и патологические мысли, которые рождаются у нас в голове.
Лицевые парестезии могут иметь ситуативный характер и развиваться во время эпизодического нервного возбуждения: в результате ссоры, длительных и интенсивных криков. Подобные явления вызывают перенапряжение мышц, особенно щечных и расположенных вокруг рта. В результате мы ощущаем онемение лица и даже легкую болезненность.
Чувство страха заставляет нас дышать часто и поверхностно, или затаивать дыхание. Сбои дыхательного ритма также способны спровоцировать нетипичные для нас впечатления. Возникает чувство, которое характеризуют как «пробегание холодка». Причем оно больше концентрируется у корней волос. В таком случае говорят: «пробирает до мозга костей». Холодеет и лицо, появляется небольшое покалывание в его области.
Подобные явления беспокоят, когда нас захватывают сильные эмоции. Но людей, страдающих психическими расстройствами, они сопровождают систематически.
Особым видом невротических лицевых проявлений считается нервный тик. Его характеризуют как неконтролируемое и систематическое сокращение лицевых мышц.
Расстройство чаще сопровождает мужчин. И проявляется следующими симптомами:
1.Двигательные:
- частое моргание, подмигивание;
- постановка губ трубочкой;
- кивание головой;
- постоянное сплевывание или шмыганье носом;
- открытие или вздергивание угла рта;
- наморщивание носа.
2. Вокальные:
- вскрикивания;
- хрюканье;
- покашливание;
- повтор слов.
Выделяют и признаки – предшественники, которые сигнализируют о появлении тика. К ним относят зуд, жар лица и другие парестезии.
Естественно, данные признаки считаются патологическими, если они возникают в неуместной ситуации. Бывает так, что их ощущает только сам больной, а для окружающих они не видны.
Но часто подергивания и другие нервные симптомы становятся заметны другими людьми, а больному они доставляют массу дискомфорта.
Тики могут быть простыми, когда присутствует только один симптом, и сложными, которые сочетают в себе несколько проявлений.
Самой частой, главной причиной тиков становится психическое напряжение. Оно может быть вызвано сильным стрессорным фактором одномоментного действия. Возможно, вы чего-то сильно испугались, или расстались с любимым человеком. То есть, потрясение было для вас настолько сильным, что ваша нервная система не справилась «с управлением».
Или же, напротив, нарушения развиваются в результате длительного монотонного воздействия. Нередко симптомы появляются из-за недосыпания и переутомления.
Длительность их разнообразна. Ситуативный нервный тик исчезает через несколько часов или дней после устранения причины. В другом случае он сохраняется годами или преследует больного всю жизнь. В такой ситуации, помимо устранения провоцирующего фактора, требуется последующая психологическая работа с пациентом. Такая разновидность расстройства называется хронической.
Нервный тик может быть одним из признаков психических расстройств, таких как невроз, навязчивые мысли и фобии, депрессия.
К другой группе провоцирующих факторов относят:
- заболевания – инсульт, травмы головного мозга, действие инфекций или ядов;
- нейродегенеративные болезни – хорея Хантингтона. Характеризуется разрушением ткани головного мозга. Сопровождается нескоординированными, резкими движениями, а также неврологическими нарушениями лица. Из них первый признак – замедленные скачки глаз. Затем происходит мышечный спазм лица, который проявляется в гротескной мимике – гримасничанье. Нарушается речь, акты жевания и глотания;
- отягощенная наследственность;
- паразитарные инвазии;
- переутомление глаз вследствие их длительного напряжения;
- несбалансированное питание, когда в организм поступает мало магния, кальция, глицина. Эти элементы участвуют в нормальной проводимости нервных импульсов, отвечают за слаженную работу нервной системы.
Причины миозита
Миозиты могут быть обусловлены разными факторами. Часто точную этиологию установить не удается – в таких случаях говорят об идиопатическом миозите.
Все возможные причины миозитов условно можно разделить на две большие группы: эндогенные и экзогенные. К эндогенным относятся факторы и патологии, которые запускают воспалительный процесс внутри организма. В таких случаях миозит часто носит вторичный характер и выступает в роли симптома или осложнения других патологий. Ведущими эндогенными причинами воспаления скелетных мышц могут являться:
- Аутоиммунные нарушения. Воспаление поперечно-полосатых мышц довольно часто является результатом нарушений работы иммунной системы. Чаще всего миозиты возникают на фоне таких патологий как системная красная волчанка, ревматоидный артрит, склеродермия, болезнь Шегрена.
- Бактериальные и вирусные инфекции. Воспалительная реакция в мышцах, как и в других тканях и органах, может быть обусловлена патогенными бактериями, вирусами. В зависимости от типа инфекции патологический процесс может носить гнойный или негнойный характер. Первый чаще возникает на фоне ОРВИ и гриппа, при тифе, туберкулезе, сифилисе. Второй вариант миозитов встречается при стрептококковых и стафилококковых патологиях, например, абсцессах и флегмонах.
- Паразитарные заболевания. Простейшие могут паразитировать в скелетных мышцах, формируя в них цисты и кальцификаты. Подобные миозиты наблюдаются при трихинеллезе, токсоплазмозе и эхинококкозе.
- Отравления и интоксикации. Воспалительные реакции в скелетных мышцах могут быть одним из проявлений токсического воздействия тех или иных веществ, например, алкоголя, тяжелых наркотиков и некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов).
- Злокачественные новообразования. При активно развивающихся опухолях в организме, в особенности на поздних стадиях рака возникает паранеопластический синдром. Одним из его проявлений может быть миозит.
К экзогенным причинам миозитов относятся внешние воздействия, которые оказывают прямое негативное влияние на скелетные мышцы. К ним относятся:
- Травмы. При травматических повреждениях часто происходит разрыв мышечного волокна, что сопровождается воспалительной реакцией. При частых или тяжелых травмах воспаление может усугубляться и приводить к миозиту. В некоторых случаях процесс заживления нарушается, из-за чего вместо мышечной и соединительной ткани образуются костная — развивается оссифицирующий миозит.
- Перенапряжение мышц. Длительные, чрезмерные нагрузки также могут быть причиной воспаления скелетной мускулатуры. Это наблюдается у профессиональных спортсменов, музыкантов, строителей и людей, чья работа связана с постоянными физическими нагрузками, продолжительным пребыванием в неестественном положении.
- Переохлаждение. Воспалительный процесс также может спровоцировать переохлаждение, особенно сквозняки. Таким путем чаще всего возникают миозиты спины и шеи.
Важно!
Миозит после интенсивной тренировки
Мышечная боль после активных занятий спортом — это нормально. Она связана с накоплением в мышцах лактата. Неприятные ощущения проходят спустя 1-2 дня отдыха. Миозит при этом не развивается. Но если после активных тренировок появляются признаки миозита — это означает, что занятия проходят неправильно, с чрезмерно высокими нагрузками или травматизацией.
 После тренировки в спортзале мышцы могут болеть, но боль должна проходить чрез пару дней. Фото: ArturVerkhovetskiy / Depositphotos
После тренировки в спортзале мышцы могут болеть, но боль должна проходить чрез пару дней. Фото: ArturVerkhovetskiy / Depositphotos