Почему возникает метаболический синдром.
Инсулин выполняет много функций. Он связывается со специфическими рецепторами на мембранах, после этого глюкоза из межклеточного пространства начинает поступать в клетку. Гормон будто открывает дверь для главного источника энергии, глюкозы. Если специфические рецепторы перестают реагировать и связывать инсулин, то он остается в кровяном русле, как и молекулы глюкозы.
Метаболический синдром развивается из-за инсулинорезистентности (чувствительность клеточных рецепторов к гормону падает). Возникает такое явление из-за следующих причин:
1. Наследственная склонность. Некоторые люди имеют генетически заложенную резистентность клеток к инсулину. Соответствующий ген локализован в 19-той хромосоме. Его мутация вызывает следующие эффекты:
- в мембране клеток снижено число рецепторов, связывающих инсулин
- рецепторы оказываются нечувствительными к гормону
- в иммунной системе продуцируются антитела, блокирующие инсулиновые рецепторы
- в поджелудочной железе идет выработка аномального инсулина.
Согласно одной из теорий, снижение восприимчивости к инсулину – это результат эволюции. В такой ситуации человек скорее переживет голод. Но в современных условиях, когда питание скорее чрезмерное, чем недостаточное, защитный механизм провоцирует ожирение и развитие метаболического синдрома.
2. Преобладание в рационе еды с большим содержанием жира и углеводов – это наиболее существенный фактор возникновения метаболического синдрома. Насыщенные жирные кислоты, которые попадают в организм вместе с животными жирами, провоцируют ожирение. Они вызывают в мембранах клеток изменения, которые повышают резистентность их рецепторов к инсулину. При обильном потреблении еды в организм попадает много глюкозы и насыщенных жирных кислот. Избыток жиров уходит в депо – подкожную клетчатку, сальники, висцеральные оболочки и т.д. Чувствительность к инсулину еще больше снижается.
3. Гиподинамия. Если человек мало двигается, обменные процессы в его организме замедляются, жиры начинают расщепляться медленнее. Жирные кислоты накапливаются и блокируют транспортировку глюкозы внутрь клеток, снижают чувствительность мембранных рецепторов к молекулам инсулина.
4. Продолжительная артериальная гипертензия без надлежащей терапии. При этой патологии ухудшается кровоток в периферических органах, что также снижает чувствительность клеток к влиянию инсулина.
5. Увлечение низкокалорийными диетами. При содержании в суточном рационе меньше 300 ккал, наступают необратимые изменения. В стрессовой ситуации происходит экономия энергии, организм начинает накапливать жиры.
6. Стрессы. При долгом психоэмоциональном перенапряжении в организме нарушается нервная регуляция обменных процессов. Страдают процессы синтеза гормонов, включая инсулин, и способность клеточных структур на них реагировать.
7. Препараты, выступающие антагонистами инсулина:
- глюкагон
- гормоны из группы кортикостероидов
- противозачаточные средства
- гормоны щитовидной железы.
Эти медикаменты уменьшают усвоение и поглощение глюкозы, чувствительность к инсулину при их приеме падает.
8. Превышение доз инсулина при терапии первого типа сахарного диабета. Неверно подобранные дозы ведут к накоплению инсулина в крови, возникает привыкание к нему рецепторов. Резистентность к гормону возникает, как защитная реакция на его переизбыток.
9. Гормональные сбои. Сама жировая ткань имеет гормональную активность. Она выделяет вещества, которые вызывают резистентность клеток к инсулину. Чем выше степень ожирения, тем больше в крови таких гормонов, и ниже чувствительность рецепторов. Если у женщин высокое количество мужских гормонов (тестостерона) и снижается количество эстрогена, возникает андрогинное ожирение. Оно сопровождается сосудистыми нарушениями, гипертонией. Падение количества гормонов щитовидки при гипотиреозе также ведет к повышению липидов и развитию инсулинорезистентности.
10. Изменения, связанные с возрастом у мужчин. Уменьшение тестостерона ведет к ожирению, гипертонии, развитию резистентности клеток к гормону инсулину.
11. Апноэ или временная остановка дыхания во сне. Такое состояние вызывает недостаток кислорода в головном мозге и повышение синтеза соматотропного гормона, который способствует развитию инсулинорезистентности.
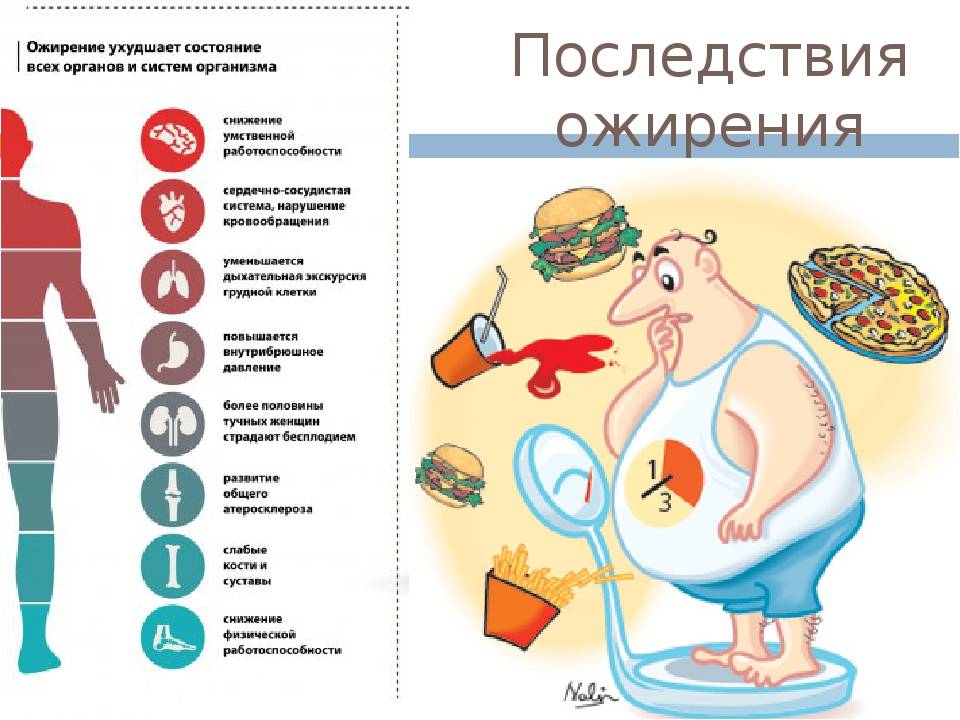
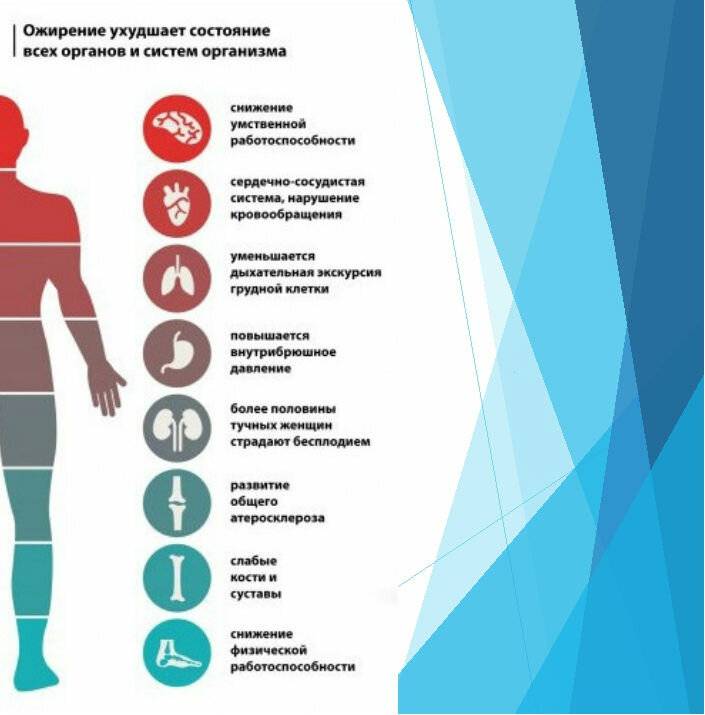
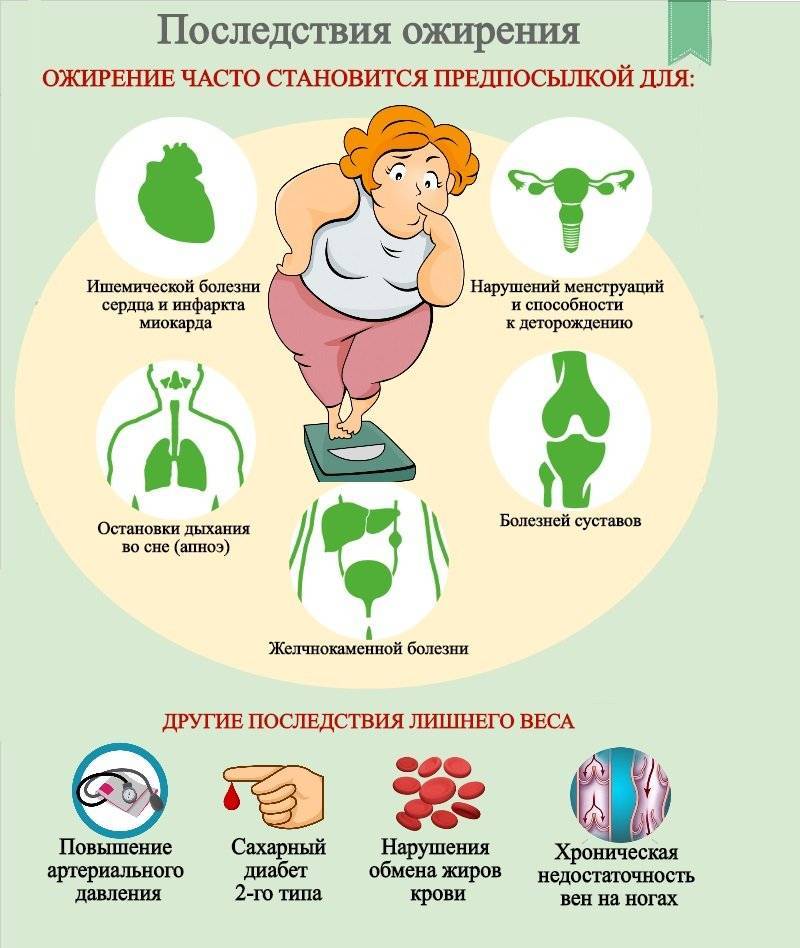
Осложнения ожирения
Помимо отклонений в психологической сфере, к которым приводит ожирение, люди с избыточным весом могут страдать от следующих заболеваний:
- сахарный диабет;
- инсульт;
- сердечная недостаточность;
- цирроз печени;
- желчнокаменная болезнь;
- синдром сонных апноэ;
- артрит;
- артроз;
- синдром поликистозных яичников;
- понижение либидо;
- нарушение менструации.
Это далеко не весь перечень осложнений, которые провоцирует ожирение. Ожирение является причиной онкологических заболеваний: рака груди, матки и яичников у женщин, рака простаты у мужчин. Кроме этого, ожирение увеличивает риск внезапной смерти.
По статистике, смертность среди людей с ожирением в возрасте 15-70 лет в три раза больше, чем среди людей с нормальным весом.
Отличие гипоталамического ожирения
Гипоталамическое ожирение характеризуется быстрым увеличением массы тела с характерным отложением жиров преимущественно в области живота, бедер и ягодиц. Среди других проявлений данного типа ожирения:
- повышенный аппетит (преимущественно в вечернее время суток);
- жажда и чувство голода по ночам;
- стрии белого цвета (растяжки на коже);
- сухость кожи.
Женщинам присуще развитие гирсутизма и бесплодия с характерным нарушением менструации. Дополнительным симптомом мужчин будет нарушенная потенция. Кроме того, могут возникать такие неврологические дисфункции, как головная боль, бессонница, гипертония, потливость и другие нарушения вегетативного характера.
Недостаток веса: симптомы
Современные ученые выделяют несколько типов недостатка веса (особенно при определении этого заболевания у детей). Так, дефицит массы тела 1 степени, рассчитанный в процентах, предполагает отклонение от нормы на 10-15%, второй — на 15-30%, третьей — более чем на 30%.
У взрослых недостаток веса констатируется, когда индекс массы тела (ИМТ) снижается менее 18,5 кг/м2.
Симптомы недостатка веса чаще всего бывают визуальными: наблюдается выраженная потеря жировой прослойки на груди, животе, конечностях, а также на лице (на поздних стадиях болезни). У пациентов может наблюдаться слабость, в том числе мышечная, быстрая утомляемость, раздражительность, склонность к депрессиям.
Так как дефицит массы тела может свидетельствовать о серьезных проблемах в организме, – и не только психологического характера, – при появлении первых признаков этого заболевания первое, что надо делать, — записаться на прием к специалистам – эндокринологу, гастроэнтерологу и диетологу.
Первичный прием
Первичный прием у специалиста предполагает сбор анамнеза (информации о пищевых привычках пациента, его образе жизни, распорядке дня, сопутствующих заболеваниях), а также осмотр пациента с проведением взвешивания и других измерений. Предварительно диагноз недостаток массы тела у женщин и у мужчин ставится на основе показателя индекса массы тела (ИМТ), который рассчитывается по формуле вес (кг) / рост (м2). Нормальным считается показатель в границах от 18,5 до 25 кг/м2.
Чаще всего на первичном приеме назначают дополнительные анализы, позволяющие установится скрытые причины потери веса (особенно, если не наблюдается психологических и других внешних причин болезни):
- биохимический и гормональный анализы крови: позволяет установить наличие нарушений углеводного обмена, проблем со щитовидной железой и надпочечниками;
- анализ мочи: исследование уровня белка (протеинурии), глюкозы, кетоновых тел позволяет выявить сахарный диабет;
- анализ кала: проводится, если есть подозрения на болезни желудочно-кишечного тракта. В этом же случае может быть рекомендовано полноценное обследование у гастроэнтеролога.
Дальнейшая схема лечения
В случае если проведенное обследование и анализы подтвердят дефицит массы тела (в соответствующих процентах), специалистом будет назначено лечение, направленное на устранение симптомов и причин заболевания.
Чаще всего в основе лечения этого заболевания лежит правильное питание, которое предполагает:
- увеличение калорийности потребляемых продуктов: введение в рацион большего количества жирного мяса, мясных бульонов, кисломолочных продуктов (сметаны, сливок, молока), хлебобулочных изделий и продуктов с большим количеством углеводов;
- соблюдение баланса: увеличение калорийности пищи не исключает из рациона овощи и фрукты как основной источник витаминов;
- возможное сокращение объема порций при увеличении количества приемов пищи (до 4-5 раз в день). При этом процесс приема пищи должен проходить в спокойной обстановке (исключаются быстрые перекусы).
В некоторых случаях, особенно при дефиците веса у женщин, вызванном психологическими факторами, изменение рациона питания может проходить под наблюдением психолога, который помогает пациентам справиться с фобиями, связанными с едой.
Помимо диеты восполнение недостатка веса предполагает физическую активность, которая имеет целью вернуть утраченную мышечную массу, а также достаточный сон и отдых.
В некоторых случаях лечение указанного заболевания также предполагает прием препаратов, чаще всего при обнаружении гормонального дисбаланса. При этом прием гормональных препаратов необходимо осуществлять только под наблюдением врача.
При соблюдении рекомендаций врача по питанию и физической активности пациентам удается компенсировать недостаток веса и избежать серьезных осложнений. Сроки лечения во многом зависят от стадии болезни, а также от сопутствующих проблем, в том числе психологических.
Профилактика указанного заболевания предполагает:
- достаточное, регулярное, сбалансированное питание, особенно во время беременности;
- умеренные физические нагрузки;
- сокращение стрессовых ситуаций, отказ от вредных привычек;
- профилактическая проверка уровня гормонов, а также профилактические осмотры на предмет заболеваний желудочно-кишечного тракта и эндокринной системы;
- при обнаружении недостаточного веса необходимо обратиться к специалисту и пройти обследование.
Абдоминальное ожирение
Абдоминальное ожирение чаще встречается у мужчин, и в основном в высокоразвитых странах. У европейцев патология диагностируется, когда окружность талии превышает:
- 94 см у мужчин;
- 80 см у женщин.
Чтобы диагностировать абдоминальное ожирение, можно также использовать соотношение талия-бедро , т.е. коэффициент окружности талии и бедер. Указывает на абдоминальное ожирение результат:
- >0,9 у мужчин;
- >0,7 у женщин.
Висцеральная жировая ткань более метаболически активна, чем подкожная. Адипокины, выделяемые таким жиром, в значительной степени ответственны за усиление резистентности к инсулину. Тип абдоминального ожирения коррелирует с сосудистыми факторами риска: гипертония, инсулинорезистентность и нарушение метаболизма глюкозы.
Что такое ожирение
Жировая ткань выполняет множество функций в организме, начиная от тепловой и механической защиты органов до модуляции воспалительных процессов в ауто-, пара- и эндокринных механизмах. Тем не менее, ее главная задача – хранение энергии. Когда в организм поступает чрезмерное количество энергии, объем жира увеличивается, что приводит к избыточному весу и ожирению.
Ожирение – симптом различной этиологии. Его непосредственная причина – чрезмерное количество триглицеридов, отложенных в жировой ткани.
Заболеваемость ожирением растет очень быстро и проблема доминирует в медицине XXI века. Поэтому в 2006 г. в Стамбуле была подписана Европейская хартия по борьбе с ожирением, которая вместе с Европейской стратегией по вопросам питания, избыточного веса и ожирения, связанным со здоровьем, подготовленная Комиссией Европейского сообщества, требует от правительств принятия мер по сокращению распространенности ожирения.
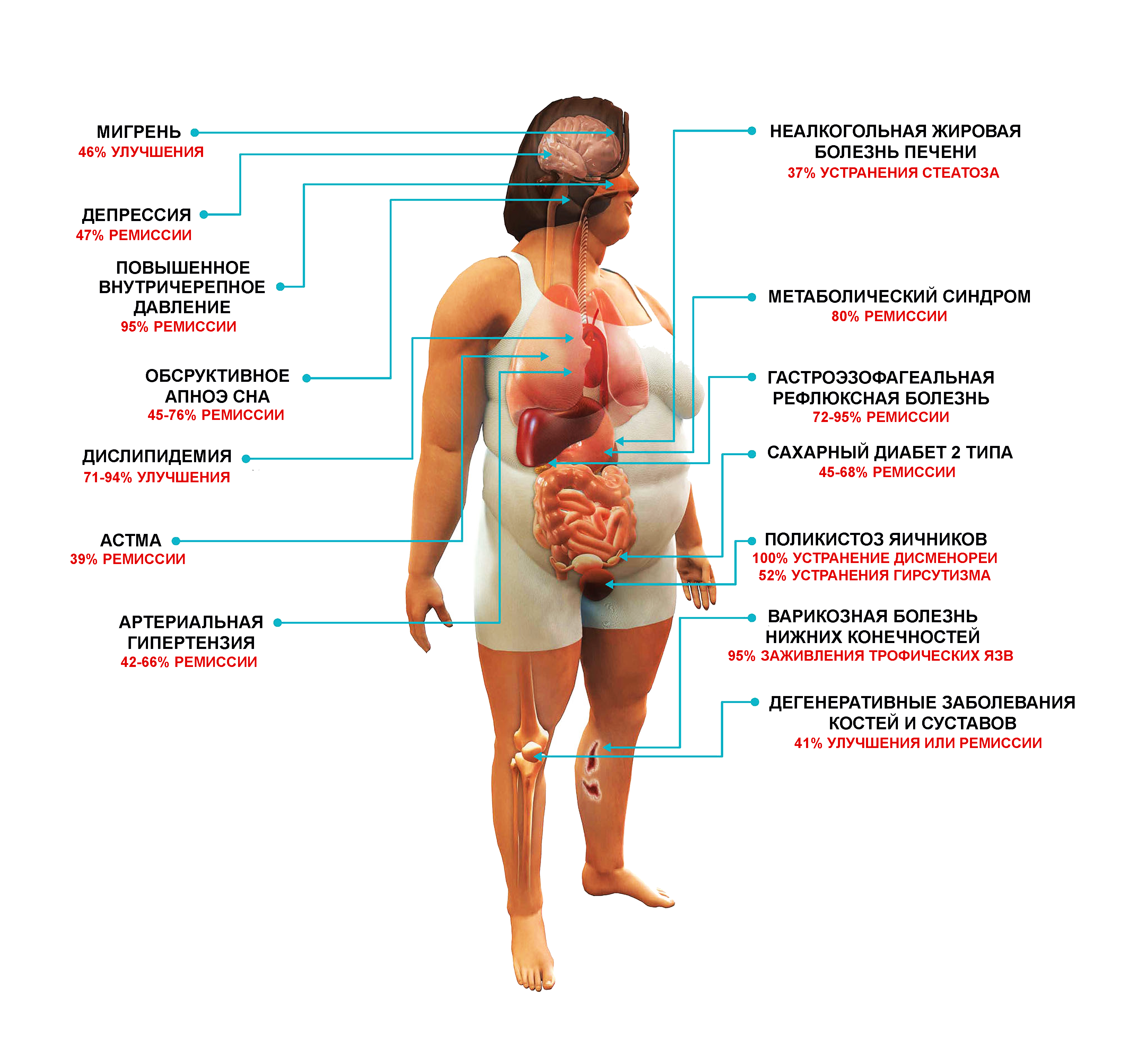
Чем же опасно ожирение?
Помимо вышеперечисленных осложнений, которые являются фатальными, как уже написано выше, избыточный вес и ожирение серьезно влияют на качество жизни мужчины Первый, и очень важный аспект — снижение полового влечения и эректильная дисфункция. Ночное апно — внезапные остановки дыхания во время сна, которые приводят к плохому и некачественному сну, храпу и, как результат, постоянно хроническое недосыпание и усталость. Недосыпание, в свою очередь, приводит к росту аппетита, формируя таким образом порочный круг.
Не стоит забывать о практически всегда сопутствующей ожирению патологии желудочно-кишечного тракта — гастро-эзофагеальный рефлюкс, синдром раздраженной кишки, а также довольно тяжелой депрессии.
Жировые отложения по андроидному (мужскому) типу
По данным ВОЗ, ожирение представляет собой серьезную эндемическую угрозу для здоровья населения во всем мире. Ожирение называется андроидным (абдоминальным), когда жир накапливается в верхней части тела и в области живота. Это явление особенно характерно для тучных мужчин. Это также иногда встречается у женщин в постменопаузе, у которых падает уровень эстрогена. Остановимся подробнее на этом типе ожирения.
Абдоминальное ожирение приводит к увеличению живота. Как его диагностировать?
Индекс массы тела — это показатель, используемый для диагностики ожирения. Измеряется путем деления веса в килограммах на рост в квадратных метрах. Считается, что человек страдает ожирением, если его ИМТ превышает 30.
Чтобы выявить абдоминальное ожирение, после расчета ИМТ следует измерить окружность талии. По данным Международной диабетической федерации, окружность талии не должна превышать 94 см у мужчин и 80 см у женщин.
Дифференциальный коэффициент между андроидным ожирением и гиноидным ожирением также может быть сделан путем измерения соотношения между окружностью талии и окружностью бедер. Когда полученный индекс больше 1,0 для мужчины и 0,85 для женщины, это случай андроидного ожирения.
Причины андроидного ожирения
На распределение жира могут влиять пол и возраст человека с нарушением обмена веществ. Выраженное ожирение в области живота может иметь несколько причин. Основные факторы:
Наследственность (25% риск заболеть ожирением, если им страдает один из родителей и 80%, если страдают оба);
Чрезмерное потребление пищи и недостаток физической активности;
Прием некоторых кортикостероидных препаратов или нейролептиков;
Некоторые генетические заболевания;
Вредные привычки;
Неврологические причины;
Гормональные нарушения;
Метаболическое замедление (например, трудности со сжиганием жира после отказа от курения);
Метаболические нарушения (повышение уровня инсулина в крови);
Психологические проблемы.
Избыток брюшного жира может быть опасен для здоровья и сопровождается следующими признаками:
Общая усталость;
Сбивчивое дыхание;
Проблемы с суставами, такие как остеоартрит;
Диабет 2 типа;
Повышенное артериальное давление;
Ишемическая болезнь сердца и сердечно-сосудистые проблемы.
Непропорциональное увеличение веса — ненормальная ситуация, к которой нельзя относиться легкомысленно. При обнаружении избыточного веса рекомендуется как можно скорее обратиться к врачу.
Почему образуется лишняя жировая ткань
Главное, что влияет на количество несущественного жира в организме, — это слишком калорийная диета. Даже если пища, которую вы едите, полезна для здоровья, но вы потребляете слишком много калорий, ваше тело откладывает их в виде жира. Недостаток активности также может быть причиной набора ненужных отложений.
Выделим основные факторы образования излишних жировых отложений:
Избыток жирных кислот и сахара.
При избытке жирные кислоты, образующиеся в результате переваривания липидов, сохраняются внутри специализированных клеток (адипоцитов) в виде веществ, называемых триглицеридами. Все эти клетки образуют жировую ткань, особенно присутствующую под кожей и вокруг органов пищеварения.
Избыточное потребление сахара также способствует накоплению жира в жировой ткани.
Избыток алкоголя.
Избыточный вес и ожирение также вызваны чрезмерным употреблением алкоголя. Чрезмерное употребление алкогольных напитков приводит к накоплению триглицеридов в печени, а также к многочисленным токсическим эффектам. Кроме того, алкоголь , сжигаемый непосредственно для получения энергии, снижает использование сахаров и жирных кислот клетками и, таким образом, способствует накоплению жиров в жировой ткани. По этой причине люди, следящие за потреблением жиров, должны учитывать алкогольные напитки в своих расчетах.
Лечение ожирения у детей
Очень часто родители не замечают ожирение у своих детей, поэтому важно прислушиваться к мнению педиатра, который регулярно осматривает и взвешивает вашего ребенка. Лечение ожирения у детей происходит по тем же принципам, что и лечение взрослых — ограничение потребляемых калорий и регулярные занятия спортом
Количество калорий, которые ребёнок должен потреблять в день, зависит от его возраста и роста. Проконсультируйтесь по этому поводу с врачом.
В идеале ребёнок должен уделять не менее часа в день физической активности средней интенсивности, например, игре в футбол или волейбол. Пассивные занятия, например, просмотр телевизора или компьютерные игры, должны занимать не более двух часов в день (14 часов в неделю).
Орлистат при детском ожирении назначается крайне редко — например при высокой степени ожирения или развитии болезней, связанных с лишним весом. В мировой медицинской практике существуют случаи, когда для лечения ожирения у детей проводились бариатрические операции для снижения веса, однако в большинстве стран (в том числе и в России) такие вмешательства запрещены до достижения 18 лет.
Ожирение и лишний вес — симптомы синдрома поликистозных яичников
В отличие от вышеупомянутых заболеваний, которые также могут встречаться у мужчин, типичной женской патологией, приводящей к развитию избыточного веса и ожирения, является синдром поликистозных яичников. Это заболевание связано с чрезмерной выработкой андрогенов, то есть мужских половых гормонов, которые должны выделяться физиологически у женщин в небольших количествах.
Поэтому у большинства пациенток наблюдаются нарушения менструального цикла в виде значительно продолжительных циклов или даже аменореи. С другой стороны, менструация происходит гораздо реже, и без овуляции во время циклов. Пациентки имеют кожные симптомы, связанные с гиперандрогенизмом — мужские волосы на лице, груди, прыщи и андрогенную алопецию. Кроме того, около половины случаев связаны с избыточным весом или ожирением.
Нарушения менструального цикла
Эндокринологи могут бороться только с симптомами СПКЯ, такими как менструальные нарушения или изменения кожи. Затем рекомендуется снизить массу тела, а также фармакологическое лечение двухкомпонентными противозачаточными таблетками или препаратами, снижающими выработку или ингибирование андрогенов. Полностью избавиться от поликистоза нельзя.
Давайте вместе разберемся, что же такое избыточный вес, ожирение, чем это грозит и как с этим бороться?
Сегодня в мире говорят о пандемии ожирения. Особенно выделяются Кувейт, Саудовская Аравия, США, и как ни странно, Великобритания (где ожирение у мужчин старше 35 лет — 30%).
К счастью, Россия пока находится в так называемой «зеленой» зоне, то есть пока общее количество людей с ожирением не достигло 26%. Однако, учитывая темпы роста и распространения ожирения среди детей, в скором будущем мы рискуем «догнать и обогнать» цивилизованные страны в этой печальной статистике.
Если рассматривать Россию, то самые «толстые» регионы — это Алтайский край, Нижегордская и Московская область. «Сторойные» — Кабрадино-Балкария, Приморский край, Красноярский край, Оренбургская область и Удмутия.
Причина роста ожирения вполне понятна — низкая физическая активность в сочетании все возрастающей калорийностью рациона, в основном за счет «быстрых» углеводов и фастфуда. Как правило, люди, занятые в интеллектуальной сфере, достаточно хорошо представляют себе, что такое здоровое питание и стараются его придерживаться. А вот с физической активностью, как правило, плохо — довольно часто у активно работающих людей имеет место банальная нехватка времени. У людей с низким доходом часто выбора немного, пищевая корзина включает не то, что полезно, а то, на что хватает, а это, как правило, углеводы, насыщенные жиры и фастфуд. Таким образом, то что ожирение — все чаще болезнь «бедных людей», находит свое подтверждение.
Симптомы ожирения
- Главный симптом ожирения — избыточная масса тела. Избыточное отложение жиров явно заметно на животе, туловище, боках, спине, бедрах, затылке, в области таза. Вторым характерным симптомом ожирения является недоразвитость мышечной массы.
- Изменение внешнего вида человека: появление второго и даже третьего подбородка, развитие псевдогинекомастии, появление «передника» (жировых складок на животе) и «галифе» на бедрах — типично для диагноза «ожирение». Кроме того, при ожирении часто обнаруживается еще, и грыжа пупочного или пахового типов.
Люди с ожирением I или II степени могут особо не жаловаться на неполадки со здоровьем.
В случае ожирения III или IV степени у человека отмечается:
- сонливость;
- потливость;
- слабость;
- нервозность;
- раздражительность;
- частая одышка при минимальной физической работе;
- тошнота;
- запоры;
- боли в позвоночнике и проблемы в суставах.
- Кроме того, пациенты с ожирением III или IV степени часто страдают от заболеваний сердечно-сосудистой системы, имеют проблемы с пищеварительной и дыхательной системами. Наличие гипертонии, тахикардии и присутствие глухих сердечных тонов — характерные сопроводители ожирения.
- Ожирение вызывает высокое стояние диафрагмы, что обусловливает дыхательную недостаточность и синдром легочного сердца. Кроме того, не исключено возникновение жировой инфильтрации паренхимы печени, а также возникновение панкреатита или хронического холецистита.
- Болезненные ощущения в позвоночнике, симптоматика артроза коленных или голеностопных суставов — явные проявления ожирения. Женщины с ожирением имеют проблему с менструальным циклом, которая впоследствии может привести к началу аменореи.
- Такой симптом, как потоотделение, приводит к развитию ряда кожных заболеваний, среди которых фурункулез, экзема и пиодермия. Возникновение акне, стрия в области бедер, живота и плечах, а также гиперпигментации на шее, локтях и в участках повышенного трения — все это может быть дополнительными симптомами ожирения.
Ожирение разных видов и степеней имеет похожую симптоматику. Что касается различий, то они присущи характеру распределения жира по телу, а также факту наличия (или напротив, отсутствия) нарушений эндокринной и нервной системы.
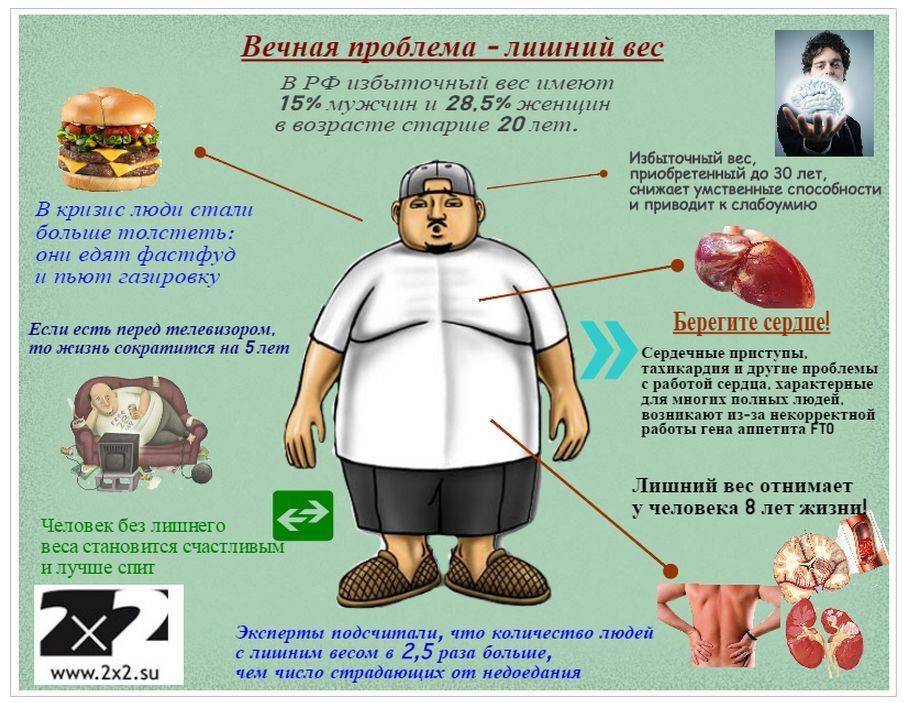
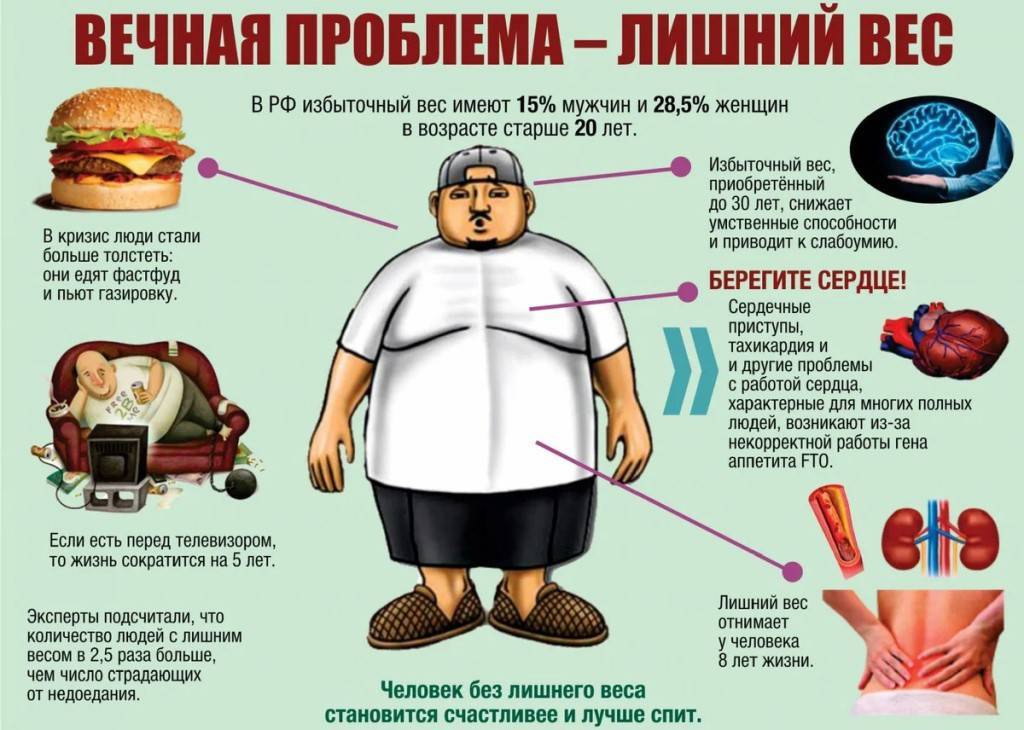
Причины избыточного веса
Ожирение относится к мультифакторным заболеваниям, поэтому оно может возникнуть по совершенно разным причинам:
Переедание или нарушение баланса между потребляемыми калориями и расходуемыми. Подробнее о переедании и его рисках мы рассказывали в этой статье: https://antiage-expert.com/ru/blog/kak-borotsya-s-pereedaniem/. В результате необоснованно высокой калорийности рациона, преобладания простых углеводов и насыщенных жиров происходит дисбаланс между количеством потребляемых и расходуемых калорий.
Высокоуглеводная или любая другая бессистемная диета. Жесткие ограничения в пищевом поведении очень часто приводят к срыву , набору лишних килограммов и хождению по замкнутому кругу “ограничение – срыв”.
Сидячий образ жизни – гиподинамия. Ограниченная физическая активность предполагает очень маленький расход энергии. Это приводит к ослаблению тонуса сосудов, снижению активности мышц, ухудшению лимфы и тока крови. Малоподвижный образ жизни играет огромную роль не только в развитии ожирения, но и в возникновении сердечно-сосудистых заболеваний, так как снижается интенсивность метаболических процессов, увеличивается уровень холестерина, формирование атеросклероза.
Стресс. Эволюция на подсознательном уровне заложила в мозге человека следующее равенство: “Еда = безопасность”. Заедание негативных чувств блокирует чувство насыщения, вследствие чего человек начинает поглощать пищу бесконтрольно.
Эндокринный фактор. Срабатывает в 5% от общего количества случаев ожирения. Причиной избыточного веса эндокринного характера могут стать различные состояния гормонального дисбаланса, в том числе, синдром поликистозных яичников, менопауза, гиперандрогения, синдром Кушинга, дефицит гормона роста, гипотиреоз.
Увеличение массы тела может быть обусловлено и возрастными изменениями. Между 50 и 60 годами у 60-65% женщин отмечается прибавка в весе от 2 и более килограммов. В частности, это связано со снижением уровня эстрогенов и увеличением уровня андрогенов. Такое смещение половых стероидов оказывает влияние на метаболизм, что приводит к развитию абдоминального ожирения (в области живота).
Гипоталамическое ожирение также относится к эндокринному фактору. Пусковым крючком выступают органические и функциональные поражения гипоталамуса. Работу этого органа могут нарушить врожденные аномалии, инфекционные заболевания ЦНС (например, энцефалит), травмы и хирургические вмешательства головы, аневризма, гистиоцитоз, саркоидоз. В результате поражений гипоталамуса происходит стимулирование аппетита (за счет увеличения производства нейропептида Y) и снижение чувствительности к гормону лептину.
Медикаменты.
Одним из побочных эффектов противосудорожных препаратов, β-блокаторов, нейролептиков, оральных контрацептивов является увеличение веса.
Наследственность.
В некоторых случаях в гене человека может произойти сбой, в результате которого он получит наследственное заболевание и склонность к полноте с раннего детства. В их число входит: синдром Прадера-Вилли, синдром Барде-Бидля, синдром Кюхена, синдром Альстрема, синдром Фрелиха.
Также генетика оказывает влияние на соотношение жировой и безжировой массы.